
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
эффекты. Кроме того, гидрокортизон измен»» ■' иммунный ответ организма Гидрокортизон > рошо всасывается из ЖКТ. 50 страница
■ ф этом прием ГКС приводит к сниже- I • ДД и нормализации обмена калия.
.‘люкокортикоидзависимом гипер- ^^ростеронизме образуется дефектный
■ ^тмент в результате неравного кроссин- I *вера генов llp-гидроксилазы и альдо- ^■ршсинтетазы. В норме ген, кодиру- I ш альдостеронсинтетазу, экспресси-
1, р ся только в клубочковой зоне, и толь- I Ш в этой зоне синтезируется альдостерон I ' результате мутации пучковая зона, I »1вным регулятором функции которой Нр|ется АКТГ, приобретает способность ■«Шгезировать альдостерон, а также боль- Н^количество 18-оксокортизола и 18-ги- I Л ксикортизола.
f Аокачественная опухоль коры надпо-
■фьоков крайне редко является причи- юи первичного альдостеронизма.
Псевдогиперальдостеронизм
В основе патогенеза псевдогиперальдос- ■Ёонизма лежат врожденный дефи-
l- pi’/дефект фермента 11р-гидроксисте- ||оиддешдрогеназы, врожденный дефи- #РгР450с11, некоторые наследственные ■мезни. Синдром Лиддла является ауто- чмно-доминантным заболеванием В его рнове лежит мутация гена, кодирующего п- и/или у-части амилоридчувствитель- ных натриевых канальцев почек. Это приводит к торможению синтеза ангиотензи- на I, его переходу в ангиотензин II и снижению секреции альдостерона.
Вторичный гиперальдостеронизм
При вторичном гиперальдостеронизме усиление секреции альдостерона обусловлено вненадпочечниковыми факторами (например, повышением АРП). Главное звено патогенеза вторичного гиперальдостеронизма — усиление секреции ренина клетками юкстагломерулярного аппарата почек. К наиболее частым причинам усиления секреции ренина относятся:
■ потеря натрия (ограничение хлорида натрия в диете, прием диуретиков, понос, сольтеряющие нефропатии);
■ уменьшение объема циркулирующей крови (ОЦК) (при кровопотере, дегидратации) или перераспределение внеклеточной жидкости со снижением объема крови в крупных сосудах при отечных синдромах (нефротический синдром, цирроз печени с асцитом, застойная сердечная недостаточность);
■ нормальная беременность (возможны очень высокие уровни АРП и альдостерона, особенно во II и в Ш триместрах);
■ чрезмерное потребление калия (непосредственная стимуляция секреции альдостерона);
■ в редких случаях — спонтанная гиперсекреция ренина (при синдроме Барттера или ренинсекретирующих опухолях).
Клинические признаки и симптомы
Первичный гиперальдостеронизм Основные клинические проявления первичного гиперальдостеронизма включают:
■ синдром А Г — практически у 100% больных первичным гиперальдостеро- низмом (постоянно повышенное АД, особенно диастолическое, или кризовый характер АГ; как следствие, развивается выраженная гипертрофия левого желудочка с соответствующими изменениями на ЭКГ). У 50% больных наблюдают поражение сосудов глазного дна. у 20% — нарушение функции зрения;
■ интенсивные головные боли как при повышении АД, так и в результате гипергидратации головного мозга;
■ признаки гипокалиемии обычно проявляются синдромом нарушения нейро- мышечной проводимости и возбудимости. При этом развиваются мышечная слабость, утомляемость, судороги в мышцах, в тяжелых случаях — парезы и миоплегии. Степень выраженности мышечной слабости различна — от умеренной усталости и быстрой утомляемости до псевдопаралитических состояний. Слабость мышц может быть распространенной либо охватывать определенные группы мышц, чаще нижних конечностей. Самым тяжелым проявлением гипокалиемической и нейротро- фической миопатии служит рабдомио- лиз При глюкокортикоидзависимом ги- перальдостеронизме, напротив, отмечают нормокалиемию;
■ гипокалиемический метаболический алкалоз может проявляться парестезиями и иногда тетанией;
■ полиурический синдром обусловлен изменением функции почечных канальцев в условиях гипокалиемии; в результате развиваются полиурия, изогипос- тенурия, никтурия, возникает чувство жажды и полидипсия;
■ возможны психоэмоциональные нарушения (обычно включающие астенический, тревожно-депрессивный и ипохон- дрически-сенестопа тический синд ромы). В их основе лежит водно-электролитный дисбаланс;
■ нарушение толерантности к глюкозе — примерно у 50°*с больных первичным ги- перальдостеронизмом (вследствие нарушения секреции инсулина р-клетка- ми поджелудочной железы в условиях гипокалиемии);
• возможны ортостатическая гипотония и брадикардия.
Указанные признаки не всегда присутствуют одновременно; нередко наблюдается малосимптомное или даже бессимптомное течение заболевания.
Остальные виды гиперальдостеронизма встречаются чрезвычайно редко. Их особенности приведены ниже.
Вторичный гиперальдостеронизм При вторичном гиперальдостеронизме
ведущими клиническими симптомами будут проявления основной патологии, а не
гиперальдостеронизма. Иногда в АГ, гипокалиемия, алкалоз. %
Псевдогиперальдосгеронизм
Псевдогиперальдостеронизм провождается артериальной гиперищ! ей, гипокалиемией, алкалозом. ч Для синдрома Лиддла характера рщ нее начало (в возрасте от 6 месяцев доч-
5 лет), с тяжелой дегидратацией, ш*а- лиемией, прогрессирующей АГ. поме сией и значительным отставанием peW ка в физическом и психическом развив
Диагноз и рекомендуемые клинические исследования
Первичный гиперальдостеронизм
В диагностике синдрома гиперальдо* ронизма следует выделять три эташ 1 Первый этап — скрининговое обследование пациентов с АГ для исключим первичного гиперальдостеронизма |Н этом необходимо как минимум дваа^ определять уровень калия в крови у ■ пациентов с АГ.
Для гиперальдостеронизма характ^* выраженная гипокалиемия (< 2,7 ы не связанная с приемом гипотензивных! ЛС Однако возможен и нормокалииН ский гиперальдостеронизм (уровень ка лия > 3,5 мэкв/л).
Второй этап — диагностика синдрома первичного гиперальдостеровизма вклк1- I чает исследование уровня гормонов- A?; К альдостерона в крови или метаболе! I альдостерона в суточной моче (аяьдоа* Н рон-18-глюку ронида).
При первичном гиперальдостеронизиеИ обнаруживают:
■ низкую АРП. Однако нередко низкая I активность ренина может быть обуслив-Ш лена приемом диуретиков и вазодив- щ таторов, которые стимулируют секре- I цию ренина. Кроме того, низкий уровень I ренина отмечают у 25% больных гипер- I тонической болезнью и у пожилых; ■
■ высокий уровень альдостерона в кро- I ви или повышенную суточную экскре- I цию с мочой метаболитов альдостеро- ■
йдостерон-18-гл юкуронида). Одна- ЗРс больных первичным гипераль- ■“онизмом уровень альдостерона в % нормальный. Следует помнить, фовень альдостерона в крови и мо~ вдижаетея при старении, а также типераолемии, гипокалиемии или пленном потреблении натрия.
 с результатах исследр- ообразно провести стимуля- )бу с нагрузкой натрием, ос- i увеличении ОЦК. Пациент вдигся в горизонтальном поведение 2 л изотонического ■»..'jopa хлорида натрия со скоростью |>#л/ч в норме эиводит к снижению рта альдостерона не менее чем на 50%
с результатах исследр- ообразно провести стимуля- )бу с нагрузкой натрием, ос- i увеличении ОЦК. Пациент вдигся в горизонтальном поведение 2 л изотонического ■»..'jopa хлорида натрия со скоростью |>#л/ч в норме эиводит к снижению рта альдостерона не менее чем на 50%
• исходного. Уровень альдостерона в >гше 5—10 нг/дл (или 138— Шпкмоль/л) свидетельствует об авто- •еции альдостерона, т.е. о эральдостеронизме.
1 — определение нозологи- I синдрома гиперальдоете-
фармакологических тестов, агрузочной «маршевой» про- сравнивают уровни аль- :на и калия крови после после 4-часовой ходьбы дациальной диагностики ^ухолевого и идиопатического генеза I гиперальдостеронизма) При альдосте- роме, tjg. опухолевом происхождении ш- I черальдостеронизма, содержание альдо- терона и АРГ1 в крови после нагрузки V дет ниже, чем до нагрузки. При идиотическом гиперальдостеронизме концентрация альдостерона в указанные периоды почти не изменится. У здоровых лдей в ответ на нагрузку отмечается »10вышение АРП и уровня альдостерона;
♦ *ценку уровня 18-гидроксикортикосте- рона плазмы. Повышение уровня 18-ги- Г даоксикортикостерона является надежным признаком первичного гипер- I альдостеронизма. При идиопатическом
■ гиперальдостеронизме уровень 18-гид-
■ роксикортикостерона в норме или незначительно повышен;
I выявление повышенной экскреции с мочой метаболитов кортизола (18-окси- кортизола и 18-гидроксикортизола), характерное для первичного гиперальдостеронизма.
Топическая диагностика позволяет установить локализацию и характеристики опухолей надпочечников, выявить гиперплазию надпочечников:
■ УЗИ. Это самый доступный и безопасный метод топической диагностики. Его чувствительность составляет 92%, а при проведении интраоперационного УЗИ — более 96?Ь;
■ КТ и МРТ надпочечников. Чувствительность КТ при диагностике альдос- теронпродуцирующих аденом составляет 62%, тогда как чувствительность МРТ достигает 100%;
■ сцинтиграфия надпочечников с ш1-хо- лестерином. Чувствительность радио- изотопной сцинтиграфии надпочечников с ш1-6-бета-йодметил-19-норхоле- стерином (NP-59) сопоставима с чувствительностью КТ и МРТ и составляет около 90%. Но специфичность этого метода, в т.ч. при диагностике односторонней мелко- и крупноузловой гиперплазии, приближается к 100%. Асимметричное накопление радиоизотопа в ткани обоих надпочечников позволяет идентифицировать альдостеронсекре- тирующую аденому При идиопатическом гиперальдостеронизме после введения NP-59 отмечается умеренное его поглощение обоими надпочечниками через 72—120 ч Радиоизотопная сцинтиграфия позволяет установить локализацию различных опухолей надпочечников при аденоме диаметром от
0, 5 см, а также выявить диффузную либо диффузно-узловую гиперплазию обоих надпочечников при идиопатическом гиперальдостеронизме. Однако нужно учесть, что обязательна предварительная блокада ЩЖ, тле. NP-59 содержит радиоактивный йод;
■ флебография надпочечников с селективным забором крови для исследования градиента концентрации альдостерона и ренина плазмы на разных уровнях венозного русла. Это высокоточный, но инвазивный и сложный метод дифференциальной диагности
ки при первичном гиперальдостеро- низме.
Диагностика глюкокортикоидз ввисимого гиперальдоетеронизма основывается на.
■ выявлении нормокалиемии;
■ обнаружении повышенного образования и экскреции 18-оксокортизола и 18-гид- роксикортизола с мочой;
■ отсутствии изменения содержания альдостерона в ходе «маршевой» пробы;
■ резистентности к рутинной антигипер- тензивной терапии,
■ результатах пробного лечения дексаметазоном (2 мг внутрь 1 р/сут в течение 4 недель) или преднизолоном (5 мг внутрь 2 р/сут в течение 4—6 недель) Эффективность терапии (исчезновение симптомов гиперальдостеронизма через 3—4 недели) указывает на глюко- кортикоидзависимый гиперальдостеронизм
Установить диагноз семейных форм гиперальдостеронизма возможно только с помощью генетической диагностики.
■ семейная форма первичного гиперальдостеронизма 1-го типа (глюкокорти- коидзависимый первичный гиперальдостеронизм). Наследование по ау- тосомно-доминантному типу. Химерическое удвоение гена как следствие неравного перекреста между геном
11 p-гидроксилазы (CYP11B1) и геном альдостеронсинтазы (CYP11B2);
■ семейная форма первичного гиперальдостеронизма 2-го типа Отсутствует полиморфизм гена рецептора 1-го типа к ангиотензину II, гена МЭН-1, гена альдостеронсинтетазы (GYP11B2), супрессорного гена р53 или супрессорного гена р16.
Вторичный гиперальдостеронизм Синдром вторичного гиперальдостеронизма сопровождается гипокалиемией, алкалозом, высоким уровнем ренина и альдостерона в плазме крови при сохранении нормальных цифр АД. Такой синдром встречается при заболеваниях почек (нефрит, цистиноз, синдром Барттера, тубулопатии, характеризующиеся потерей кальция или магния, почечный каналь- циевый ацидоз).
Псевдогиперальдостеронизм
Наиболее точно диагноз отдельных форм псевдогиперальдостеронизма устань-
ливается с помощью молекулярное^! тического исследования путем оби*«ш - J ния типичных мутаций или при уг~м»-| лении характерной аминокислоты# fti-l следовательности измененных белш. 1
Дифференциальный диагноз
Дифференциальная диагностика rrpi*4- дится между различными формами вичного и вторичного гиперальдмЩЙ! низма, а также псевдогиперальдо^Я низма (см. выше).
Первичный гиперальдостеронизм Оперативное лечение
Основным метод ом лечения бальныхеаль- достеромами является хирургичевм В настоящее время все шире примени* ся проведение лапароскопического|^И ления пораженного надпочечника Пер ♦ операцией необходима 4-недельвая п(- готовка, включающая высокие дозы »%- гонистов альдостерона (спиронолакэ^И Такая терапия позволяет снизить f. нормализовать содержание калия вор»- низме и функцию РА АС. При недостат*- ном снижении АД на фоне антагониойа альдостерона проводят подбор актив- пертензивной терапии с использовацв® ЛС практически всех групп. Считают, ч» наиболее патогенетически обосновано № значение антагонистов кальция, kotoj* блокируют стимулирующие действиаж гиотензина II на синтез альдостерона бл* годаря блокаде входа кальция в клея» Также для коррекции гипокалиемии т пользуют калийсберегающие диуретив (триамтерен, амилорид), возможно над» чение препаратов калия При подозрении на двустороннюю тм- перплазию надпочечников хирургичее кое вмешательство показано только в ти случаях, когда выраженную и сопровождающуюся клиническими сгалптомаи"
pi терапия. При ее неэффективности ■вводят двустороннюю тотальную адре- •томию с последующей постоянной Ьтительной терапией ГКС.
 1 [ идиопатическом гиперальдосте- рммзмр методом выбора является кон- |лвативное лечение. Для коррекции АД, ^ранения гипокалиемии рекомендуют рвгонисты альдостерона, дигидропири- *»овые бликаторы кальциевых каналов, еацбиторы АП Ф, калийсберегающие диетики . Лишь при неэффективности ме~ рйментозной терапии рекомендуется ••бегать к хирургическому вмешатель-
1 [ идиопатическом гиперальдосте- рммзмр методом выбора является кон- |лвативное лечение. Для коррекции АД, ^ранения гипокалиемии рекомендуют рвгонисты альдостерона, дигидропири- *»овые бликаторы кальциевых каналов, еацбиторы АП Ф, калийсберегающие диетики . Лишь при неэффективности ме~ рйментозной терапии рекомендуется ••бегать к хирургическому вмешатель-
При альдоетеронсекретирующей карциноме надпочечника показано опера- ое течение в сочетании с химиотера- (при подозрении на метастазы)
Предоперационная подготовка
S рамках предоперационной подготовки ♦’ьным первичным гиперальдостеро-
;мом назначают:
Амииоглутетимид 250 мг 2—3 р/сут (в 8—9чив 16—18 ч); при необходимости воз тжно увеличение дозы на 250 мг/сут каждую неделю до максимально переносимой дозы, но не более 1000—1500 мг/сут, 4 нед (лечение проводят под контролем АД, клинического анализа крови, гормонов
I ЩЖ, уровня кортизола в суточной моче не реже чем I раз в 10—14 сут) или Спиронолакпюн внутрь 50—100 мг
2— 4 р/сут, 2 пед (после достижения эффекта возможно снижение дозы до 50 мг 2—4 р/сут, в такой дозе J1C принимают еще 2 пед).
В случае развития побочных эффектов спиронолактона возможна комбинированная терапия меньшими дозами спиронолактона и калийсберегающими диуретиками:
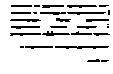 Спиронолакпюн внутрь 25—50 мг
Спиронолакпюн внутрь 25—50 мг
2р/сут, 4 нед
+
Амилорид внутрь 5—20 мг 1 р/сут,
Триамтерен внутрь 50—100 мг 1—2 р/сут, 4 пед.
При сохранении повышенного АД на фоне приема спиронолактона и ами- ыоглютетимида к лечению добавляют ан- тигипертензивные JIC, прежде всего блокаторы кальциевых каналов:
Амлодипин внутрь 5—10 мг 1—2 р/сут, 4 нед или Верапамил внутрь 40—80 мг
3— 4 р/сут, 4 нед или Дилтиазем внутрь 60—180 мг
1— 2 р/сут, 4 нед или Нифедипин внутрь 10—20 мг
2— 4 р/сут, 4 пед или Фелодипин внутрь 5—10 мг
1—2 р/сут, 4 нед
Каптоприл внутрь 12,5—25 мг 3 р/сут,
Периндоприл внутрь 2—8 мг 1 р/сут,
Рамиприл внутрь 1,25—5 мг 1 р/сут,
Трандолаприл внутрь 0,5—4 мг 1 р/сут, 4 нед иш Фозиноприл внутрь 10—20 мг 1 р/сут,
i внутрь 2,5—40 мг 1 р/сут,
Эналаприл внутрь 2,5—10 мг 2 р/сут,
4 пед.
В случае недостаточной стабилизации АД возможно добавление антигипертен- зивных JIC других классов (целесообразно ведение больного совместно с кардиологом).
Терапия в послеоперационном периоде
Заместительная терапия в послеоперационном периоде включает:
Гидрокортизон в/м 25—50 мг каждые I 4—6 ч, 2—3 сут, с постепенным
снижением дозы в течение нескольких дней до полной отмены J1C при I отсутствии признаков надпочечни- I ковой недостаточности.
Постоянная терапия в отсутствие необходимости или при невозможности оперативного лечения
Для постоянного лечения идиопатичес- кого гиперальдостеронизма и при невозможности оперативного лечения аденомы или карциномы надпочечника назна-
Аминоглутетимид 250 мг 2—3 р/сут (в 8—9 чив 16—1S ч); при необходимости возможно увеличение дозы на I 250 мг/сут каждую нед до макси- I малъно переносимой дозы, но не более I 1 ООО—1500 мг /сут, постоянно (лечение проводят под контролем АД, клинического анализа крови, гормонов ЩЖ, уровня кортизола в суточной моче не реже чем 1 раз в 10—14 сут) или Спиронолактон внутрь 50 мг 2 р/сут,
' постоянно (лечение проводят под . контролем уровня калия в крови каждые 2 нед; целесообразно назначение минимальных эффективных I дозЛС).
Для профилактики побочных эффектов спиронолактона возможна комбинированная терапия меньшими дозами спиронолактона и калийсберегающими диуретиками.
I Спироналактон внутрь 25—50 мг
1—2 р/сут, постоянно (лечение проводят под контролем уровня калия в крови каждые 2 нед)
+
Амилорид внутрь 5—20 мг 1 р/сут, постоянно или Триамтерен внутрь 50—100 мг 1—2 р/сут, постоянно.
При выраженной гипокалиемии к терапии добавляют препараты калия:
Калия хлорид внутрь 40—100 мэкв/сут (в пересчете на калий), до нормализации уровня калия (уровень калия в крови определяют каждые 2—3 сут)
Калия цитрат/калия бикарбонат
внутрь 40—100 мэкв/сут (в пересчет* на калий), до нормализации урот ^ лия (уровень калия в крови спреда» щ
1 ют каждые 2—3 сут).
После нормализации уровня калия в крови дозу калия снижают.
Калия хлорид внутрь 16—24 ш* пт (в пересчете па калий), длите. контролем уровня калия в крови или Калия цитрат /калия бикарбонат внутрь 16—24 мэкв/сут (в перееме[34] на калий), длительно, под контроле* уровня калия в крови.
Терапия ГКС
глюкокортикоидзависимой формы гиперальдостеронизма
Глюкокортикоидзависимая форма гор- »- альдостеронизма не требует оперативного вмешательства. Лечение таких больных дексаметазоном уже через 3—4 » дели полностью нормализует АД и ус раняет гормональные и метаболичещу нарушения (гипокалиемию, гиперальи теронизм, гипоренинемию). Подбираем* такую минимальную дозу ГКС, при пр» I еме которой показатели АД остаются|1 нормальных пределах:
Дексаметазон внутрь 2 мг 1 р/сут I постоянно или Преднизалон внутрь 5 мг 2 р/сут, постоянно.
Псевдогиперальдостеронизм
Для лечения псевдогиперальдостфл^йн ма используются небольшие дозы деа^л метазона, которые устраняют все симга* I мы гиперминералокортицизма. При-* I амилорида или спиронолактона там*’ 1 корригирует электролитные нарушеМ I и гипертонию.
JIC выбора при лечении больных с син- I. дромом Лиддла является триамтерен: Триамтерен внутрь 50—100 мг 1—2 р/сут, постоянно.
Однако единственным радикальным ме тодом лечения больных с синдроме» Лидд ла на сегодняшний день является пе I ресадка почки.
|
Прогноз |
личный гиперальдостеронизм
Ьш; вторичного гиперальдоетерониз-
■рределяется в каждом случае кон- *~ы,ч заболеванием (лечение хрони- mft сердечной недостаточности, ком- рвщи! цирроза печени и т.д.).
Оценка эффективности лечения
■ариями эффективности лечения ^»<от нормализацию уровня АД, кон- Н|№;ш калия в крови, результатов ■Ьючных проб (например, «марше- И^цостижение соответствующего воз-
0 у уровня ренина, альдостерона, от- ** твие признаков рецидива опухоли по рк>м методов топической диагностики.
Осложнения и побочные эффекты [нения
Ириэзировка JIC, блокирующих био- ез стероидов в надпочечниках, мо- •[35]т приводить к развитию надпочечни- »вой недостаточности, ft Также см. раздел I.
Ошибки и необоснованные назначения
Хирургическое лечение позволяет добиться выздоровления в 50—60% наблюдений при верифицированной альдостеронпро- дуцирующей аденоме надпочечника.
При гиперальдостеронизме, обусловленном одиночной аденомой на фоне диффузной или диффузно-узловой гиперплазии коры надпочечника, полного выздоровления добиться, как правило, не удается. Для достижения и поддержания ремиссии в таких случаях требуется практически постоянная терапия слиро- нолактоном, а у ряда больных — и ингибиторами стероидогенеза.
Аналогичная терапия требуется больным, оперированным (односторонняя ад- реналэктомия) по поводу гиперальдосте- ронизма, обусловленного двусторонней диффузной или диффузно-узловой гиперплазией коры.
Литература
7. Джеймс М. Анестезия при операциях на секретирующих опухолях. В кн. Актуальные проблемы анестезиологии и реанимации. Архангельск: Тром- се, 1995; 188—189.
8. Калинин А.17., Тишенина Р.С., Богатырев О.П. и др. Клинико- биохимические тесты в изучении отдаленных результатов хирургического лечения первичного гиперальдостеронизма и феохро- моцитомы. М.: МОНИКИ, 2000.
9. Колесникова Г.С., Гончаров Н.П., Воронцов В.И. и др. Сравнительная характеристика стероидогенеза при различных формах гиперсекреции гормонов коры надпочечников. Ill Всерос. съезд эндокринологов. Тез. докл. М, 1996.
10. Кузнецов Н.С., Ягелъский В.П., Кулез- нева Ю.П. Сравнительная оценка различных методов диагностики при заболеваниях надпочечников. Хирургия, 1994; 1:39—41.
11. Майстренко Н.А., Ромащенко П.Н., Вавилов А.Г. Выбор хирургического доступа и профилактика гемодинамиче- ских нарушений при операциях на надпочечниках. Актуальные проблемы сердечно- сосудистой, легочной и абдоминальной хирургии. СПб., 1999.
12. Майстренко Н.А., Ромащенко П.Н., Довганюк B.C. Клинико-морфологические особенности синдрома минерал- кортицизма. Актуальные проблемы современной эндокринологии. Мат. TV Всероссийского конгресса эндокринологов. СПб., 2001.
13.Молекулярная эндокринология. Фундаментальные исследования и их отражение в клинике. Пер. с англ. Под ред. Б.Д. Вайнтрауба. М.: Медицина, 2003.
14. Неймарк М.И. Обезболивание е гии надпочечников. Хирургия Mfe чечников. СПб., 1992; 43—46.
15. Павленко А.К., Фадеев В.В., Мелыящ ко Г.А. Диагностика первичног>вяШ алъдостгронизма. Проблемы энбм * пологий, 2001; 47 (2): 15-25.
16. Старкова Н.Т. Фармакотерапия в эх- докринологии. М.: Медицина, 19в
17. Щетинин В.В., Майстренко Н А Еа- ee В.Н. Новообразования надпочети- ков. Под ред. В.Д. Федорова. М. ' 0. практика-М, 2002.
18.АгЪа М., Suzuki И., Кадеуата К., еН Spironolactone bodies in аЫовЬегощШ and in the attached adrenals. EnzymlM tochemical study of 19 cases of pnnwi I aldosteronism and a cases of aldostre nism due to bilateral diffuse hyperpfa^ of the zona glomerulosa. Amer. J Pa#* 1981; 103:404-410.
19. Epstein E., Nicholls G. Renin and the с - trol of aldosteron. In: The Renin *1 Angiotensin System. By S. Robert,*t,
G. Nicholls (eds.). London, N-Y: Cri Med. Publ., 1993; 1 (33): 1-24.
20. Ghase R., Hall P., Bravo E. Medical me- | nagement of aMosteroneproducing adenomas. Ann. Int. Med. 1999; 131(2): 105-10* I
21 Gordon R. Primary aldosteronism: a-ne understanding. Chn. Exp. Hypertens. 199 19: 857—670.
22. Hambling C., Jung R.T., BrovmmgMi 4 al. Primary hyperaldosteronism - evaluation of procedures for diagnosis and hzation. Q. J. Med. 1993:86 (6). 383-391 |
23. Linos D.A. Adrenaloma (incidentals 1 Textbook of Endocr. Surgery 1997. j
24. Orlo H. Clark, Quan-Yang Duh. ГкйЬоок of endocrine surgery. Philadelphia ef Saunders company, 1997.
I ---------------------------------------------
I [лава 36. Первичная недостаточность коры надпочечников
Иратель описаний ЛС Первичная хроническая надпочечниковая недоета-
В-*лълс «пр.юзе точность (IIXHH) (недостаточность коры надпочеч-
I Препараты гормонов гипофиза ников, первичный гипокортицизм) — клинический
№i?amjaKrau9 синдром, обусловленный недостаточной секрецией
Лрелараты гормонов коры гормонов коры надпочечников в результате разру-
надлочечников шения коры надпочечников различными деструк-
, ф 1 862 тивными процессами. Первичный гипокортицизм ау-
902 тоиммунной и туберкулезной этиологии обозначается
шцкортизо-н 939 термином «болезнь Аддисона»
Эпидемиология
ПХНН является относительно редким заболеванием. Частота новых случаев составляет от 40—60 до 100— 110 на 1 млн взрослых в год.
Классификация
в зависимости от этиологии ПХНН подразделяют на:
■ аутоиммунную деструкцию коры надпочечников:
— изолированную;
— при аутоиммунном полигландулярном синдроме (АПС) 1-го типа;
— при АПС 2-го типа;
■ туберкулез надпочечников;
■ адренолейкодистрофию;
■ ятрогенную ПХНН (вследствие двусторонней адре- налэктомии);
■ метастатическое и опухолевое поражение надпочечников;
■ геморрагический инфаркт надпочечников (ДВС- синдром. синдром Уотерхауса—Фридериксена);
■ редкие причины: амилоидоз, грибковые инфекции, сифилис, ВИЧ-ассоциированный комплекс и др.
Для развития ПХНН необходимо разрушение 90% коры обоих надпочечников.
Аутоиммунная деструкция коры надпочечников в настоящее время является основной причиной ПХНН. На ее долю в развитых странах приходится до 90% и более случаев ПХНН. В 40% и более случаев ПХНН аутоиммунного генеза встречается в рамках АПС (см. «Аутоиммунная пашгландулярная недостаточность»).
Деструкция надпочечников туберкулезным процессом занимает 2-е место в ряду этиологических факто-
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ
I Гиперлигментация кожи и слизистых оболочек (открытые части тела, гиперпигментные в норме зоны, места трения с одеждой)
I Похудание
| Общая слабость, астения | Депрессия
■ Артериальная гипотония Диспептические расстройства- —разлитые боли в животе —тошнота, рвота —анорексия —поносы,запоры
* Пристрастие к соленой пище
► Приступы гипогликемии . Декомпенсация заболевания - (аддисонический криз)
Синдром гипокортицизма
• Определение уровня кортизола крови
• Определение суточной экскреции свободного кортизола с мочой
• Тест с[36]-24 АКТГ
• Общий и биохимический анализы крови.
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
 —эозинофилия
—эозинофилия
— повышение активности ренина плазмы
— повышение уровня АКТГ
Этиологическая диагностика
ПХНН туберкулезной этиологии
• Рентгенография органов грудной клетки
• Консультация фтизиатра Идиопатическая (аутоиммунная) болезнь Аддисона
• Сопутствующие аутоиммунные эндокрмнопатии (АГ)С)
• Специфические маркеры аутоиммунной деструкции коры надпочечников
Ддренолейкодистрофия
• Неврологическая симптоматика (периферическая нейропатия)
> Повышение уровня ДЖК в биологических жидкостях
• МРТ головного мозга (демиелиниэирующий
процесс)
ИХНН. Туберкулез надпочечников Дается вследствие гематогенного странения микобактерий, ^^снолейкодистрофия (АЛД) (болезнь ■врлинга—Кройцфельда, меланодер- шская лейкодистрофия) — это заболе- v е с Х-сцепленным рецессивным типом ^^ования; основным проявлением является поражение белого вещества j и коры надпочечников в результате 'Кения метаболизма и аккумуляции в тканях длинноцепочечных жирных “г. Предположительная распростра- 'tTb заболевания составляет 1 на ■DO—150 ООО мужчин. Первичный ги- I® дрпщизм, развившийся при АЛД, име- ‘иболее тяжелый прогноз по сравне- -q с ПХНН другого генеза, что определя- rza сопутствующей неврологической павшей. Помимо коры надпочечников при нередко отмечают поражение яичек с пием первичного гипогонадизма. Поражение надпочечников метастаза- тгухолей встречается достаточно час- .тастазы рака молочной железы поикают надпочечники примерно в 58% г |учаев, бронхогенного рака легкого — [•36—40°о, меланомы — в 33ас случаев. Инако ПХНН при этом развивается
■ кнь редко, поскольку, как указывалось, ля этого необходимо разрушение 90%
•>»ры обоих надпочечников. Латентно (дотекающая ПХНН выявляется у 8— 0с больных ВИЧ-инфекцией. Наиболее часто ПХНН развивается в результате «сражения надпочечников инфильтра- даным процессом с последующей деструкцией ткани (цитомегаловирусная ин- t-кция, грибковые инфекции, саркома Капоши, лимфома и т.д.)
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|
