
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
эффекты. Кроме того, гидрокортизон измен»» ■' иммунный ответ организма Гидрокортизон > рошо всасывается из ЖКТ. 49 страница
— повышение уровня АКТГ, АРП и тестостерона.
Дополнительные методы исследования
■ УЗИ надпочечников (гиперплазия).
■ УЗИ органов малого таза у девочек с неправильным строением наружных гениталий (матка, яичники).
Верификация диагноза
Молекулярная диагностика, основанная на определении мутаций в гене CYP21, позволяет подтвердить или исключить диагноз при сомнительных результатах гормональных тестов. Особенно это важно при проведении постнатального скрининга дефицита 21-гидроксилазы, т.к у новорожденных возможно повышение уровня 17-ОНП при отсутствии дефицита 21-гидроксилазы. Для пренатальной диагностики молекулярно-генетический метод является единственным достоверным способом выявления заболевания и его формы у плода.
Диагностика простой вирильной формы дефицита 21-гидроксилазы у мальчиков
Возможна только к 2—3 годам, когда манифестирует клиническая картина (ускорение темпов роста и преждевременное адренархе при допубертатном размере яичек).
Основные методы исследования
При проведении лабораторной диагностики определяют уровень гормонов в крови. Характерно:
— значительное повышение уровня 17-ОНП в сыворотке крови;
— повышение уровня АКТГ, АРП и тестостерона в крови;
— низкий уровень гонадотропинов в крови.
Дополнительные методы исследования
■ УЗИ надпочечников и яичек (выявление гиперплазии надпочечников, исключение объемных образований надпочечников и яичек).
■ Проба с дексаметазоном на подавление андрогенов (положительные результаты пробы позволяют исключить опухолевый генез гиперандрогенушУ
Верификация диагноза
Молекулярная диагностика, основанная на определении мутаций в гене CYP21, позволяет подтвердить или исключить диагноз при сомнительных результатах гормональных тестов.
Диагностика неклассической формы дефицита 21-гидроксилазы
Основные методы исследования
При проведении лабораторной диагностики определяют уровень гормонов в крови. Характерно:
■ незначительное повышение уровня
17- ОНП в сыворотке крови;
■ значительное повышение уровня 17-ОНП на фоне стимуляции АКТГ.
Верификация диагноза
Молекулярная диагностика, основанная на определении мутаций в гене CYP21, позволяет подтвердить или исключить диагноз при сомнительных результатах гормональных тестов.
Дифференциальный диагноз
Классический дефицит 21-гидроксилазы
Основным методом терапии 21-гидрокси- лазного дефицита является применение ГКС, подавляющих гиперсекрецию АКИ и нормализующих выработку андрогенов надпочечниками. Используются различные медикаментозные JIC, обладающи глюкокортикоидной активностью: пре,г- низолон, дексаметазон. Пролонгирова! ные синтетические ГКС (преднизоло*. дексаметазон) оказывают негативное вл! яние на рост, поэтому у детей с открыть- ми зонами роста целесообразно использовать гидрокортизон.
Все дети с сольтеряющей формой 21-п - дроксилазной недостаточности требукт дополнительного назначения минерал* кортикоидных JIC.
Показаниями для назначения минеря локортикоидной терапии являются: I
■ развитие клинических симптомов си и теряющего криза;
■ высокий уровень калия в сыворотке крови при отсутствии клинически! симптомов потери соли;
■ высокий уровень АРП при нормально уровне калия и отсутствии клинических симптомов потери соли.
При женском псевдогермафродитизме проводят хирургическую коррекцию наружных гениталий (феминизирующая пластика).
В случае поздно начатого лечения (мальчики с вирильной формой заболевания) оправдано назначение преднизолона, поскольку терапия гидрокортизоном не всегда позволяет достигнуть компенсации заболевания (т.е. подавить гиперпродукцию АКТГ) В таких случаях (при значительном опережении костного возраста) у этих пациентов ре' ко ухудшается ростовой прогноз. Для улучшения ростового прогноза к ГКС добавляют антиандрогенные JIC и/или ингибиторы ароматазной активности Дополнительное назначение этих ЛС позволяет применять минимальные до' зы ГКС, не оказывающие негативного влияния на рост Биологический эффект повышенного при этом уровня ан-
I Иогенов подавляется назначением ан- Иуандрогенов, блокаторы ароматазной Активности подавляют периферическую
■ ршерсию андрогенов в эстрогены, пре- I ^твращая ускорение костного созре-
 I Если диагноз вирильной формы 21-гид- Г уссилазного дефицита был установлен у г юльчиков при близком к пубертатному ипетном возрасте, велика вероятность (язвгтш у них гонадотропинзависимого 1реждевременного полового развития по- wie начала глюкокортикоцдной терапии.
I Если диагноз вирильной формы 21-гид- Г уссилазного дефицита был установлен у г юльчиков при близком к пубертатному ипетном возрасте, велика вероятность (язвгтш у них гонадотропинзависимого 1реждевременного полового развития по- wie начала глюкокортикоцдной терапии.
В таких случаях к ГКС добавляют аналоги гонадотропин-рилизинг-гормона с целью блокирования истинного пубертата. + т1кая терапия проводится до 10—11 лет
* е. до истинного пубертатного возраста)
Терапия препаратами гормонов коры надпочечников Детям с открытыми зонами роста назначают
Гидрокортгтзон внутрь 10—15 мг/м2
■ площади поверхности тела/сут || в 3 приема в равных частях
i (в 6,14,22 ч)
Флудрокортизон внутрь 0,05—
В 0,15 мг/сут в 2 приема (в 6,17 ч).
J детей первого года жизни потребность ± в минералокортикоидных ЛС может достигать 0,3 мг/сут в 3 приема (*/2 дозы — и 6 4,1/4 — в 14 ч и !/4 — в 22 ч), в сочетании с избытком поваренной соли в пище ^цо2 г/сут).
Детям с зонами роста, близкими к закрытию, назначают*
Декеаметазон внутрь 0,25—0,35 мг/мг площади поверхности тела 1 р/сут
II вечером или
 Преднизолон внутрь 2—4 мг/мг площа-
Преднизолон внутрь 2—4 мг/мг площа-
1 1 ди поверхности тела/сут в 2 при-
■| ема (*/з суточной дозы — в 6 ч
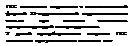 и2/3-в23ч
и2/3-в23ч
Флудрокортизон внутрь 0,05— f1 0,15 мг/сут в 2 приема (в 6,17 ч).
В случае стрессовой ситуации (интер- куррентное заболевание с лихорадкой
> 38,5° С, рвота, травма, хирургическое вмешательство, тяжелая физическая на
раста и неблагоприятном ростовом прогнозе.
У девочек-подростков и молодых женщин показанием к назначению терапии является прогрессирующий гирсутизм, олигоменорея, бесплодие.
Дозы ГКС подбирают индивидуально, под контролем уровня 17-ОНП и тестостерона, которые следует поддерживать на верхней границе нормы Заместительная терапия минералокортикснлдны- ми ЛС этим больным не требуется. Также нет необходимости повышать дозу ГКС в ургентных ситуациях.
Классическая и неклассическая формы дефицита 21-гидроксилазы у беременных
Необходимо назначать ГКС, не проникающие через плацентарный барьер (гидрокортизон, преднизолон).
Назначения дексаметазона следует избегать (он применяется только для пренатальной терапии пораженного плода).
Контроль адекватности дозы ГКС следует осуществлять по уровню тестостерона у матери, который должен оставаться на верхней границе нормы для беременных женщин.
Оценка эффективности лечения мальных нормативных показателей. Желательно поддерживать уровень 17-ОНП в верхних пределах нормы, а у детей первых трех лет жизни — несколько выше нормальных для возраста значений.
Подбор дозы минералокортикоидов проводится под контролем АД и уровня электролитов крови (калий, натрий). При передозировке флудрокортизона у пациентов отмечается повышение АД, отеки, снижение уровня калия и повышение уровня натрия в крови. Наиболее чувствительным критерием адекватности дозы минералокортикоидных ЛС является АРП, которая должна находиться в пределах нормы.
Осложнения и побочные эффекты лечения
Передозировка ГКС негативно влияет на рост ребенка: снижение скорости роста до
4 см в год и менее свидетельствует о хронической передозировке ГКС О передозировке может свидетельствовать также быстрая прибавка в весе, повышение аппетита.
Недостаточная доза ГКС приводит к прогрессированию симптомов гиперанд- рогении (прогрессирование костного возраста и, как следствие, конечная низко- рослость, прогрессирование гирсутизмау девочек).
Длительная передозировка минералокортикоидных JIC у детей младшего возраста может привести к развитию стойкой АГ, которая сохраняется длительное время после нормализации дозы ЛС.
Назначение ципротерона-ацетата противопоказано пациентам с нарушением функции печени, в процессе терапии функция печени должна строго контролироваться.
Е Также см. раздел I.
Ошибки и необоснованные назначения
ЛС выбора среди всех ГКС у детей служит гидрокортизон Назначение пролон ■юванных ГКС при ВДКН у детей млад- #то возраста не оправдано, т.к. угнетает
■ Перевод на пролонгированные ГКС воз- южен у детей пубертатного возраста при ■ёозможности добиться компенсации Мболевания на фоне приема гидрокорти-
При купировании сольтеряющего кри- т нежелательно использовать такие JIC, як дексаметазон или метилпреднизолон, ■'К. они обладают только глюкокортико- идной активностью в отличие от гидрокортизона, обладающего глюкокортико- идной и минералокортикоидной активно-
Прогноз
До 35% мальчиков с сольтеряющей формой заболевания погибают в первые недели жизни, Т.К. заболевание остается нераспознанным.
Дефицит 11 Р-гидроксилазы (P450clip)
Указатель описаний ЛС
Амлодипин
Нифедипин
Спиронолактон 921
Препараты гормонов коры надпочечников
Гидрокортизон 792
■Кортеф 862
Дексолеямиок £2?
Преднизолон 802
Дефицит 11 Р-гидроксилазы (Р450с11Р) —это форма ВДКН, характеризующаяся нарушением конечного этапа биосинтеза кортизола, что приводит к АГ, женскому псевдогермафродмтизму м постнатальной вирилизации у мальчиков и девочек.
Эпидемиология
Дефицит Р450с11р встречается в популяции в 10 раз реже, чем дефицит 21-шдроксилазы, его распространенность в мировой популяции составляет 1 случай на 100000 живых новорожденных. С наибольшей частотой эта форма ВДКН выявляется среди этноса мар« канских евреев с частотой 1:5000—7000
Этиология и патогенез
Как и все ферментативные дефекты стероидогенеза I заболевание наследуется по аутоеомно-рецессивному типу. Фермент 11 p-гидроксилаза осуществляет превращение 11-дезоксикортизола в кортизол, а также катализирует три конечных ступени биосинтеза аль- достерона из 11-дезоксикортикостерона: 11р-гидро- ксшшрование, 18-гидроксилирование и 18-дегвдроге- нирование. Последние две реакции осуществляются только в клубочковой зоне надпочечников. Ферменты, осуществляющие процессы 11-и 18-гидроксилиро- вания, кодируются двумя гомологичными генаму CYP11B1 и CYP11B2, последовательно расположенными на длинном плече 8 хромосомы. CYP11B1 кодирует фермент Р45011р, осуществляющий 11р-и 18-гидроксилирование во всех трех зонах надпочечников. Дефицит 11 Р-гидроксилазы является следствием па тологии СУР1 lBl-гена.
Дефект lip-гидроксилирования приводит к недостатку выработки кортизола. Дефицит кортизола вызывает гиперпродукцию АКТГ, гиперстимуляцию надпочечников, повышение продукции предшествующих ферментативному блоку стероидов 11-дезоксикортизола и 11-дезоксикортикостерона, надпочечниковых андрогенов. 11 -дезоксикортико- стерон обладает умеренными минералокортикоид- ными свойствами, и его повышение вызывает задержку натрия и жидкости в организме, снижение АРП. Дополнительным фактором гипернатриемии может являться 18-гидроксилированный метабо-
it 11-дезоксикортикостерона. Гиперна- слемия и гиперволемия приводят к по-
• ?нию АД
•Женский псевдогермафродитизм (анд-
5 рогенизация наружных гениталий у генетических девочек: гипертрофия клитора и формирование урогенитального тнуса)
■ Постнатальная вирилизация:
- у девочек после рождения увеличение размеров клитора, его напряжение; у мальчиков — увеличение размеров полового члена, появление эрекций;
-появление у лиц обоего пола к 1,5—
2 годам полового оволосения, acne vulgaris, изменение голоса, гипертрофия мускулатуры;
I первые годы жизни ускоренный линейный рост, однако зоны роста закрываются к 9—10 годам. j AI (из-за трудности измерения АД у маленьких детей выявляется только к {—4-му году жизни, может приводить к тяжелым осложнениям).
• Иногда гипокалиемия и алкалоз (свидетельствуют о выраженном избытке ( минералокортикоидов).
Диагноз и рекомендуемые клинические исследования Неонатальная диагностика у новорожденных с неправильным строением наружных гениталий
Основные методы исследования Лабораторная диагностика:
I ■ биохимический анализ крови (гипока- I лиемия, гилернатриемия);
• определение уровня гормонов в крови:
■ —значительное повышение уровня 11-дезоксикортизола и 11-дезокси- кортикостерона в сыворотке крови Г и их метаболитов в моче;
— повышение уровня андрогенов в сыворотке крови и их метаболитов в моче;
— повышение уровня АКТГ;
— снижений АРП;
■ кариотипирование у детей с неправильным строением наружных гениталий (46ХХ).
Дополнительные методы исследования
■ УЗИ надпочечников (гиперплазия).
■ УЗИ органов малого таза у девочек с неправильным строением наружных гениталий (матка, яичники)
Верификация диагноза
Используют молекулярно-генетический анализ гена CYP11В1.
Диагностика дефицита 1 lp-гидроксилазы у мальчиков
Возможна только к 2—3 годам, когда манифестирует клиническая картина (ускорение темпов роста и преждевременное адренархе при допубертатном размере яичек).
Основные методы исследования
При проведении лабораторной диагностики определяют уровень гормонов в крови и моче Характерно:
— значительное повышение уровня 11-дезоксикортизола и 11-дезок- сикортикостерона в сыворотке крови и их метаболитов в моче;
— повышение уровня андрогенов в сыворотке крови и их метаболитов в моче;
— - повышение уровня АКТГ;
— снижение АРП;
— низкий уровень гонадотропинов в крови
Дополнительные методы исследования
■ УЗИ надпочечников и яичек — выявляется гиперплазия надпочечников с возможным развитием узелковой гиперплазии вплоть до вторичных аденом, возможно формирование узловых образований в яичках.
■ Проба с дексаметазоном на подавление андрогенов (положительные результаты пробы позволяют исключить опухо
левый генез гиперандрогении), на пробе фиксируется снижение АД.
Верификация диагноза
Используют молекулярно-генетический анализ гена CYP1 IB 1.
Дифференциальный диагноз
В период новорожденное™ дифференциальный диагноз у девочек с неправильным строением наружных гениталий следует проводить со всеми формами гермафродитизма.
Дефицит llp-гидроксилазы у мальчиков необходимо дифференцировать с преждевременным половым развитием различного генеза.
Также необходимо дифференцировать различные формы ВДКН между собой, что бывает довольно сложно на фоне начатой терапии ГКС. Бывает, что единственным методом дифференциальной диагностики в таких случаях становится молекулярно-генетический анализ.
Клинические рекомендации
Общие принципы глюкокортикоидной терапии аналогичны принципам терапии 21-гидроксилазного дефицита: доза ГКС должна быть ориентирована на подавление продукции АКТГ; в детском возрасте при открытых зонах роста следует отдавать предпочтение препаратам гидрокортизона, у взрослых больных следует применять пролонгированные ГКС (предни- золон, дексаметазон).
Следует отметить, что во время терапии ГКС у детей с lip-гидроксилазной недостаточностью могут наблюдаться симптомы минералокортикоидной недостаточности и потери соли, обусловленные снижением уровня 11-дезоксикортикостерона, что может потребовать кратковременного парентерального применения гидрокортизона (лечение сольтеряющего криза см. выше).
Адекватно подобранная доза ГКС позволяет добиться нормализации АД у детей. Взрослым пациентам может wifflU ваться дополнительная гипотензия терапия.
У пациентов с дефицитом 11р-гиго ксилазы проблемы нарушений полаяв
|
|
ГКС
созревание и фертильность у гациЯ как женского, так и мужского генетич* кого пола.
Терапия препаратами гормонов коры надпочечников
Детям с открытыми зонами роста наэь,-
чают:
Гидрокортизон внутрь 10—15 т/ «* '
I площади повергносит тела/суп в 3 приема в равных частях I (в 6,14,22 ч).
Детям с зонами роста, близкими к закрытию, назначают:
Дексшкетазон внутрь 0,25—0,35 лг)# площади поверхности тела 1 р w I вечером или Преднизалон внутрь 2—4 мг/м£ мщ ди поверхности тела/сут в 2 при- ема 0 /з суточной дозы — вбчь. 2/3-в 23ч).
Гипотензивная терапия
При сохраняющейся на фоне терапии ]
ГКС АГ к лечению добавляют:
Амилорид внутрь 2,5—10,0 мг 1 р/суь (утром натощак), длительно,под контролем АД или Амлодипин внутрь 0,06—0,50 мг Щ I 1 Р/сут (максимальная доза
10 мг/сут), длительно, под конгщя■ I лемАДит Нифедитшн внутрь 0,25—
| 3,00 мг/кг/сут (максимальная I доза 180 мг/сут) в 1—2 приема ■ (в виде ЛС с замедленным высво- вождением), длительно, под контролем АД или
I у ГКС подбирают так, чтобы до- :я стойкой нормализации АД и при | избежать симптомов передозировки в роста, избыточная прибавка в I торможение костного возраста).
 рожнения и побочные эффекты
рожнения и побочные эффекты
рЕИИЯ
I терапия ГКС обеспечивает йльные темпы роста и костного со-
идозировка ЛС негативно влияет
• ркт ребенка: снижение скорости рос- в год и менее свидетельствует |нической передозировке ГКС. О пе- Г^зировке также может свидетельст- ь быстрая прибавка в весе, повы- |Р аппетита.
Ошибки и необоснованные назначения
Прогноз
 При поздно начатом лечении у пациентов развиваются осложнения АГ. Причиной смерти таких больных могут служить острое нарушение мозгового кровообращения или почечная недостаточность.
При поздно начатом лечении у пациентов развиваются осложнения АГ. Причиной смерти таких больных могут служить острое нарушение мозгового кровообращения или почечная недостаточность.
9. Morel Y., Miller W.L. Clinical and molecular genetics of congenital adrenal hyperplasia to 21-hydroxylase deficiency. Adv. Hum. Genet. 1991; 20: 1—68.
10. Songya. Pang. Congenital Adrenal Hy- per-plasia Owing to 3beta-Hydroxys- teroid Dehydrogenase Deficiency. Endo- crtno-logy and Metabolism Clinics 2001; 30(1).
|
|
11. Wedell A. Molecular genetics oft tal adrenal hyperplasia (21-hydren*m deficiency): implication /от di prognosis and treatment. Acta 1998; 87: 245—291.
12. White P.C., Speiser P.W Conge^ Adrenal Hyperplasia due to xylase Deficiency. Endocrine Reuw* i 21 (3): 245—291.
Глава 35. Гиперальдостеронизм
 'к атель описаний ЛС
'к атель описаний ЛС
 itnepcLfLbdocmepoHU3j
itnepcLfLbdocmepoHU3j
Гиперальдостеронизм — это синдром, обусловленный гиперсекрецией главного надпочечникового ми- иералокортикоида — альдостерона.
 Первичный гиперальдостеронизм — клинический синдром, развивающийся в результате избыточной продукции альдостерона корой надпочечников и проявляющийся АГ в сочетании с гипокалиемией.
Первичный гиперальдостеронизм — клинический синдром, развивающийся в результате избыточной продукции альдостерона корой надпочечников и проявляющийся АГ в сочетании с гипокалиемией.
Пссвдогиперальдостеронизм — группа заболеваний, характеризующихся АГ с гипокалиемическим алкалозом и низкой, нестимулирусмой активностью ренина плазмы. Они сходны с классическим гипераль- достеронизмом, но отличаются от него низким уровнем альдостерона в плазме крови.
 Вторичный гиперальдостеронизм — повышенная продукция альдостерона корой надпочечников, вызываемая стимулами, исходящими не из надпочечников; имитирует первичную форму болезни. Причиной служит АГ и состояния, сопровождающиеся отеками (например, сердечная недостаточность, цирроз печени с асцитом, нефротический синдром).
Вторичный гиперальдостеронизм — повышенная продукция альдостерона корой надпочечников, вызываемая стимулами, исходящими не из надпочечников; имитирует первичную форму болезни. Причиной служит АГ и состояния, сопровождающиеся отеками (например, сердечная недостаточность, цирроз печени с асцитом, нефротический синдром).
Эпидемиология
Распространенность гиперальдостеронизма составляет до 25% среди больных АГ, причем гипокалиемия (т.е. «классический» первичный гиперальдостеронизм) имеется лишь у 41°о обследованных.
Первичный гиперальдостеронизм обычно встречается в возрасте 30—40 лет, у женщин чаще, чем у мужчин (соотношение 3:1). Для одной из форм первичного гиперальдостеронизма — глюкокортиксидза- висимого гиперальдостеронизма характерно начало в подростковом или юношеском возрасте.
Наследственные формы псевдогиперальдостеро- низма (синдром Лиддла) развиваются у детей дошкольного возраста.
Возраст дебюта и распространенность вторичного гиперальдостеронизма определяются фоновым заболеванием.
СХЕМА ПОЭТАПНОГО ВЕДЕНИЯ ПАЦИЕНТОВ гиперальдостеронизм
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ

— парестезии —тетания
. Полиурический синдром:
— полиурия
— изогипостенурия
— чувстао жажды
— полидипсия
I Психоэмоциональные нарушения {астенический, тревожно-депрессивный,
ипохондрически-сенестопатический ' синдромы)
• Нарушение толерантности к глюкозе
• Ортостатическая гипотония и брэдикардия « Возможно малосимптомное/бессимптода*»
течение
Псевдогиперальдостеронизм
• Артериальная гипертензия
• Гипокалиемия
• Алкалоз Синдром Лидцла
• Начало от 6 месяцев до 4—5 лет
• Тяжелая дегидратация
• Гипокалиемия
• Прогрессирующая АГ
• Полидипсия
• Значительное отставание в физическом и психическом развитии
Вторичный гиперальдостеронизм
• Проявления основной патологии
• Артериальная гипертония
• Гипокалиемия
• Алкалоз
ДИАГНОЗ И РЕКОМЕНДУЕМЫЕ КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
Первичный гиперальдостеронизм
■Скрининговое обследование пациентов с АГ.
— выраженная гипокалиемия (< 2,7 мэкв/л)
— возможен нормокалиемический гиперальдостеронизм (> 3,5 мэкв/л)
1 Исследование уровня гормонов.
— низкая АРП
— высокий уровень альдостерона
в крови/повышенная суточная экскреция с мочой метаболитов альдостерона (альдостерон-18-глюкуронида)
—у 30% больных уровень альдостерона в крови нормальный
» Стимуляционная проба с нагрузкой натрием
, Определение нозологической формы синдрома гиперальдостеронизма.
—фармакологические тесты (нагрузочная «маршевая» проба)
—оценка уровня 18-гидроксикортикостерона плазмы
— выявление повышенной экскреции с мочой метаболитов кортизола
» Топическая диагностика:
—УЗИ
— КТ и МРТ надпочечников —сцинтиграфия надпочечников
с 1311~холестерином —флебография надпочечников с селектив^ забором крови
• Диагностика глюкокортикоидзависимого
гиперальдостеронизма:
—нормокалиемия
—повышенные образование и экскреция
18- оксокортизола и 18-гид рокси кортизола с мочой
—отсутствие изменения содержания альдостерона в ходе «маршевой» пробы —резистентность к рутинной антигипертензивной терапии —эффективность пробного лечения дексаметазоном
• Генетическая диагностика.
—семейные формы гиперальдостеронизм:
Псевдогиперальдостеронизм
• Молекулярно-генетическое исследование
Вторичный гиперальдостеронизм
• Гипокалиемия
• Алкалоз
• Высокий уровень ренина и альдостерона в плазме крови при сохранении нормапы-ых цифр ОД


Классификация
болезнь и синдром Иценко—Кушинга, эктопический АКТГ-син- дром;
ДОК-секретируюшая или корти- костеронсекретирующая аденома или карцинома;
персистирование фетальной зоны коры надпочечников; врожденная гиперплазия надпочечников (дефицит lip-гидрокси- лазы, 17а-гидроксилазы и 18-01- дегидрогеназы);
- псевдогиперальдостеронизм 2-го типа (нарушение метаболизма минера- локортикоидов или их связывания с рецепторами)
врожденная или ятрогенная недостаточность 11 р-гидроксистеро- иддегидрогеназы и/или 5|3-стеро- идредуктазы;
резистентность к ГКС (дефект глюкокортикоидных рецепторов с избыточной секрецией АКТГ и ДОК);
— псевдогиперальдостеронизм 3-го типа (тубулопатии):
синдром Гительмана (гипокалие- мический метаболический алкалоз, гипермагниурия и гипомагниемия, сниженная экскреция кальция), синдром Лиддла (редкое наследственное заболевание с клинической картиной гиперальдостеро- низма, но чрезвычайно низким уровнем альдостерона в крови; в основе лежит повышенная реабсорбция натрия в дистальных канальцах вследствие мутации гена Р-субъединицы амилоридчувст- вителъного натриевого канала);
■ вторичный гипсральдостеронизм:
— стимуляция ренин-ангиотензин- альдостероновой системы (РААС):
органический вторичный гипер- альдостеронизм, сочетающийся с АГ (стеноз почечных артерий, ре- нинпродуцирующая опухоль почки — ренинома);
функциональный вторичный ги- перальдостеронизм без АГ (гипо- натриемия. гиповолемия. синдром Барттера (повышение экскреции калия с мочой, гипокалиемичес- кий алкалоз, гиперренинемия, ги- перальдостеронизм, метаболический алкалоз, нормальное или пониженное АГ);
— относительный вторичный гипер- альдостеронизм, развивающийся в результате нарушения метаболизма альдостерона (почечная, сердечная недостаточность, цирроз печени, нефротический синдром).
Этиология и патогенез
Альдостерон — основной и самый активный минералокортикоидный гормон, сек- ретируемый клубочковой зоной коры надпочечников.
Альдостерон обладает четырьмя важными биологическими функциями:
■ повышает реабсорбцию натрия в почечных канальцах,
■ увеличивает экскрецию калия,
■ увеличивает секрецию протонем рода;
■ оказывает ингибиторный эфф | • юкстагломерулярный аппарат ш тем самым снижая секрецию ре^
Первичный гиперальдостерони:
Повышение реабсорбции натрия в чечных канальцах сопровождается £ личением его уровня в крови. Заде натрия способствует задержке жи ти. Кроме того, повышенная KOHif* ция натрия увеличивает чувств^ ность гладкомышечных клеток арт^ к вазоактивным веществам, в т. ч к ас отензину II, катехоламинам и пргм гландинам. Все это, наряду с из£и ным потреблением соли, способе^ формированию стойкого повышения Ц особенно диастолического. Задержи трия в крови способствует разви* и перволемии. подавляющей выработч нина и ангиотензина II, что и набл- у больных первичным гиперальд' низмом. В связи с подавлением акт~ сти ренин-ангиотензиновой системы {Р К при первичном гиперальдостер' наблюдается парадоксальное сни: концентрации альдостерона в крови в вет на ортостаз Установлено, что примерно в 60% ил чаев первичный гиперальдостерошв обусловлен аденомой коры надпоч^^ ков, которая, как правило, бывает од» сторонней, размером не более 3 см (неч»- ствительна к ангиотензину II и не зави'4» от секреции АКТГ).
Вторая по частоте форма первично гиперальдостеронизма — идиопати«Я| кий гиперальдостеронизм встречаете* т
30— 40% случаев. Исходя из термина опатический», этиология гиперальдоЛИ ронизма неясна. Существует мнение. идиопатический гиперальдостерони* является заключительной стадией эв< люции низкорениновой эссенциальн# АГ. Развитие идиопатического альдост* ронизма связано с двусторонней мелк** или крупноузелковой гиперплазией кор- надпочечников. В клубочковой зоне вг перплазированных надпочечников секр°- тируется избыточное количество альдв. •
Я «1иа, что приводит к развитию АГ, ги- ^■■млиемии и снижению уровня ренина Я тмы. Принципиальным отличием иди- ^^Ш’иеского гиперальдостеронизма яв- Я 0И сохраненная чувствительность ги- газированной клубочковой зоны к ^^■Тчшрующему влиянию ангиотензи- I * IB данном случае образование альдо- I э*рона контролируется АКТГ.
I K-ttan форма первичного гиперальдос-
■ _ -изма — гиперальдостеронизм, соче-
■ Ьщийея с двусторонней мелкоузелко- ^^•гиперплазией коры надпочечников,
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|

