
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
эффекты. Кроме того, гидрокортизон измен»» ■' иммунный ответ организма Гидрокортизон > рошо всасывается из ЖКТ. 40 страница
■ однократное определение в сыворотке крови уровня ИФР-1 (сом атом един а С).
Помимо этого, все пациенты подвергаются осмотру окулиста с целью оценки состояния глазного дна, области перекреста зрительных нервов, проведения периметрии на цвета и белый цвет.
Диагноз акромегалии подтверждается,
■ базальный уровень СТГ превышает
0,4 нг/мл;
■ минимальный уровень СТГ на фоне ОГТТ более 1 нг/мл;
■ повышен уровень ИФР-1 по отношению к данному полу и возрасту
Дополнительные методы исследования включают:
■ определение в крови уровня пролакти- на, ТТГ, Т4, Т3, АКТГ, свободного кортизола в суточной моче, ЛГ, ФСГ, эст- радиола, тестостерона;
■ УЗИ ЩЖ и органов малого таза;
■ рентгенографию органов грудной клетки;
- ЭКГ, ЭхоКГ;
■ исследование гликемического профиля, биохимический анализ крови
В случае подозрения на эктопированную продукцию СГГ (особенно при отсутствии MPT-признаков аденомы гипофиза) дополнительно необходимо проведение МРТ либо КТ грудной и брюшной полости. В лабораторной диагностике проводится определение содержания СТГ в крови, оттекающей из нижних кавернозных синусов При подозрении на эктопическую продукцию соматолиберина (на основании отсутствия MPT-признаков аденомы гипофиза и выявления объемного образования в грудной либо брюшной полости) обязательным является определение в сыворотке крови уровня соматолиберина (при данном диагнозе уровень соматолиберина превышает 300 пг/мл, тогда как во всех остальных случаях, включая и гипоталами- ческую гиперпродукцию соматолиберина, его уровень составляет менее 50 пг/мл).
Дифференциальный диагноз
Акромегалию дифференцируют с такими заболеваниями, как:
■ синдром множественных эндокринных
неоплазий (МЭН-1 синдром);
■ гипотиреоз;
■ пахидермопериостоз;
■ болезнь Педжета,
■ синдром Мак-Кьюна—-Олбрайта;
■ акромегалоидизм.
Обязательным для МЭН-1 синдрома, помимо аденомы гипофиза, является наличие гормонально-активных опухолей па- ращитовидных желез, островков поджелудочной железы, а иногда и опухолей легких. Выявление семейных случаев акромегалии также указывает на присутствие МЭН-синдрома.
При гипотиреозе возможны сходные с акромегалией изменения черт лица, кожи, голоса. Диагноз исключается при выявлении снижения функции ЩЖ в сочетании с нормальными уровнями СТГ
Для пахидермопериостоза характерны грубые черты лица, утолщение кожи, гипертрофическая остеоартропатия. Выявление нормальных показателей СТГ в ходе ОГТТ, нормального уровня ИФР-1. а также отсутствие признаков аденомы гипофиза отвергает диагноз акромегалии.
При болезни Педжета происходит утолщение проксимальных отделов длинных трубчатых костей, их дугообразное искривление, увеличение черепа за счет утолщения костей свода и основания. Отсутствие при этом признаков аденомы ш- пофиза и нормальные лабораторные показатели исключают диагноз акромегалии.
Существует небольшая группа лиц с внешними признаками акромегалии в сочетании с нормальным уровнем СТГ — это явление получило название акромега[30] лоидизм.
Для редкого синдрома Мак-Кьюна— Олбрайта помимо клинической картины акромегалии характерна специфическая триада: полиостотическая фиброзная дисплазия, преждевременное половое созревание, специфические пигментные пятна бледно-кофейного цвета.
Гипофизарный гигантизм дифференцируют с конституционально-наследственным высоким ростом, гипогонадизмом, некоторыми генетическими формами вы- сокорослости: церебральным гигантизмом
[iшром Сотоса), синдромом Марфана, синдромом Лайла.
 Для конституционально-наследствен- й высокорослости характерны наличие высокого роста у родителей, большая скорость роста с момента рождения, отсутствие типичных клинико-лабораторных и инструментальных нарушений, характерных для патологической продукции СТГ
Для конституционально-наследствен- й высокорослости характерны наличие высокого роста у родителей, большая скорость роста с момента рождения, отсутствие типичных клинико-лабораторных и инструментальных нарушений, характерных для патологической продукции СТГ
При гипогонадизме высокий рост соче- гается со снижением функции половых желез, недоразвитием половых органов и вторичных половых признаков.
Синдром Сотоса — крайне редкое заболевание с аутосомно-доминантным типом наследования. Признаки заболевания возникают уже с рождения. Характерны нарушение координации, умственная отста- юсть, выпуклый лоб, высокое «готическое» небо.
Для синдрома Марфана помимо высокого роста характерны «паучьи» пальцы, до-
“ шхоцефалия, деформация грудной клетки, часты врожденные пороки сердца, аневризмы аорты, специфические офтальмологические изменения.
Синдром Пайла (метафизная семейная дисплазия) отличают вальгусная девиация коленных суставов, ограничение разгибания локтевых суставов, склонность к переломам.
Клинические рекомендации
Главные цели лечения:
■устранение клинических симптомов заболевания;
■нормализация секреции СТГ и ИфР-1;
■ликвидация источника избыточной продукции СТГ.
Основные методы лечения:
■хирургический,
■медикаментозный;
■лучевой.
Факторы, определяющие выбор метода лечения:
■состояние зрения;
■размер и характер роста аденомы;
■ степень ее гормональной активности;
■ возраст больного;
Хирургическое лечение
В настоящее время аденомэктомия по- прежнему остается методом выбора лечения акромегалии, особенно в случаях, когда имеются признаки сдавления опухолью гипофиза зрительных нервов. Способ оперативного вмешательства (трансефе- ноидальная либо транскраниальная аденомэктомия) определяется размерами аденомы и особенностями ее распространения. Главным преимуществом оперативного вмешательства является быстрота наступления эффекта. В случае успешной (радикальной) операции уже в раннем послеоперационном периоде отмечается нормализация секреции СТГ, а уровня ИФР-1 — через несколько недель.
Успех оперативного вмешательства определяют следующие факторы: размер и характер распространения аденомы (при эндоселлярной аденоме частота ремиссии составляет 78—88%, при экстрасел- л яр ных — не более 45%); степень технического нейрохирургического оснащения, в частности использование эндоскопического контроля, нейронавигации, интраоперационного гормонального анализа и MPT-контроля; квалификация нейрохирурга (опыт не менее 200 операций с применением эндоскопического контроля); отсутствие морфологических признаков «агрессии» опухоли (атипия клеток, множественные митозы); отсутствие признаков инвазии опухоли (инфильтрация или перфорация диафрагмы турецкого седла, твердой мозговой оболочки, кавернозных синусов). В случае проведения операции квалифицированным нейрохирургом частота послеоперационных осложнений составляет не более 2°с. К ним относятся: назальная ликворея, несахарный диабет, гипопи- туитаризм, зрительные нарушения, менингит. Учитывая вышесказанное, все больные в послеоперационном периоде нуждаются в дополнительном обследовании с целью исключения гипопитуита- ризма и при необходимости в адекватной и своевременной его коррекции, а гакже
контрольном осмотре невропатологом, окулистом и отоларингологом.
Лучевая терапия
Ранее широко используемые такие виды лучевой терапии, как у-терапия и прото- нотерапия, в настоящее время ввиду их существенных недостатков, с одной стороны, и совершенствования хирургической техники и видов медикаментозной терапии, с другой, занимают третье место по значимости в лечении акромегалии.
Главные недостатки методов лучевой терапии:
■ отдаленность во времени производимого ими эффекта (в случае у-терапии начало ремиссии заболевания отмечено не ранее чем через 2 года от момента проведения облучения с достижением полного эффекта через 10 лет у 50% больных и лишь через 20 лет — у 80— 100% пациентов; при протонотера- пии — у 44% больных через 6 месяцев после облучения с нормализацией секреции СТГ у 40% в сроки от 3 до 6 лет),
■ осложнения, главным из которых является гипопитуитаризм, развивающийся более чем у 60% больных в сроки от 5 до 10 лет от момента проведения облучения.
В связи с вышесказанным показания к проведению данных видов лечения ограниченны у-терапия как первичный метод лечения применяется только при невозможности проведения аденомэктомии ввиду отсутствия специализированной нейрохирургической службы либо категорического отказа больного- Как дополнительный метод —-в случае неполного удаления аденомы, особенно в сочетании с неблагоприятной гистологической картиной. Облучение проводится многопольно-конвергентным методом гипоталамо-гипофи- зарной области в дозе 180-—200 рад ежедневно с двухдневным перерывом в течение 30—45 дней, в суммарной дозе 45— 50 Грей (4500—5000 рад)
Протонотерапия применяется как первичный метод лечения при аденоме гипофиза до 1,5 см в диаметре с относительно невысокой активностью у лиц до 55 лет при отказе от оперативного лечения. Проводится одномоментный сеанс облучения потоком тяжелых протонных частиц и область гипофиза в дозе 50—70 Грек. Ввиду отсроченности эффекта от лучевой терапии после облучения больные нуждаются в назначении медикаментозной терапии на длительный срок.
Симптоматическая терапия определяется в каждом конкретном случае и зависит от характера и степени вовлечения в патологический процесс того или иного органа или системы организма (коррекция изменений со стороны сердечно-сосудистой системы, опорно-двигательного аппарата, метаболических нарушений, в частности СД, коррекция осложнений хирургического лечения и лучевой терапии).
Терапия аналогами соматостатина
В настоящее время применяются три класса JIC:
■ аналоги соматостатина;
■ антагонисты рецепторов гормона роста,
■ агонисты дофаминовых рецепторов. Аналоги соматостатина в настоящее время являются ЛС 1-й линии в медикаментозном лечении акромегалии и гигантизма. Применяются в случае неудачного хирургического вмешательства и .лучевой терапии как дополнительная терапия, особенно если пациент не чувствителен к агонистам дофамина либо они абсолюта! противопоказаны; являются эффективными средствами в качестве первичного метода лечения, особенно у пожилых, ослабленных больных; используются в качестве средства предоперационной подготовки благодаря способности вызывать уменьшение размера опухоли гипофиза Лечение длительное:
В Ланреотид в/м 30 мг 1 раз в 10—14 суп до достижения стойкого клинического эффекта или Октреотид п/к в перерывах между приемами пищи 100 мкг 3 р/сут; ЛС длительного действия в/м 10— 30 мг 1 раз в 28 сут, до достижения стойкого клинического эффекта.
Перед началом терапии октреотидом длительного действия рекомендуется ввиду особенностей его фармакокинетики провести двухнедельный курс терапии сандостатином короткого действия.
Лечение ланреотидом начинают с час- 1 готой введения 1 раз в 14 дней. Если после }-й инъекции уровень СТГ превышает норму, частота увеличивается до 1 инъ- 'кциив 10 дней.
Терапия аналогами соматостатина при- юдит к быстрому, выраженному клини- тескому эффекту: уже через несколько рей от начала терапии наступает улучшение общего состояния, у 95% больных значительно уменьшается выраженность I головной боли, отечности, потливости, ар- тралгий, общей слабости. Терапия данными ЛС приводит к обратному развитию нарушений со стороны сердечно-сосудистой системы: значительному регрессу симптомов акромегалической кардиомио- патии, снижению системной АГ, левожелудочковой гипертрофии, улучшает функциональные гемодинамические параметры, уменьшает частоту ночных апноэ. Способность данных ЛС вызывать уменьшение размеров аденомы гипофиза (приблизительно у 45% больных в сроки лечения от 3 до 156 недель) делает их весьма эффективными в качестве средств предоперационной подготовки (позволяет произвести более щадящий хирургический до- [ ступ — транссфеноидальную, а не транскраниальную аденомэктомию, сократить число послеоперационных осложнений).
Р Возможна комбинация терапии аналогами соматостатина с агонистами дофамина.
Терапия антагонистами рецепторов гормона роста
В настоящее время пегвисомант — самое I эффективное медикаментозное средство лечения акромегалии (через 3 месяца от начала лечения ремиссия возможна у 97% больных).
| I |
Пегвисомант применяют в случае отсутствия эффективности аналогов соматостатина при сроке лечения ими не менее 3 месяцев либо при сохранении выраженных побочных эффектов после 6 и более месяцев терапии аналогами соматостатина, несмотря на их клинико-гормональную эффективность:
А 1 Пегвисомант п /к 10—40 мг 1 р/сут,
I до достижения стойкого клинического эффекта.
Одной из особенностей действия пегви- соманта является его способность корригировать различные метаболические нарушения. В частности, терапия данным ЛС приводит к ликвидации гиперинсулине- мии и снижению инсулинорезистентности являющейся фактором риска развития сердечно-сосудистых заболеваний; восстанавливает показатели липидного обмена, костного ремоделирования и уровни лептина.
Терапия агонистами дофаминовых рецепторов Агонисты дофаминовых рецепторов применяются при относительно невысокой активности заболевания (уровень ИФР-1 не более 750 нг/мл) и сопутствующей гиперсекреции пролактина в большинстве случаев как дополнительная терапия к хирургическому лечению и/или лучевой терапии. Лечение длительное (годами).
ЛС выбора:
В | Каберголин внутрь, независимо от ! приема пищи, 0,5 мг 3—7 р/нед, до достижения стойкого клинического эффекта.
Альтернативные JIC:
С Бромокриптин внутрь во время еды 5 мг
| | |
(гш18 мг, в зависимости сущ конкретного JIC) 2—4 р/сут, до достижения стойкого клинического эффекта или Хинаголид внутрь утром и вечером, независимо от приема пищи, 0,15—
0, 30 мг 2 р/сут, до достижения I стойкого клинического эффекта.
Оценка эффективности лечения
Для оценки эффективности проводимой терапии контроль уровня СТГ и ИФР-1 проводится через 3—6—12 месяцев от начала терапии, МРТ-контроль —через 6— 12 месяцев.
Эффективность лечения оценивается по определенным строгим критериям, установленным в мае 2000 г. на основании
консенсуса 68 ведущих нейроэндокринологов и нейрохирургов мира (табл. 28.1).
Осложнения и побочные эффекты лечения
Возможные побочные эффекты терапии аналогами соматостатина в порядке убывания распространенности:
■ диарея;
■ метеоризм;
■ боли в животе.
■ стеаторея,
■ тошнота.
Частота перечисленных явлений составляет 8—45®Ь, причем эти эффекты наиболее выражены после 1-й инъекции, при продолжении лечения через 6 месяцев частота побочных эффектов уменьшается в 3—7 раз.
Кроме того, у 2—9% пациентов могут появляться бессимптомные камни в желчном пузыре, застой желчи, расширение желчного протока.
Тем не менее многочисленные исследования доказали безопасность JIC данной группы в качестве средств для длительной терапии.
Побочные эффекты пегвисоманта:
■ тошнота (до 10%):
■ существенное повышение уровня СТГ в 1-й месяц лечения без существенного последующего возрастания;
■ в 7—16^1 случаев появление антител к СТГ в низком титре, а также антител к пегвисоманту без отрицательного влияния на степень нормализации ИФР-1;
■ зафиксировано 2 случая значительно- ] го повышения трансаминаз.
Следовательно, при назначении терапии пегвисомантом необходим контроль за размерами аденомы гипофиза и функци- i ональным состоянием печени.
При применении агонистов дофаминовых рецепторов иногда возникают:
■ тошнота, рвота, боли в эпигастральной области;
■ гипотония;
■ заложенность носа.
Побочные эффекты в большей степени выражены у неселективных ЛС (бромо- криптин), чем у селективных (хинаготад, каберголин).
Ошибки и необоснованные назначения
Несмотря на высокую эффективность пегвисоманта, в связи с недостаточной изученностью его безопасности и действия на размеры опухоли гипофиза показания к его применению пока ограничены.
Агонисты дофаминовых рецепторов абсолютно противопоказаны при язвенной болезни желудка и двенадцатиперстной кишки
Прогноз
Прогноз зависит от своевременности выявления и успешности лечения заболевания.
При применении октреотида ремиссия заболевания возможна в 70—80*5
Таблица 28.1. Критерии ремиссии акромегалии
Степень контроля Критерии _______________________________________________
Полная ремиссия Отсутствие клинических признаков активности СТГ безальный менее 2,5 нг/мл
Минимальный уровень СТГ на фоне ОПТ менее 1 нг/мл Нормальный уровень ИФР-1 соответственно полу и возрасту Неполная ремиссия Отсутствие клинических признаков активности
Минимальный уровень СТГ на фоне ОПТ более 1 нг/мл
____________________ Повышенный уровень ИФР-1__________________________
Отсутствие ремиссии Наличие клинических признаков активности
Минимальный уровень СТГ на фоне ОПТ более 1 нг/мл Повышенный уровень ИФР-1
I иучаев, октреотида длительного дейст- ия — в 88%, ланреотида — в 70%. При
► ■пользовании пегвисоманта ремиссии Шется добиться у 97% больных. Лесе- активные дофаминомиметики (при при- ртнии в качестве монотерапии) при- щят к ремиссии лишь в 10—20% слу- мев, хинаголид — в 40%. При применении каберголина ремиссия заболевания шможна до 53% случаев (при смешан- ш, СТГ-пролактинсекретирующей реноме — до 67%).
Возможно уменьшение размера аденомы гипофиза в 16—20% случаев, а при наличии смешанной аденомы — до 50% исходного объема опухоли.
Литература somatostatin analog Sandostatin LAR m acromegaly. The Journal of Clinical Endocrinol. Metab. 2000; 85 (9): 3132—3140.
6. Fahlbusch R., Buchfelder M.t Kreutzer J., et al. Surgical management of acromegaly. Handbook of acromegaly. Ed. J. Wass. UK, Bristol: Bioscientifica, 2001; 39—49.
7. Giustma A., Barkan A., Casanueva F.F., et al. Criteria for cure of acromegaly: a consensus statement. The Journal of Clinic. Endocrinol. Metab. 2000; 85 (2). 526—529.
8. Harris A. Acromegaly and its management. USA, Philadelphia: Lippincott Raven Publishers, 1996.
9. Hennessey J.V., Jackson I.V.D. Clinical features of pituitary tumorous. Ed. J.A. Fagin. The Journal of Clinical Endocrinol, and Metab., Pituitary tumorous. 1995; 9: 288—314.
10.Heron I., Thomas F., Dero М., et al. Pharmacokinetics and efficacy of a long-acting formulation of the new somatostatin analogue BIM 23014 in the patients with acromegaly. The Journal of Clinical Endo- cinol. Metab. 1993; 73:721—723.
11.Jenkins PJ. Nicolas P. Plowman Radiotherapy for acromegaly. Handbook of acromegaly Ed. J. Wass. UK, Bristol: Bioscientifica, 2001.
12. Lombardini G-, Colao A., Ferone D., et al. CV205—502 treatment in therapy-resistant acromegalic patients. European Journal of Endocrinolody 1995; 132: 559— 564.
13. Melmed S., Casanueva F.F., Cavagnini F., et al. Guidelines for acromegaly management consensus. The Journal of Clinical Endo-crinol. Metab 2002; 87 (9): 4054-4058.
14.VanderLey A.J., Lamberts S. Medical therapy for acromegaly. Ed. J. Wass. UK, Bristol: Bioscientifica, 2001; 51—64.
Глава 29. Гиперпролактинемия
Указатель описаний ЛС Гиперпролактинемия — это повышенный уровень пролактина в сыворотке крови.
 Частота всех форм гиперпролактинемии варьирус 847 от 0,15 до 1,6% среди взрослой популяции, причем до . 840 80% случаев заболевания регистрируют у женщин 946 в возрасте 25—40 лет.
Частота всех форм гиперпролактинемии варьирус 847 от 0,15 до 1,6% среди взрослой популяции, причем до . 840 80% случаев заболевания регистрируют у женщин 946 в возрасте 25—40 лет.
Гиперпролактинемия подразделяется на физиологическую (при беременности, лактации, у новорожденных) и патологическую (синдром гиперпролактв» немии).
В соответствии с классификацией по этиологическому принципу к синдрому гиперпролактинемии относится гиперпролактинемичсский гипогонадизм (ГГ), представляющий собой самостоятельное нейроэндокринное заболевание (первичный ГГ), а также вторичные формы гиперпролактинемии, развивающиеся на фоне ряда других эндокринных и соматических заболеваний.
Классификация синдрома гиперпролактинемии (ИИ. Дедов, Г. А. Мельниченко, Т Л. Романцова, 2001)'
■ гиперпролактинемический гипогонадизм:
— пролактиномы: макроаденомы; микроаденомы;
— идиопатическая гиперпролактинемия;
■ гиперпролактинемия в сочетании с другими гипо- таламо-гипофизарными заболеваниями:
— гормонально-активные аденомы гипофиза,
— гормонально-неактивные опухоли и псевдоопухоли селлярной и параселлярной области;
— синдром «пустого» турецкого седла;
— системные заболевания с поражением гипотала- мо-гипофизарной области (гистиоцитоз. саркои- доз, сифилис, туберкулез и др.);
— патология сосудов головного мозга;
— лучевые, хирургические и другие травмирующие воздействия;
— лимфоцитарный гипофизит;
- симптоматическая гиперпролактинемия:
— поражение периферических эндокринных желя
— медикаментозная гиперпролактинемия,
— нервно-рефлекторная гиперпролактинемия;
— почечная, печеночная недостаточность;
— наследственные заболевания;
— алкогольная гиперпролактинемия;
— психогенная гиперпролактинемия;
— гиперпролактинемия профессиональных спорт сменов;
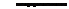 СХЕМА ПОЭТАПНО ГО ВЕДЕНИЯ ПАЦИЕНТОВ
СХЕМА ПОЭТАПНО ГО ВЕДЕНИЯ ПАЦИЕНТОВ
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ
L Неврологические проявления (при наличии I макроаденом):
 И —постояннь е головные боли
И —постояннь е головные боли
—нарушения зрения (битемпоральная гемианопсия/битемлоральные скотомы) —поражение III, IV, v, VI пар черепных нервов (офтальмоплегия, диплопия, птоз и тд) -апоплексия гипофиза (внезапная выраженная головная боль, тошнота, рвота, офтальмоплегия, острая гипофизарная недостаточность и помрачение сознания, менингиальные симптомы, бывает первым проявлением пролактиномы)
• Нарушения репродуктивной функции (симптомы гипогонадизма)■
—уженщин первичная/вторичная аменорвя, опсоменорея, олигоменорея, ановуляция, укорочение лютеиновой фазы, бесплодие, гипоплазия матки, галакторея (может отсутствовать), патология молочных желез
—у мужчин, снижение либидо и потенции, гинекомастия и галакторея (не всегда)
• Психоэмоциональные рвсстройства-
— 

 колебания настроения
колебания настроения
-опрТде°ленме МП КТ СТаТуС0В
- при макроаденоме — исследование глазного дна и периметрия
■ вн^гипофизарная продукция пролак-
тина;
■ бессимптомная гиперпролактинемия;
■ сочетанные формы.
Наиболее частыми причинами патологической гиперпролактинемии являются аденомы гипофиза, секретирующие пролактин (до 50% случаев), и идиопа- тическая гиперпролактинемия— форма заболевания, характеризующаяся стойко повышенным уровнем гормона, отсутствием аномалий турецкого седла и параселлярной области, а также других заболеваний и состояний, влияющих на секрецию гормона (до 30% слу-
Повышение содержания пролактина может быть обусловлено другими гипо- таламо-гипофизарными заболеваниями: гормонально-активными и неактивными опухолями, системной и сосудистой патологией, лечебными мероприятиями (проведением лучевой терапии, оперативного вмешательства). Клинически выраженная форма заболевания чаще всего связана с поражением периферических эндокринных желез (например, первичным гипотиреозом, синдромом поликистозных яичников) либо с приемом ряда медикаментов. Повышением содержания пролактина могут сопровождаться различные психопатологические состояния (как функционального, так и органического генеза) Установлено наличие внегипофизарной секреции пролактина. Бессимптомная гиперпролактинемия обусловлена, как правило, преобладанием в сыворотке крови биологически неактивного пролактина, т.е. феноменом макропролактинемии. Наконец, возможны смешанные, сочетанные формы синдрома гиперпролактинемии (например, первичный гипотиреоз в сочетании с пролактиномой или гормонально-неактивной аденомой гипофиза).
ГГ — сим птомокомплеке, обусловленный хронической гиперпродукцией пролактина, включающий гипогонадизм различной степени и патологическое отделяемое из грудных желез (факультативный признак).
Эпидемиология
ГГ встречается преимущественно у женщин репродуктивного возраста. Частота ГГ составляет около 0,5% у взрослых женщин, 0,07% — у взрослых мужчин. Среди больных с расстройствами репродуктивной сферы ГГ выявляют в 25—30% случаев.
Классификация
Как самостоятельное заболевание ГГ включает в себя две основные формы: пролак- тиномы и идиопатическую гиперпролак- тинемию (см. выше).
Этиология
Пролактин-секретирующие аденомы являются наиболее распространенными опухолями гипофиза (около 40% всех гормонально-активных опухолей гипофиза). В зависимости от размеров опухоли гипофиза выделяют макроаденомы (> 1 см) и микроаденомы (< 1 см).
У мужчин заболевание чаще бывает обусловлено макроаденомами (до 80%
собой, как правило, доброкачественные образования, однако очень редко встречаются и злокачественные пролактин-секретирующие опухоли. У 95—97% пациентов микроаденомы не увеличиваются даже при отсутствии терапии.
Патогенез
Пролактиномы, как и подавляющее большинство аденом гипофиза, являются образованиями моноклональной природы и возникают в результате генных нарушений в примордиальной стволовой клетке в период ее дифференциров- ки. В дальнейшем происходит опухолевая трансформация клетки с последующей клональной экспансией, которая приводит к образованию диагностируе-
• й с помощью инструментальных ме- вдов опухоли.
I На стадии индукции возникает спонтан- чй, индуцированная или наследственная ир ация, ведущая к активации того или и«го протоонкогена или инактивации ге- «►супрессора туморогенеза. Данная му- I чия может иметь место в полипотентной стволовой клетке или в зрелой клетке. В по- 51еднем случае мутация может сопровождаться частичной дедифференциров- кой лактотрофа, однако значительных I иммуногистохимических изменений не I наблюдается. В результате мутации возникает клон аденоматозных клеток с особыми свойствами. Последующее усиление роста и клональная экспансия аденома- | тозных клеток происходят под влиянием I гипоталамических гормонов, паракрин- ных факторов роста, нарушения баланса между регуляторными влияниями Клинические проявления могут быть обусловлены как особо агрессивными свойствами клона аденоматозных клеток (высокоинвазивные пролактиномы), так и постепенным срывом регуляторных механизмов, контролирующих клональную экспансию, в результате стресса или длительного приема определенных JIC, а также изменениями продукции гормонов при хронических системных заболеваниях и т.д.
По определению, генез идиопатической формы заболевания неясен; можно предположить, что основное значение имеют нарушения контроля продукции пролактина на гипоталамическом уровне.
Клинические признаки и симптомы
Основными клиническими проявлениями ГГ являются неврологическая симптоматика (при наличии макроаденом), нарушения репродуктивной функции, психоэмоциональные расстройства и эн- докринно-обменные изменения (нарушения жирового и углеводного обменов, патология метаболизма костной ткани).
Неврологические проявления включают:
■головные боли, как правило, постоянного характера (вследствие давления опухоли на диафрагму турецкого седла, иннервируемую тройничным нервом, распространения опухоли в кавернозные синусы, где проходят первая и вторая ветви тройничного нерва, в результате синусита);
■ нарушения зрения по типу битемпо- ральной гемианопсии (при супрасел- лярном росте аденомы) или битемпо- ральные скотомы (преимущественно при быстро растущих опухолях и переднем положении перекреста зрительных нервов);
■ признаки поражения III, IV, V, VI пар черепных нервов: офтальмоплегия, диплопия, птоз и т.д. (при латеральном распространении опухоли и прорастании ее в кавернозные синусы);
■ признаки апоплексии гипофиза (острого геморрагического инфаркта гипофиза), которая иногда бывает первым клиническим проявлением пролактиномы и сопровождается внезапной выраженной головной болью, тошнотой, рвотой, офтальмоплегией, острой гипофизарной недостаточностью и помрачением сознания, а также менинги- альными симптомами.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|