
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
эффекты. Кроме того, гидрокортизон измен»» ■' иммунный ответ организма Гидрокортизон > рошо всасывается из ЖКТ. 37 страница
4 мг(1 мл) в орбиту 1 р/сут, чередуя орбиты, 10 сут
■ (после отмены курса)
С Бетаметазона динатрия фосфат/
I бетаметазона дипропгюнат ретро- I булъбарно 2 мг/5 мг(1 мл) в орбиту I 1 раз в 10 сут, чередуя орбиты,
3— 4 цикла.
Пульс-терапия ГКС используется при декомпенсации ЭОП с угрозой потери ■эения только в условиях стационара: Метилпредпизолон в/в капелъно 1000 мг
► 1 р/сут, 3 сут подряд
(после отмены курса)
С Преднизолон внутрь после еды 40—
60 мг/сут в 2 или 4 приема, кроте
I I дней введения метилпреднизолона
»| 2—4 нед, затем постепенное сниже-
II ние дозы на 5 мг/нед до полной V отмены
Метилпредпизолон в/в капелъно 1000 мг 1 р/сут, 3 сут подряд
+
(после отмены курса)
Метилпредпизолон в/в капелъно 500 мг 1 р /нед, 3 нед
(после отмены курса)
Метилпредпизолон в/в капелъно 250 мг 1 р/нед, 3 нед
+
(после отмены курса)
С | Метилпредпизолон в/в капелъно 125 мг
1раз в 10 сут, 3 нед.
При необходимости для усиления или пролонгирования эффекта ГКС на фоне в/в введения преднизолона его назначают также внутрь:
С | Преднизолон внутрь после еды 40—
60[27] мг/сут в 2 или 4 приема, кроме дней введения метилпреднизолона
Плазмаферез и гемосорбция
Особые трудности представляют стероидорезистентные формы ЭОП. когда либо при отмене, либо при снижении дозы
'Доза преднизолона внутрь непрерывно снижается на 5 мг/нед до дозы 10 мг/сут После
ГКС до 10—15 мг/сут наблюдается увеличение выраженности симптомов поражения глаз, что требует увеличения дозы и срока лечения на неопределенное время При стероидорезистентных формах ЭОП проводится плазмаферез или гемосорбция.
Плазмаферез — избирательное удаление плазмы из организма с последующим замещением ее свежезамороженной донорской плазмой При этом выводится ряд факторов, участвующих в регуляции функции лейкоцитов, тем самым подавляется воспалительная реакция.
Гемосорбция обладает широким спектром действия: иммунорегулирующим, де- токсикационным, повышающим чувствительность клеток к ГКС Как правило, гемосорбцию сочетают с терапией ГКС. Курс лечения состоит из 2—3 сеансов с интервалом в одну неделю.
Рентгенотерапия
При резко выраженном отечном экзофтальме и неэффективности монотерапии ГКС используют дистанционное облучение орбит с прямых и боковых полей с защитой переднего отрезка глаза Рентгенотерапия оказывает антипроли- феративное, противовоспалительное действие, приводя к снижению выработки цитокинов и секреторной активности фибробластов. Отмечена эффективность и безопасность малых доз лучевой терапии (16 или 20 Гр на курс, ежедневно или через день в разовой дозе 75—200 Р) Наилучший терапевтический эффект отмечается при сочетании лучевой терапии с терапией ГКС. Эффективность рентгенотерапии необходимо оценивать в течение двух месяцев после окончания печения.
Хирургическое лечение
Хирургическое лечение ЭОП проводят на стадии фиброза. Существует три категории хирургических вмешательств:
■ операции на веках в связи с поражениями роговицы и/или ретракцией век;
■ к корригирующим операциям на глазодвигательных мышцах прибегают при наличии диплопии и, как следствие, ко
соглазия, псевдоретракции верхнего века, поражениях роговицы, не обусловленных протрузией глазного яблока, хирургическая декомпрессия орбит проводится для устранения сдавления зрительного нерва.
Оценка эффективности лечения
Критериями эффективности лечения является достижение компенсации или субкомпенсации ЭОП.
Осложнения и побочные эффекты лечения
При длительном применении высоких доз ГКС возможно развитие медикаментозного «кушингоида»; перераспределение подкожно-жировой клетчатки по верхнему типу, багровые стрии, АГ, миопатия, гипергликемия, гитгакалиемия. Возможно развитие язвы желудка и двенадцатиперстной кишки, остеопороза, депрессии, возбуждения, психоза.
Лечение высокими дозами ГКС целесообразно сочетать с назначением препаратов калия, кальция (вместе с витамином D3).
Ошибки и необоснованные назначения
Противопоказаниями к применению ГКС являются язвенная болезнь желудка или двенадцатиперстной кишки в стадии обострения, острые инфекционные заболевания, активная форма туберкулеза, психические заболевания, беременность Ошибочно назначение ГКС при ЭОП в стадии фиброза.
Прогноз
При отсутствии лечения компенсированной офтальмопатии возможна стабилизация процесса. При декомпенсиро- ванной ЭОП отсутствие лечения может представлять угрозу потери зрения Нередко одного курса лечения недостаточно. Возможно прогрессирование симптомов ЭОП на фоне декомпенсации заболевания ЩЖ. После проведенного лечения больной должен находиться под наблюдением офтальмолога и эндо кринолога.
Литература
Глава 25. Гипопаратиреоз
 Гипопаратиреоз (ГПТ) — недостаточность функции околощитовидных (парашитовидных) желез (ОЩЖ), характеризующаяся пониженной продукцией пара- тиреоидного гормона (ПТГ) или возникновением резистентности к его действию и приводящая к нарушению обмена кальция и фосфора.
Гипопаратиреоз (ГПТ) — недостаточность функции околощитовидных (парашитовидных) желез (ОЩЖ), характеризующаяся пониженной продукцией пара- тиреоидного гормона (ПТГ) или возникновением резистентности к его действию и приводящая к нарушению обмена кальция и фосфора.
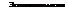 Эр; гллъциферол . Препараты кальци!
Эр; гллъциферол . Препараты кальци!
лиьуид карбонат
Классификация
Различают латентную и манифестную формы ГПТ. Латентный ГПТ протекает без видимых внешних симптомов и выявляется лишь при действии провоцирующих факторов или при специальном исследовании.
Этиология
В зависимости от этиологии выделяют:
■ послеоперационный ГПТ, который возникает в результате хирургических вмешательств на щитовидной и околощитовидных железах;
■ ГПТ как следствие повреждения ОЩЖ:
— лучевыми воздействиями;
— инфекционными факторами;
— при амилоидозе;
— при кровоизлияниях в гормонально-неактивную опухоль железы;
■ идиопатический ГПТ.
Патогенез
Послеоперационный гипопаратиреоз и гипопаратиреоз вследствие повреждения околощитовидных желез
Обе эти формы ГПТ имеют сходный патогенез и клиническую картину. Они различаются только этиологическими аспектами, вытекающими из названия формы ГПТ, которая указана в классификации.

Щ Недостаток ПТГ приводит к повышено уровня фосфора в крови за счет сни- |№шг фосфатурического действия ПТГ на Шчки, а также к гипокальциемии. Она
I обусловлена снижением всасывания кальция в кишечнике, уменьшением мобилизации его из костей и недостаточной реаб- зорбцией кальция в почечных канальцах.
3 генезе гипокальциемии имеет значение доеньшение в почках синтеза активного [ «таболита витамина D, продукция которого зависит от ПТГ. Создание отрица- •’ельного кальциевого баланса и избытка фосфора в организме ведет к повышению червно-мышечной возбудимости и общей вегетативной реактивности, что обусловливает повышенную судорожную актив-
Идиопатический гипопаратиреоз
Идиопатический ГПТ — редкое заболевание, которое может начаться в любом возрасте. Описаны спорадические и наследственные случаи.
Наследственный ГПТ чаще всего оказывается компонентом аутоиммунного поли- гландулярного синдрома типа I (АПС I). Другие основные компоненты АПС I: хронический генерализованный канди- доз кожи и слизистых и первичная надпочечниковая недостаточность. Менее часто встречающиеся состояния при этом синдроме — первичный гипотиреоз, первичный гипогонадизм, хронический активный гепатит, синдром нарушенного всасывания, витилиго, аутоиммунный гастрит, алопеция, стеаторея Как правило, АПС I возникает в детстве, и чаще его первым проявлением бывает канди- доз. У 30*о пациентов находят аутоантитела к ПТГ.
Наследственные синдромы, при которых идиопатический ГПТ сочетается с пороками развития:
■синдром Кирнса—Сейра: ГПТ в сочетании с пигментным ретинитом, офтальмоплегией, атаксией, атриовентрикулярной блокадой, миопатией;
■синдром Кенни: ГПТ в сочетании с задержкой роста и сужением костномозговых каналов длинных трубчатых костей;
■ ГПТ в сочетании с глухотой, митральной недостаточностью, нефритом. Изолированный идиопатический ГПТ обычно бывает спорадическим, реже семейным заболеванием с аутосомно-ре- цессивным или аутоеомно-доминантным типом наследования Может проявляться в любом возрасте. Аутоантитела к ПТГ отсутствуют. Изолированный идиопатический ГПТ обусловлен дефектами синтеза или секреции ПТГ. Один из вариантов заболевания обусловлен нарушением образования ПТГ из проПТГ
Клинические признаки и симптомы
Основные клинические проявления ГПТ обусловлены гипокальциемией и гиперфо- сфатемией, приводящими к увеличению нервно-мышечной возбудимости и общей вегетативной реактивности, повышенной судорожной активности.
Клинические симптомы ГПТ:
■ судорожные сокращения различных
мышечных групп:
— скелетных: фибриллярные подергивания, тонические судороги, парестезии;
— дыхательных: ларинго- и бронхоспазм;
— ЖКТ диефагия, рвота, поносы или запоры;
■ другие клинические проявления
— вегетативные нарушения' жар, озноб. головокружение, боли а области сердца, сердцебиение;
— трофические нарушения: катаракта, дефекты эмали зубов, ломкость ногтей, нарушение роста волос, раннее поседение:
— изменения психики: неврозы, снижение памяти, бессонница, депрессия.
Диагноз и рекомендуемые клинические исследования
Диагноз явной формы ГПТ не представляет трудностей. Он основывается на данных анамнеза (предшествующие
операции на щитовидном или околощитовидных железах, облучение головы и шеи, инфекционные воздействия), наличии судорожных приступов, купирующихся введением препаратов кальция, характерной клинической картине, а также на данных лабораторной диагностики.
Лабораторными показателями, подтверждающими диагноз ГПТ, являются:
■ гипокальциемия;
■ гиперфосфатемия;
■ гипокальциурия;
• снижение уровня паратгормона в сыворотке крови;
• пониженный уровень остеокальцина, l,25(OH)2D3 при нормальном содержании в крови 25(OH)D3.
Выполнение первых четырех пунктов является обязательным для постановки диагноза
При рентгенологическом обследовании больных ГПТ часто обнаруживают
повышенную плотность костей и кальцификацию базальных ганглиев головного
мозга
На ЭКГ можно отметить удлинение QT-интервала.
Выявление скрытых форм тетании и диагностика заболевания вне приступа проводятся клинически на основании»* рактерных симптомов, связанных с повышением возбудимости двигательных нервов:
■ симптом Хвостека — сокращение мышц лица при постукивании в мес* выхода лицевого нерва:
— I степени — сокращение всех мышц лица на стороне поколачивания; ]
— II степени — сокращение мышц в области крыльев носа и угла рта,
— III степени — сокращение мышц только в области угла рта;
■ симптом Вейса — сокращение круглой мышцы век при покола чивании у наружного края глазницы;
■ симптом Труссо — появление судорог в кисти («рука акушера») через 1—
2мин после сдавливания плеча жгутом или манжетой для измерения АД
Дифференциальный диагноз
Дифференциальный диагноз ГПТ должен проводиться с заболеваниями, сопровождающимися гипокальциемией и болезнями, при которых есть судорожный синдром, но не выявляется гипокальциемия (табл. 25.1).
Таблица 25.1. Дифференциальным диагноз гипопаратиреоза с заболеваниями, протекающими с гипокальциемией и/или судорожным синдромом
Состояние скелета
Гипопаратиреоз
Псевдогипопаратиреоз
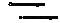 Синдром мальабсорбции при заболеваниях ЖК7, гиповитаминоз D
Синдром мальабсорбции при заболеваниях ЖК7, гиповитаминоз D
Недостаток Са и витамина D при беременности и лактации
эгда остеопороз
Клинические рекомендации
Цели лечения: лечение любой формы ГПТ направлено на повышение содержания альция и снижение концентрации неор- "анического фосфора в крови, т.е. устранение гипокальциемии, не допуская возникновения гиперкальциемии.
Методы лечения:
• диета, богатая солями кальция;
■ограничение фосфорсодержащих продуктов;
■препараты кальция;
» препараты витамина D.
Терапия препаратами кальция
Препараты кальция назначаются из расчета 1—4 г элементарного кальция в сутки Предпочтение отдается карбонату или цитрату кальция В 1000 мг карбоната кальция содержится 400 мг кальция, в 1000 мг цитрата кальция — 211 мг кальция. Можно использовать соли кальция (500—600 мг элементарного кальция на
1 прием) в качестве монотерапии или в сочетании с колекальциферолом (200— 400 ME в 1 таблетке):
В Кальция карбонат внутрь 1250—
2500 мг 2 р/сут, длительно или
1 Кальция карбонат/колекалъциферол внутрь 1250 мг/400 ME 2 р/сут, длительно.
Терапия препаратами витамина D
В Дигидротазмстерол внутрь 0,5—
2 мг/сут (10—40 капель 0,1% р-ра), длительно или Колекалъциферол внутрь 2000—
10 000 ME (0,05—0,25 мг) 1 р/сут, длительно или
В Эргокалъциферол внутрь 2000-
JO 000 ME (0,05—0,25 мг) 1 р/сут, длительно.
При тяжелой гипокальциемии и нарушенном всасывании:
В Алъфакалъцидол внутрь 1—2 мкг
2 р/сут, длительноили Кальцитриол внутрь 1—1,5 мкг
2 р/сут, длительно или Колекалъциферол в/м 200 000 ME (5 мг)
1 р/2 нед, длительно.
При выборе препарата витамина D надо учитывать его активность, время начала и прекращения действия, исходный уровень кальция в крови, а также длительность начального периода лечения, необходимого для нормализации уровня кальция (табл. 25.2). В клинической практике, наряду с солями кальция, наиболее часто применяются для лечения ГПТ дигидро- тахистерол или комбинация дигидротахи- стерола с альфакальцидолом.
Оценка эффективности лечения
Критерии эффективности:
■ устранение клинических проявлений гипокальциемии,
■ уровень общего кальция в сыворотке крови — 2,1—2,5 ммоль/л, ионизированного кальция — 1—1,28 ммоль/л;
■ суточная экскреция кальция с мочой
> 2,5 ммоль, но < 10 ммоль.
Побочные проявления терапии солями кальция, запоры, обострение почечно-ка-
Таблица 25.2. Характеристика препаратов витамина D
Начало действ!
ok25(0h)D3 супа
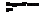 Эргокалыдиферол 1 Колекальциферол 1 Дищцротахистерол 5—10 Альфакальцидод 1000
Эргокалыдиферол 1 Колекальциферол 1 Дищцротахистерол 5—10 Альфакальцидод 1000
менной болезни, если она имела место до назначения лечения, редко — гиперкаль- циемия.
Побочные проявления терапии препаратами витамина D: гиперкальциемия, повышение уровня мочевины или креатинина, расстройство стула, тошнота, сонливость.
Ошибки и необоснованные назначения
Основные ошибки в диагностике ГПТ связаны с неправильной трактовкой судорожного синдрома, который без определения уровня кальция в крови часто расценивается как проявление эпилепсии или другой неврологической патологии, необоснованно назначаются седативные и противосудорожные ЛС. Гипока льциеми- ческие судорожные сокращения грудных мышц могут имитировать кардиалгии, бронхоспазм, а мышц живота — острую патологию ЖКТ
Прогноз
Прогноз для жизни благоприятный. Необходимо наблюдение эндокринолога для контроля компенсации и коррекции терапии 1 раз в 3—4 месяца; 1 раз в б месяцев необходим осмотр окулистом (возможность развития и прогрессирования катаракты), рентгенологический контроль или КТ головного мозга по клиническим показаниям (кальцификация базальных ганг-
Трудоспособность зависит от тяже>
При стабильном течении ГПТ или его латентной форме она сохранена с ограничениями: не рекомендуется работа, связанная со значительным механическим, термическим и электрическим вшдействием
казано находиться на высоте и у движущихся механизмов, работать аодителем Нетрудоспособны больные с частыми приступами тетании, при наличии стойкой патологии ЦНС и при нарушениях зрения из-за катаракты.
Литература
Глава 26. Синдромы резистентности к паратиреоидному гормону: псевдогипопаратиреоз и псевдопсевдогипопаратиреоз
Псевдогипопаратиреоз (ПГПТ) — редкое семейное заболевание, характеризующееся тканевой резистентностью к ПТГ, гипокальциемией, повышением функции паращитовидных желез и различными дефектами роста (низкорослость) и развития скелета (укорочение метакарпальных и метатарзальных костей).
Различают ПГПТ типа la, lb, 1с и типа II. Нормализация уровня кальция при ПГПТ обычно приводит к снижению уровня ПТГ, но не устраняет резистентность тканей-мишеней к ПТГ.
Псевдопсевдогипопаратиреоз (ППГПТ) является фенокопией псевдогипопаратиреоза типа 1а.
Эпидемиология
Оба заболевания встречаются редко. Соотношение женщин и мужчин, заболевших ПГПТ, составляет 2:1, что указывает на возможность Х-сцепленного доминантного наследования.
Классификация
Синдромы резистентности к ПТГ:
■ псевдогипопаратиреоз;
■ псевдопсевдогипопаратиреоз.
Патогенез
ПГПТ типа 1а. Семейное заболевание с аутосомно-до- минантным типом наследования, изредка встречаются и спорадические случаи. Симптомы гипокальциемии сочетаются с низкорослостью, брахидактилией, лунообразным лицом, ожирением, крыловидными с кладками на шее, множественными подкожными кальцифика- тами. Этот тип ПГПТ впервые был описан F. Albright, поэтому часто используют название наследственная остеодистрофия Олбрайта.
ПГПТ типа 1а обусловлен мутациями гена на 20-й хромосоме, кодирующего а-субъединицу регулятор-
ного белка, связывающего гуаниновые нуклеотиды (Gsa). Этот регуляторный белок служит посредником между рецепторами гормонов и аденилатциклазой. Мутантные Gsa не активируют аденилат- циклазу. У пациентов с этим типом ПГПТ активность Gsa в 2 раза ниже, чем у здоровых людей, поэтому реакция клеток- мишеней на ПТГ ослаблена. Помимо резистентности к ПТГ у больных с ПГПТ типа 1а могут быть и другие нарушения, обусловленные дефектом регуляторного белка Gsa: резистентность к ТТГ (гипотиреоз), гонадолиберину (аменорея), глюка- гону (без клинических проявлений), анти- диуретическому гормону (несахарный диабет).
ПГПТ типа lb. Биохимические признаки резистентности такие же, как при ПГПТ типа 1а. Наследование — аутосом- но-доминантное. Активность Gsa нормальная. Клинических признаков синдрома Олбрайта нет. Предполагают, что ПГПТ lb обусловлен дефектом рецепторов к ПТГ
ПГПТ типа 1с. Биохимические признаки резистентности такие же, как при ПГПТ типа 1а. Наследование — аутосом- но-доминантное. Активность Gsa нормальная Наблюдаются признаки наследственной остеодистрофии Олбрайта и резистентность ко многим другим гормонам У ряда пациентов обнаруживаются дефекты аденилатциклазы. Вероятно, ПГПТ типа 1с обусловлен и дефектами белка Gsa, которые не выявляются существующими в настоящее время методами.
ПГПТ типа UL Имеются несколько вариантов этой редкой формы резистентности к ПТГ. Наследование — аутосом- но-доминантное Характерны гипо- кальциемия и гиперфосфатемия, но нет признаков наследственной остеодистрофии Олбрайта. Введение ПТГ усиливает экскрецию нефрогенного цАМФ, но не повышает концентрацию фосфата в моче. ПГПТ типа II обнаруживали у пациентов с остеомаляцией, обусловленной дефицитом витамина D Предполагают, что причиной ПГПТ типа II являются наследственные нарушения метаболизма витамина D.
Псевдопсевдогипопаратиреоз являай
фенокопией псевдогипопаратиреоза тр 1а без его биохимических маркеров. При ППГПТ генетический дефект Gsa не приводит к развитию полной картины ре£~ тентности к ПТГ. характерной для ПГ1ТГ 1а.
Клинические признаки и симптомы
Для ПГПТ типа 1а, а также типа 1с и ППГПТ характерны:
■ симптомы гипокальциемии;
■ низкорослость;
■ брахидактилия;
■ лунообразное лицо;
■ ожирение;
- крыловидные складки на шее;
■ множественные подкожные кальцифи- каты;
■ нередко умственная отсталость. ■
Диагноз и рекомендуемые клинические исследования
Исследования, применяемые для диагностики ПГПТ:
■ клинический осмотр — характерна} клиническая картина остеодистрофю 1 Олбрайта (ПГПТ 1а и 1с),
■ исследование активности Gsa в эрит^- цитах или других клетках — при ПГПТ активность Gsa снижена,
■ лабораторное подтверждение резистентности к ПТГ:
— гипокальциемия и гиперфосфатеми» на фоне повышенного уровня ПТ1,
— функциональная проба с ПТГ. посл° введения ПТГ концентрация нефрс генного цАМФ не повышается, уи- вень фосфата в моче не повышаем или несколько снижается, концею- рация в сыворотке крови l,25(OHjfl не повышается,
- молекулярно-генетическое иссле^ вание
Для ППГПТ характерными признаками
являются:
■ наследственная остеодистрофия Спрайта;
цжение активности Gsa; рутствие резистентности или слабо Г выраженная резистентность к ПТГ;
• триальный уровень кальция и фос- в крови,
Повышение уровня нефрогенного *А.МФ после введения ПТГ;
i  теутстаие других эндокринных нарушений
теутстаие других эндокринных нарушений
Ошибки диагностики связаны с редкой встречаемостью заболевания и слабым знанием практических врачей этой патологии, а также с тем, что уровень ПТГ при наличии гипокальциемии обычно не исследуется. Основная ошибка терапии — недостаточно высокие для преодоления резистентности к ПТГ дозы витамина D или его активных метаболитов
Вольные с ПГПТ и ППГПТ, как правило, нетрудоспособны из-за наличия остеодистрофии и психических нарушений.
Клинические рекомендации
;сех вариантов ПГПТ и ППГПТ 'акая же, как и терапия ГПТ (см. главу [ *Гжопаратиреоз»). Особенностью лечения является применение более высоких доз витамина D: чаще, чем при других формах ГПТ, применяют активные метаболиты витамина D. Это обусловлено тем, что у части больных с ПГПТ снижен сывороточный уровень l,25(OH)zD3 и нарушено превращение 25(OH)D3 в 1,25(ОН)2Ц}-
Литература
Оценка эффективности лечения [1] Shane E. Hypocalciemia: Pathogenesis, Differential Diagnosis and Management. In: Primer on the Metabolic Bone Diseases and Disorders of Mineral Metabolism. Ed. M.J. Favus. New York: Raven Press, 1999; 188-190.
5.  Sherwood L.M. Hypoparathyroidism. In: Primer on the Metabolic Bone Diseases and Disorders of Mineral Metabolism. Ed. M.J. Favus. New York• Raven Press, 1993; 191—194.
Sherwood L.M. Hypoparathyroidism. In: Primer on the Metabolic Bone Diseases and Disorders of Mineral Metabolism. Ed. M.J. Favus. New York• Raven Press, 1993; 191—194.
1
РАЗДЕЛИ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Глава 27. Гиперпаратиреоз
Гиперпаратиреоз (ГРГГГ) -— клинический синдром с характерными симптомами и признаками, обусловленными повышением продукции ПТГ около- щ ит обидными железами, П ТГ-и вдуцированной костной резорбции и нарушениями обмена кальция и фосфора.
Распространенность ГРПТ составляет 1 : 1000, соотношение женщин и мужчин — 2—3 * 1. Заболеваемость увеличивается с возрастом, женщины в постм- нопаузе страдают ГРПТ в 5 раз чаще мужчин.
Общая классификация ГРПТ по атиопатогенетиче- скому принципу:
■ первичный ГРПТ;
■ вторичный ГРПТ;
■ третичный ГРПТ;
■ псевдогиперпаратиреоз[28].
Классификация ГРПТ по степени выраженности клинических проявлений:
■ манифестная форма;
■ малосимптомная (мягкая) форма;
- бессимптомная форма
Эпидемиология
 Частота встречаемости первичного гиперпаратиреоза (ПГРПТ) составляет, по данным разных авторов, от
Частота встречаемости первичного гиперпаратиреоза (ПГРПТ) составляет, по данным разных авторов, от
0,0022 до 0,52% Существенная разница показателей заболеваемости обусловлена сложностями в диагностике ранних форм ПГРПТ, наличием норме- и гипо- кальциемических форм, уровнем диагностики ПГРПТ, наличием или отсутствием скрининга среди населения на наличие гиперкальциемии. Средние значения составляют 25—28 на 100 ООО населения в год, пик заболеваемости приходится на возраст 40—50 лет. При этом ПГРПТ в 2 раза чаще встречается у женщин, в возрастной группе старше 60 лет соотношение становится 1 : 3 (страдают приблизительно 190 женщин старше 60 на 100 000 в год).
Классификация
КИ См. классификацию ГРПТ.
Этиология
ПГРПТ развивается вследствие аденомы, гиперплазии или рака ОЩЖ. Установлено, что наиболее частой причиной ПГРПТ является аденома ОЩЖ (80—85% случаев), гиперплазия встречается в 15—20°Ь, частота рака ОЩЖ, по разным данным, составляет 1—5%.
Патогенез
При ПГРПТ нарушен механизм подавления секреции ПТГ в ответ на гиперкальциемию. Избыточная продукция ПТГ обусловливает снижение почечного порога реабсорбции фосфатов, что провоцирует развитие гипо- фосфатемии и гиперфосфатурии. Избыток ПТГ и ги- перфосфатурия стимулируют синтез кальцитриола l,25(OH)2D3 в почечных канальцах, который значительно усиливает всасывание кальция в кишечнике.
Помимо вышеописанного пути, избыток ПТГ ускоряет процессы костной резорбции и костеобразования за счет активации остеобластов и опосредованной ци- токинами индукции остеокластов. Также считается, что повышенный уровень ПТГ обусловливает усиленную пролиферацию клеток-предшественников остео-
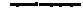 СХЕМА ПОЭТАПНОГО ВЕДЕНИЯ ПАЦИЕНТОВ
СХЕМА ПОЭТАПНОГО ВЕДЕНИЯ ПАЦИЕНТОВ
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ
Начальный период
> Общая слабость
► Недомогание
. Потеря аппетита , Диспептические явления
• Полидипсия
• Полиурия, гипоизостенурия
, Боли в мышцах и костях
• Психические расстройства
► Ухудшение памяти Костная ПГРПТ
. Остеопоротическая'
— прогрессирующее снижение костной массы
— нарушение микроархитектоники костной
> Фиброзно-кистозный остеит . Педжетоидная Висцеролатическая ПГРПТ
■Гастроинтестинальная симптоматика:
— запоры —тошнота
— метеоризм
— похудание
— пептические язвы желудка и/или двенадцатиперстной кишки
—панкреатит
— панкреакалькулез
—панкреакальциноз
и гипертония
— гипертрофия левого желудочка
—кальцификация миокарда, сердечныхклаг нов и коронарных артерий
> Поражение почек-
— нефролитиаз
—нефрокальциноз
— прогрессирующая почечная недостаточ-
Смешанная ПГРПТ Гиперкальциемический криз
(развивается внезапно)
• Тошнота
. Неукротимая рвота
• Жажда
. Острая боль в животе
• Боль в мышцах и суставах
• Высокая лихорадка
• Судороги
• Спутанность сознания, ступор, кома
Окончание схемы поэтэпного ведения пациентов v
. Осмотр'
—в тяжелых случаях деформация скелета [ «утиная» походка ( —патологические переломы костей —расшатывание и выпадение зубов —деформация костей грудной клетки, позвоночника —корешковые расстройства (симптомы натяжения, параличи мышц тазового пояса, нижних конечностей, парастезии)
• Лабораторная диагностика:
-определение уровня общего и ионизированного кальция в крови; в норме 8,5—
10,3мг% (2,5—2.85 ммоль/л)
-определение уровня фосфора и активности общей ЩФ в крови (гипофосфатемия повышение активности ЩФ в 1,5—6 раз) —определение ПТГ в крови -анализ мочи. гипер-/нормокальциурия, ги лерфосфатурия, повышение экскреции rv дроксипролина и повышения уровня цАМФ -определение уровня остеокальцина. N- и С-телопептидов, пиридинолина, дезокси- пиридинолина
• Инструментальные методы -рентгенография различных областей
-двухэнергетическая рентгеновская остео- денситометрия
■Предоперационная топическая диагностика' -неинвазивные методы. УЗИ. сцинтигра- фия, КТ, МРТ -инвазивные методы, пункция ОЩЖ под контролем УЗИ, селективная ангиография, флебография, лимфография, селективное и неселективное взятие крови при ангиографии с определением уровня ПТГ -интраоперационные методы[29] введение красителей, определение плотности уда-
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Метод выбора- хирургическое удаление патологически измененных ОЩЖ Консервативное разрушение ОЩЖ:
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|