
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
эффекты. Кроме того, гидрокортизон измен»» ■' иммунный ответ организма Гидрокортизон > рошо всасывается из ЖКТ. 24 страница
Получены впечатляющие результаты, через 3 года наблюдения ежегодное изменение среднего значения ТИМ сонной артерии было достоверно ниже в группе глик- лазида (0,032 ± 0,036 мм), чем в группе гли- бенкламида (0,064 ± 0,045 мм) (р = 0,005).
Кроме того, в группах с назначением гли- бенкламида + метформина или гликлазида также отмечалось замедление прогрессирования до максимальной ТИМ по сравнению с группой глибенкламида (0,041 ± 0,105 мм;
]Katakarm N, Yamasaki Y.. Hayaishi-Okano R..
etal Diabetologia 2004,47.1906—1913.
0,044 ± 0,106 mm; 0,114 ± 0,131 мм/ю p = 0,029 и p = 0,035 cootb.).
Авторы сделали вывод, что г. большей степени, чем глибенклам зывает мощный антиатерогеиныйв у больных сахарным диабетом 2-rd причем данный эффект не зависит i менений уровней гликемии и АД.
Сахарный диабет 2-го типа: основы патогенеза и лечения[15]
На фоне угрожающего роста расп] ненности сахарного диабета е профилактика и лечение этого забс ния становятся все более важными. ЕЛ тье приводятся основные предстаи патогенезе и лечении сахарного
2- го типа, рассматриваются вопросы дна! гностики, патофизиологии гиперииЦ мии, резистентности к инсулину, функции Р-клеток, влияния генетиче*! факторов, управления факторами с: дечно-сосудистого риска, а также профи лактики диабета.
Авторы излагают новое видение диаб < та, которое частично отражено в данв*1 выпуске журнала: более полное по»* ние молекулярных механизмов сахарц диабета 2-го типа позволит в будуш , идентифицировать лиц с наиболее ш ким риском этого заболевания и способ* вовать разработке новых фармакологии ских подходов, стратификации риска созданию целенаправленных профиля тических вмешательств.
Отмечается, что диетотерапия и под держание оптимального уровня физичеи кой активности и в будущем останутся к новными принципами профилактикиа I лечения сахарного диабета 2-го тип, В настоящее время перед клиническим^ врачами стоят такие задачи, как обесш* чение адекватного лечения диабета и благоразумное использование лекарствен-! ных средств, в т.ч. инсулина, а также управление другими факторами сердечнососудистого риска.
Высокая ^-клеточная селективность
Кретон MB, в отличие от глимепирида Ьвенкламвда, обладает вьгеокоселек- ,iM действием на Р-клетки поджелу-
- ш железы (рецепторы SUR1) и не ■млвает влияния на КАТФ-зависимые сердца (SUR2A) и сосудов (SUR2B). Шрмультате этого высокая эффективнее в отношении стимуляции секреции •n-мна не сопровождается развитием ' итриятных сердечно-сосудистых вС»ктов при назначении ЛС в диапазоне ■ЩИтических концентраций.
|
|
Эффективный метаболический контроль
В двойном слепом пилотном исследовании 1» рзстием 401 больного сахарным диабе- м Диабетон MB продолжительно сни- чл средний уровень НЬАЮ, несмотря на мредшестаующую терапию одним или 2*умя пероральными гипогликемически- и средствами.
Дополнительные ' гемоваскулярные свойства Диабетон MB, в отличие от других произ- юдных сульфонилмочевины. значитель- повышает устойчивость частиц ЛПНП рдению, что обусловлено уникальной Способностью ЛС нейтрализовать свобод- «радикалы.
АС выбора для метаболической и сосудистой терапии у больных сахарным диабетом 2-го типа Состав, каждая таблетка с модифицированным высвобождением содержит 0,030 г I вклазида.
Показания, сахарный диабет 2-го типа.
Дозировка от 30 до 120 мг в зависимости от терапевтического эффекта; таблетку необходимо принимать утром во время завтрака (данная рекомендация относится также к пожилым людям и больным с легкой и умеренной почечной недостаточностью)
Свойства: гипогликемическое производное сульфонилмочевины, восстанавливает раннюю фазу секреции инсулина, повышает чувствительность к инсулину. Обладает гемодинамическим и антиокси- дантным эффектами, которые не зависят от гипогликемического действия ЛС. Активные метаболиты в системной циркуляции отсутствуют.
Противопоказания: сахарный диабет
1- го типа, гиперчувствительность к производным сульфонилмочевины, тяжелая почечная или печеночная недостаточность, беременность и лактация, одновременное назначение миконазола.
Лекарственное взаимодействие: при совместном назначении с даназолом, хлор- промазином, ГКС, прогестагенами, р2-аго- нистами возможно повышение уровня гликемии. Гипогликемическое действие ЛС может усиливаться при одновременном приеме с фенилбутазоном, алкоголем, флу- коназолом, Р-блокаторами и, возможно, ингибиторами АПФ.
Побочные эффекты, гипогликемия, желудочно-кишечные расстройства, кожные реакции (редко), гематологические расстройства (редко), повышение уровней печеночных ферментов (крайне редко)
Передозировка: возможна тяжелая гипогликемия, требующая экстренного введения раствора глюкозы внутривенно и тщательного наблюдения за пациентом.
В евнзи с тем что информация о ЛС может различаться в различных странах, более подробную информацию можно получить в полнотекстовом документе «Общие характеристики препарата», утвержденном в вашей стране
Глава 17. Осложнения сахарного диабета
Выделяют следующие осложнения СД*
■ острые (острые метаболические нарушения); 1
— диабетический кетоацидоз и кетоацидот» кома;
— гиперосмолярная кома;
— гипогликемия и гипогликемическая кома;
■ хронические:
— макроангиопатия (ускоренное развитие { склероза),
—  МБС (стенозирующий атеросклероз корона^ артерий);
МБС (стенозирующий атеросклероз корона^ артерий);
— облитерирующий атеросклероз перифери1 артерий;
— атеросклеротическая энцефалопатия (стени рующий атеросклероз артерий мозга);
— микроангиопатия;
— диабетическая нефропатия;
— диабетическая ретинопатия;
— диабетическая нейропатия;
— синдром диабетической стопы
I Диабетический кетоацидоз I и диабетическая кетоацидотическая кома
 Диабетический кетоацидоз (ДКА) — это острое осложнение СД, которое характеризуется гипергликемией (более 14 ммоль/л), кетонемией и развитием метаболического ацидоза.
Диабетический кетоацидоз (ДКА) — это острое осложнение СД, которое характеризуется гипергликемией (более 14 ммоль/л), кетонемией и развитием метаболического ацидоза.
| ттичеекий1 иэяегфолитный обмен tea* ф тсф&т двухосновный ... ф» jiam одноосновный |
Эпидемиология
Обычно ДКА развивается при СД-1. Частота развития ДКА колеблется от 5 до 20 случаев на 1000 больных СД
Этиология и патогенез
В основе развития ДКА лежит резко выраженный дефицит инсулина.
Причины дефицита инсулина:
■ поздняя диагностика СД;
■ отмена или недостаточность дозы инсулина;
■ грубое нарушение диеты;
■ интеркуррентные заболевания и вмешательства (инфекции, травмы, операции, инфаркт миокарда);
■ беременность;
* применение JIC, обладающих свойствами антагонистов инсулина (ГКС, пероральные контрацептивы, салуретики и др.);
■ панкреатэктомия у лиц, ранее не страдавших СД. Инсулиновая недостаточность приводит к уменьшению утилизации глюкозы периферическими тканями, печенью, мышцами и жировой тканью. Содержание глюкозы в клетках снижается, в результате происходит активация процессов гликогенолиза, глюконеогенеза и липолиза. Их следствием является неконтролируемая гинергликемия. Образующиеся в результате катаболизма белков аминокислоты также включаются в глю- конеогенез в печени и усугубляют гипергликемию.
Наряду с дефицитом инсулина большое значение в патогенезе ДКА имеет избыточная секреция кон- тринсулярных гормонов, прежде всего глюкагона (стимулирует гликогенолиз и глюконеогенез), а также кортизола, адреналина и гормона роста, обладающих жиромобилизирующим действием, т.е. стимулирующих липолиз и повышающих концентрацию свободных жирных кислот в крови. Увеличение образования и накопление продуктов распада СЖК — кетоно-



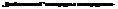

СХЕМА ПОЭТАПНОГО ВЕДЕНИЯ ПАЦИЕНТОВ
КЛИНИЧЕСКИЕ ПРИЗНАКИ И СИМПТОМЫ
я (вплоть до сопора и комы)
—слабость, адинамия , Дегидратация:
— снижение тургора кожи
— снижение тонуса глазных яблок в АД и температуры т
!тоацидоти-
в течение несколь-
е Куссмауля
— тошнота, рвота , Нередки признаки острого живота 'иперосмолярная кома (развивается в ние нескольких дней или недель)
. Неврологические симптомы:
Диабетический кетоацидс
ческая кома
• Экзогенные/эндогенные интоксикаций^
• Коллапс
• Шок
• Приступы Эдемса—Стоукса
• Другие эндокринные нарушения (чг типогликемические прекома и кома^
• Церебральная патология и п шения
» Гипоксия мозга
Гиперосмолярная кома
» Другие причины нарушения сознании (чаще всего нарушение мозгового кровообращвЧ и субдуральная гематома)
► Диабетическая кетоацидотическая и п кемическая комы

— гипергликемия (> 16,7 ммоль/п) и глюкозурия
— наличие кетоновых тел в крови —метаболический ацидоз
— умеренная гипонатриемия и гипокалиемия —лейкоцитоз до 15 000—20 000/мкл, повышение уровня гемоглобина и гематокрита
. Гиперосмолярная кома
— гипергликемия (30—110 ммоль/л) и глюко-
(> 350 мосм/кг)
- гипернатриемия
- отсутствие ацидоза и кетоновых т
- лейкоцитоз до 15 000—20 000/мкл, повышение уровня гемоглобина и гематокрита, повышение концентрации азота мочевины
. ЭКГ (признаки гипокалиемии. нарушения ритма сердца)
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
• Срочная госпитализация в отделение pi мации/интенсивной терапии
• Постоянный контроль состояния (см гл.)
• При необходимости: искусственная вентил 4 легких, катетеризация мочевого пузыря, уста новка центрального венозного катетера, к гастрального зонда, парентеральное питание
• Инсулинотерапия (при сомнениях в, строго противопоказана1)
• Регидратация
• Коррекция электролитных нарушений и паи шений кислотно-щелочного состояния
Диабетический кетоацидоз
• Устранение причины ДКА
pi ел (ацетона, ацетоуксуснои кисло- ^кжсимасляной кислоты) приводит и, накоплению свободных ио- ща. В плазме снижается кон- бикарбоната, который расхо- I на компенсацию кислой реакции I После истощения буферного ре- нарушается кислотно-щелочное Ювесие, развивается метаболичес-
• ацидоз Накопление в крови избытка Нк .едет к раздражению дыхательного а и шпервентиляции. ^^Ервентиляция обусловливает глю- ию, осмотический диурез с разви- тв дегидратации. При ДКА потери Щк организмом могут составлять от life* 12 л, т.е. 10—12% массы тела. Ги- Йритиляц ия усиливает дегидрата- за счет потери воды через легкие , л в сутки).
я ДКА характерна гипокалиемия •ствие осмотического диуреза, ката- яла белков, а также уменьшения ак- остиК+-Ка+-зависимой АТФазы, что родит к изменению мембранного по- л выходу ионов К+ из клетки по [ ^даенту концентрации. У лиц с почеч- tf недостаточностью, у которых нару- я выведение ионов К+ с мочой, воз- важна нормо- или гиперкалиемия. Патогенез расстройства сознания до s ясен. Нарушение сознания свя-
головной
клеток головного мозга гиперосмолярности, ей ЦНС вследствие повышения НЬА1С в крови, уменьшения Co-
2,3-дифосфоглицерата в эри-
г энергетических запа- : чувствительны к отсутствию кислорода и глюкозы клетки коры головного мозга и мозжечка; их время переживания в отсутствие 02 и глюкозы составляет 3—5 мин. Компенсаторно уменьшается мозговой кровоток и снижается уровень обменных процессов. К компенсаторным механизмам относятся и буферные свойства ликвора.
ДКА развивается, как правило, постепенно, в течение нескольких суток Частые симптомы ДКА — симптомы де- компенсированного СД, в т.ч.:
■ жажда;
■ сухость кожи и слизистых оболочек;
■ полиурия;
■ снижение массы тела:
■ слабость, адинамия.
Затем к ним присоединяются симптомы кетоацидоза и дегидратации Симптомы кетоацидоза включают
■ запах ацетона изо рта:
■ дыхание Куссмауля;
* тошноту, рвоту
Симптомы дегидратации включают:
■ снижение тургора кожи,
■ снижение тонуса глазных яблок,
■ снижение АД и температуры тела. Кроме того, нередко отмечаются признаки острого живота, обусловленные раздражающим действием кетоновых тел на слизистую ЖКТ, мелкоточечными кровоизлияниями в брюшину, дегидратацией брюшины и электролитными нарушениями.
При тяжелом, некорригированном ДКА развиваются нарушения сознания вплоть до сопора и комы.
К наиболее распространенным осложнениям ДКА относят:
■ отек мозга (развивается редко, чаще у детей, обычно приводит к смерти больных);
■ отек легких (чаще обусловлен неправильной инфузионной терапией, т.е. введением избытка жидкости);
■ артериальные тромбозы (обычно обусловлены повышением вязкости крови вследствие дегидратации, снижения сердечного выброса; в первые часы или дни после начала лечения может развиться инфаркт миокарда или инсульт);
■ шок (в его основе лежат снижение объема циркулирующей крови и ацидоз, возможными причинами служат инфаркт миокарда или инфекция грамотрица- тельными микроорганизмами);
■ присоединение вторичной инфекции
Диагноз и рекомендуемые клинические исследования
Диагноз ДКА ставится на основании анамнеза СД, обычно 1-го типа (однако следует помнить, что ДКА может развиться и у лиц с ранее не диагностированным СД; в 25% случаев кетоацидотическая кома является первым проявлением СД, с которым больной попадает к врачу), характерных клинических проявлений и данных лабораторной диагностики (прежде всего повышения уровня сахара и p-оксибутирата в крови; при невозможности анализа на кетоновые тела в крови определяют кетоновые тела в моче).
Лабораторные проявления ДКА включают:
■ гипергликемию и глюкозурию (у лиц с ДКА гликемия обычно составляет > 16,7 ммоль/л);
■ наличие кетоновых тел в крови (общая концентрация ацетона, р-оксимасляной и ацетоуксусной кислот в сыворотке крови при ДКА обычно превышает 3 ммоль/л, но может достигать и 30 ммоль/л при норме до 0,15 ммоль/л. Соотношение Р-оксимасляной и ацетоуксусной кислот при легком ДКА составляет 3 : 1, а при тяжелом—15 -1);
■ метаболический ацидоз (для ДКА характерна концентрация бикарбоната в сыворотке <15 мэкв/л и pH артериальной крови < 7,35. При тяжелом ДКА pH < 7);
■ нарушения электролитного баланса (часто умеренная пшонатриемия вследствие перехода внутриклеточной жидкости во внеклеточное пространство и ги- покалиемия за счет осмотического диуреза. Уровень калия в крови может быть нормальным или повышенным в результате выхода калия из клеток при ацидозе);
■ другие изменения (возможен лейкоцитоз до 15 ООО—20 000/мкл, не обязательно связанный с инфекцией, повышение уровня гемоглобина и гемато- крита).
Также большое значение для оценки тяжести состояния и определения тактики лечения имеет исследование кислотно-
щелочного состояния (КЩС) и j электролитов в крови ЭКГ позво! явить признаки гипокалиемш и ния ритма сердца.
Дифференциальный диагноз
При ДКА и особенно при диабет^ кетоацидотической коме необхош ключать другие причины наруше! знания, в т.ч..
• токсические:
— экзогенные интоксикации (arm ] героин, седативные и : средства);
— эндогенные интоксикации ( печеночная кома);
■ сердечно-сосудистые:
— коллапс;
— приступы Эдемса—Стоукса;
- другие эндокринные нарушения:
— гиперосмолярную кому;
— гипогликемическую кому;
— лактацидотическую кому,
— тяжелую гипокалиемию;
— надпочечниковую недостаточной
— тиреотоксический криз или реоидную кому;
— несахарный диабет;
— гиперкальциемический криз;
■ церебральную патологию (нередко ujj этом возможна реактивная гипергчиь мия) и психические нарушения:
— геморрагический или ишемичеой инсульт;
— эписиндром;
— менингит,
— черепно-мозговую травму;
— энцефалит;
— тромбоз мозгового синуса;
— истерию;
■ гипоксию мозга (вследствие отравления угарным газом или гиперкапнииу пациентов с тяжелой дыхательной* достаточностью).
Наиболее часто приходится дифференцировать диабетические кетоацидоти- ческие и гиперосмолярные прекому и му с гипогликемическими прекомой и ко* ,
| ||||||||
|  | |||||||
| ||||||||
|
| ||||
| |||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
|
| ||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
| |||||||||||||||||||
раздели клинические рекомендации
инсулинотерапия строго противопоказана, т.к. при гипогликемии введение инсулина может привести к смерти больного.
Клинические рекомендации
Регидратация на догоспиталщ этапе
Для устранения дегидратации ввод* | Натрия хлорид, 0,9% р-р, в/в капе. -,
со скоростью 1—2л/чв1-йч> тем 1 л/ч (при наличии серЭе-,„Л или почечной недостаточносгтШ ростъ инфузии снижают), длишл-} ностъ и объем вводимого р-ро опрейе-1 ляют индивидуально.
Дальнейшие мероприятия проводг отделениях реанимации/интенсивней рапии.
Инсулинотерапия
В отделении реанимации/интелта терапии вводят ИКД-
, Инсулин растворимый (человеческий ген-коикжекериъсй или полусинтгта-[16] ческий) в/в струйно медленно 10- 14 ЕД, затем в/в капелъно (в р-рт- троя хлорида 0,9°tJ со скоростью^
8 ЕД/ч (для предотвращения аЗс<ф 1 ции инсулина ка пластике на кож*'
50 ЕД инсулина добавляют 2 мл20> альбумина и доводят общий объел во 50 мл р-р ом натрия хлорида При снижении гликемии до 13—
14 ммоль/л скорость инфузии ищу лина уменьгиают в 2 разе) или Инсулин (человеческий генноинженерный или ?юлу синтетический) в/в ка- пельно со скоростью 0,1 ЕД/кг/чда устранения ДКА (125 ЕД разводят е 250 мл р-ра натрия хлорида 0,9%, т.е. в 2 мл р-ра содержится 1 ЕД т сулина), при снижении гликемии до 13—14 ммоль/л скорость инфузии инсулина уменьгиают в 2 раза или Инсулин (человеческий генноинженерный или полусинтетический) в/м 10—20 ЕД, затем 5—10 ЕД каждый час (только при невозможности быстро установить инфузионную сис- 1 тему).
Так как коматозное и прекоматозное состояния сопровождаются нарушением микроциркуляции, всасывание инсулина. введенного в/м, также нарушено. Этот метод следует рассматривать только как временную альтернативу в/в введению.
 I При снижении гликемии до 11— «моль/л и pH > 7,3 переходят на п/к | «едение инсулина.
I При снижении гликемии до 11— «моль/л и pH > 7,3 переходят на п/к | «едение инсулина.
Инсулин (человеческий генноинженерный или палусинтетический) п/к 4—6 ЕД I каждые 2—4 ч; первое п/к введение
I инсулина производят за 30—40 мин р 0о прекращения в/в инфузии J1C.
Решдратация
Для регидратации используют:
Натрия хлорид, 0,9°о р-р, в/в капелъно ■1 со скоростью 1лв течение 1-го часа, 500 мл — в течение 2-го и 3-го часа г ' инфузии, 250—500 мл — в последу- *' ющиечасы.
При уровне глюкозы в крови < 14 ммоль/л к введению раствора натрия хлорида добавляют введение глюкозы или заменяют раствор натрия хлорида на раствор глюкозы
Декстроза, 5% р-р, е/е капелъно со скоростью 0,5—1 л/ч (в зависимости от объема циркулирующей крови, АД ' и диуреза)
+
Инсулин (человеческий генноинженерный или полу синтетический) в/в
к ! струйно 3-—4 ЕД на каждые 20 г декстрозы.
Коррекция электролитных нарушений
Больным с гипокалиемией вводят раствор калия хлорида. Его скорость введения при ДКА зависит от концентрации катая в крови (табл. 17.2):
Калия хлорид в/в капелъно 1—3 г/ч, длительность терапии определяется индивидуально.
При гипомагниемии вводят:
Магния сульфат, 50'Ь р-р, е/м
2 р/сут, до коррекции гипомагние-
Только у лиц с гипофосфатемией (при уровне фосфата в крови <0,5 ммоль/л) вводят:
I Калия фосфат одноосновный в/в капелъно 50 ммоль фосфора/сут (детям 1 ммоль/кг/сут) до коррекции I гипофосфатемии или Калия фосфат двухосновный в/в ка- I пелъно 50 ммоль фосфора/сут (детям 1 ммоль/кг/сут) до коррекции гипофосфатемии.
При зтом необходимо учитывать количество калия, вводимого в составе фосфата
Коррекция ацидоза
Не доказано, что применение бикарбоната ускоряет нормализацию метаболических показателей и делает лечение более успешным.
Только при тяжелом ацидозе (pH < 6,9), выраженном лактат-ацидозе или угрожающей жизни гиперкалиемии вводят: Натрия бикарбонат в /в струйно 44—50 мэкв/ч до достижения рИ 7,1—7,15.
Оценка эффективности лечения
Признаками эффективной терапии диабетического кето ацидоза служат устранение клинических проявлений ДКА, достижение целевого уровня глюкозы в крови, исчезновение кетоацидоза и электролитных расстройств
Таблица 17.2. Скорость введения препвратов калия при дивбетическом кетоацидозе
К плазмы, мэкв/л Скорость введения калия хлорида, г/ч
При pH < 7,1 При pH > 7,1 Без учета pH, округленно
<3 3 2.5 3 ------
3- 3,9 2.5 2 2
4^49 ' ~ ~ ~ 2~ ~ ~ ~j 2 - - - - - - —_
5-5.9 1.5 0,8 1
Осложнения и побочные эффекты лечения
Е См. раздел 1.
Ошибки и необоснованные назначения
Введение гипотонического раствора на начальных этапах терапии ДКА может привести к быстрому снижению осмоляр- ности плазмы и развитию отека головного мозга (особенно у детей).
Применение калия даже при умеренной гипокалиемии у лиц с олиго- или анурией может привести к угрожающей жизни ги- перкалиемии.
Назначение фосфата при почечной недостаточности противопоказано.
Неоправданное введение бикарбонатов (в отсутствие опасной для жизни ги- перкалиемии, тяжелого лактат-ацидоза или при pH > 6,9) может привести к появлению побочных эффектов (алкалоз, гипока л иемия, неврологические нарушения, гипоксии тканей, в т.ч. головного мозга).
Прогноз
Прогноз ДКА зависит от эффективности лечения. Летальность при ДКА остается достаточно высокой и составляет 5—15%, а у лиц старше 60 лет достигает 20*Ъ.
Гиперосмолярная кома
 Гиперосмолярная кома -
Гиперосмолярная кома -
Инсугины человеческие кроткого действия
VKCi/лин растворимый (человеческий
Г Лщсттетыческий)
ЛСдля регидратации
которого характерны гипергликемия (более 38,9 ммоль/л), гиперосмоляльность крови (более 350 мосм/кг), выраженная дегидратация, отсутствие кетоацидоза.
Эпидемиология
Гиперосмолярная кома встречается в 6—10 раа реже, чем кетоацидотическая. В большинстве случаев она возникает у больных СД-2, чаще у пожилых. В 90% случаев она развивается на фоне почечной недостаточности.
Этиология
Гиперосмолярная кома может развиться вследствие:
■ резкой дегидратации (при рвоте, диарее, ожогах, длительном лечении мочегонными средствами);
■ недостаточности или отсутствии эндогенного и/или экзогенного инсулина (например, вследствие неадекватной инсулинотерапии или в ее отсутствие);
■ повышенной потребности в инсулине (при грубом нарушении диеты или введении концентрированных растворов глюкозы, а также при инфекционных заболеваниях, особенно пневмониях и инфекциях мочевых путей, других тяжелых сопутствующих заболеваниях, травмах и операциях, длительной терапии JIC, обладающими свойствами антагонистов инсулина, — ГКС, препаратами половых гормонов и др.).
Патогенез
Патогенез гиперосмолярной комы до конца не ясен. Выраженная гипергликемия возникает вследствие избыточного поступления глюкозы в организм, повышенной продукции глюкозы печенью, глюкозо- токсичности, подавления секреции инсулина и утилизации глюкозы периферическими тканями, а также вследствие обезвоживания организма. Считалось, что наличие эндогенного инсулина препятствует липолизу и кетогенезу, но его недостаточно, чтобы подавить образование глюкозы печенью. Таким образом, глюконеогенез и гликогенолиз приводят
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|
