
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
эффекты. Кроме того, гидрокортизон измен»» ■' иммунный ответ организма Гидрокортизон > рошо всасывается из ЖКТ. 20 страница
Взаимодействие
| Увеличение риска кровотечений при сочетании с другими антитромботическимх
ные сборы). |
Ослабление антитромбоцитарного эффекта при одновременном использовании НПВС (ибупрофен).
Увеличение риска ульцерогенного действия при сочетании с НПВС или ГКС.
лабления некоторых эффектов ингибиторов АПФ при совместном использовании с ацетилсалициловой кислотой пока не определено.
Глава 15. Средства, влияющие но функцию тромбоцитов
Производные тиенопиридина
Указатель описаний ЛС
Ыидогрел
Ттопидин
Механизм действия и фармакологические эффекты
Предполагают, что метаболиты, образующиеся при первом прохождении клопидогрела и тиклопидина через печень, необратимо модифицируют рецепторы аденозиндифосфата (АДФ) на мембране тромбоцитов В результате блокируется связь АДФ с его тромбоци- тарным рецептором, что приводит к угнетению агрегации тромбоцитов. На ЦОГ производные тиенопиридина не действуют.
Фармакокинетика

тиенопиридина основываются на результатах крупных рандомизированных исследований с клиническими конечными точками, в которых применялись фиксированные дозы ЛС. Целесообразность индивидуального подбора дозы неясна.
Есть сообщения о недостаточном угнетении агрегации тромбоцитов у части больных, принимающих клопидогрел. Распространенность, механизмы и клиническое значение этого феномена нуждаются в дальнейшем изучении.
Место в терапии
В настоящее время данных по использованию ЛС данной группы у больных СД недостаточно. Как правило, клопидогрел рекомендуют больным СД в качестве антиагре- гантного ЛС при противопоказаниях к использованию ацетилсалициловой кислоты.
Однако, по данным крупного исследования CAPRIE, прием клопидогрела в дозе 75 мг по сравнению с 325 мг ацетилсалициловой кислоты оказывал большее положительное влияние на снижение частоты инсультов, инфарктов миокарда и других сердечно-сосудистых осложнений.
Другие показания
Показания к применению производных тиенопиридина изучаются и уточняются (табл. 15.3). Клопидогрел превосходит тик- лопидин по изученности в различных клинических ситуациях.
Переносимость и побочные эффекты
К побочным эффектам производных тиенопиридина относятся:
■ кровотечения;
- нейтропения, тромбоцитопения, редко агранулоцитоз, апластическая анемия.
Нейтропения обычно развивается в первые 3 месяца применения тиклопи- дина, чаще на 4—б-й неделе (в 2,4% случаев — с уровнем нейтрофилов < 1,2 х 10[8]/л, в 0,8% случаев — с уровнем нейтрофилов < 0,45 х 109/л) У пациентов,
получающих клопидогрел, частота вития нейтропении существенно' (0,1%). Отмена ЛС, как правило, ц дит к нормализации тромботичес! кая пурпура, более 1 случая на 1600 пользовании сообщения о получавших Обычно развивается в первые 3 as (чаще на 3—4-й неделе) после наз| ния тиклопидина и в первые 2 н после начала приема клопидогрелг растеризуется тромбоцитопения молитичеекой анемией и повыше уровнем фрагментоцитов в периф1 ческой крови. Клинически неврологича ная боль, нарушение i афазия) и по; диатеза (пурпура, ] но-кишечные
ность может достигать 50% Необ? ма немедленная отмена производ тиенопиридина. Эффективен плав* ферез; другие:
— аллергические реакции (чаще к пидин);
— кожная сыпь, зуд (чаще тиклога.я
— боль в животе, тошнота, рвота, рея (чаще тиклопидин);
— холестатическая желтуха, ] ние уровня печеночных фе (чаще тиклопидин);
— увеличение содержания холестер! на в крови (тиклопидин);
— образование язв в желудке и даец». цатиперстной кишке;
— головная боль, головокружение 4 рестезии.
Противопоказания
■ Гиперчувствительность.
■ Активное кровотечение
■ Геморрагический диатез.
■ Тяжелая печеночная недостаточной»
■ Нейтропения, тромбоцитопения.
■ Тромботическая тромбоцитопеническа пурпура в анамнезе.
| Показания | Тиклопидин Клопидогрел |
| Кж альтернатива ацетилсалициловой кислоте: | |
| Во вторичной профилактике инфаркта миокарда Ь) вторичной профилактике нестабильной стенокардии Во вторичной профилактике ишемического инсульта или ".^ходящих нарушений мозгового кровообращения Профилактике тромботических осложнений ^«обяитерирующем атеросклерозе сосудов нижних конечностей (перемежающаяся хромота) | |
| Профилактика тромботических осложнений во время и после вгированмя коронарных артерий (в сочетании с ацетилсалициловой кислотой) | + |
| ►енокардии или инфаркте миокарда без подъемов сегмента ST на ЭКГ (с ранних сроков заболевания, втечечие 9—12 месяцев) |
| згой ситуации тиютопидин не изучен. |
 Предостережения
Предостережения
Впервые 3 месяца после назначения тик- лопидина необходимо определение лейкоцитарной формулы крови как минимум каждые 2 недели. ЛС следует отменить при абсолютном содержании нейтрофи- юв< 1200 в мм[9].
При нарушенной функции печени надо цедить за уровнем аминотрансфераз первые 4 месяца лечения. В начале лечения тиклопидином или клопидогрелом необходимо контролировать содержание тромбоцитов в крови; ЛС отменяют, если оно понизится до < 80 ООО в мм3.
Метаболизм производных тиенопири- дина в печени уменьшается с возрастом При серьезно нарушенной функции печени их антитромбоцитарная активность может понизиться. Требуется осторожность при тяжелом нарушении функции почек.
Клопвдогрел рекомендуют отменить за
5— 7 суток, тиклопидин — за 10—14 суток до планирующегося крупного хирургического вмешательства, связанного с высоким риском кровотечения.
Данных об экскреции ЛС с грудным молоком нет, их использование при кормлении грудью не рекомендуется.
Увеличение риска кровотечений при сочетании с другими антитромботичеекими ЛС.
Уменьшение всасывания при сочетании с антацидами.
Увеличение уровня тиклопидина при сочетании с циметидином.
Уменьшение уровня циклоспорина и ди- гоксина, увеличение уровня фенитоина и теофиллина при сочетании с тиклопидином
Литература

РАЗДЕЛ II
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
Сахарный диабет Осложнения сахарного диабета Метаболический синдром
Синдром тиреотоксикоза
Узловой зоб
Йододефицитные заболевания Эндокринная офтальмосатия Гипопаратиреоз
Синдромы резистентности к паратиреоидному гормону: псевдогипопаратиреоЗ
Г иперпаратиреоз Акромегалия и гигантизм Гиперпролактинемия Синдром неадекватной секреции антидиуретического гормона Гипопитуитаризм Несахарный диабет
Синдром патологического гиперкортицизма Врожденная дисфункция коры надпочечников
Феохромоцитома
Задержка полового развития
Пр еждевременное половое развитие
Аутоиммунная полигландулярная
недостаточность
Полигландулярная гиперфункция Ожирение
Овариальная гиперандрогения неопухолевого генеза (синдром поликистозных яичников) Гипофункция яичников
Регуляторные нарушения половой функции у мужчин
Глава 16. Сахарный диабет
| Сахарный диабет 1-го типа .. Сахарный диабет 2-го типа__ Сахарный диабет (СД) — это группа метаболий ких заболеваний, характеризующихся подергай мией, которая является результатом дефектов и реции инсулина, действия инсулина или обоих*» J факторов. Хроническая гипергликемия при СД ассоциьдое« ся с повреждением, дисфункцией и недоетато* различных органов, особенно глаз, почек, i сердца и кровеносных сосудов. |
|
■ГЛЮ1
Гликлазид .
■Глидиаб MB..........
■Диабетон MB .
•Глибенез регард
Метформин . ...
•Багомет500...............
■ Багомет850
■ Глюкофаж . ... ■Метфогамма 650- ■Сиофор500 ■Сиофор850 .
Натеглинид Пиоглитазон Репаглгмид . .
поджелудочной железы
Инсулин депорт Инсулин гларгин Инсулин лизпро
Инсулин растворимый человечес Инсулин растворимый чемхзеческ инсулин-изофан человеческий Инсулина-цинк (человеческого генноинженерного) кристгиишмес
Инсулина-цинк (человеческого) комбинированного суспензия Инсулин-изофан человеческий
Эпидемиология
СД диагностирован более чем у 150 ООй йСЛ в мире. "В России зарегистрированная pacnpocij ненность СД составляет около 1,5% населения (п| этом, по данным экспертов, фактическая распр< раненность должна быть в 3—4 раза выше), около 5% населения болеет СД. Распространен®
СД составляет 1—2% у лиц младше 50 10% — у лиц старше 65 лет. По прогнозам специаЛ тов, число больных СД будет удваиваться 12—15 лет, т.е. можно говорить об эпидемии СД сред взрослого населения. Это связано с особенное?] образа жизни населения в настоящее время (выси калорийное питание, низкая физическая активност! и происходящими социально-экономическими изие-1 нениями.
Обычно в структуре СД 90—95% составляют боль-[10] ные СД-2. Самые высокие показатели заболеваемс ти СД-2 зарегистрированы среди индейцев Пиш урбанизированных микронезийцев в Науру, они достигают 50%. Распространенность СД-1 наиболее высокая в развитых европейских странах (Финляндия,' Швеция, Норвегия) — до 0,5°с, наиболее низкие « значения были в Азии, Южной Америке, Океании] в России аборигены Севера практически не болеют СД-1. СД беременных диагностируют у 3% всех менных.
Глава 16. Сахарный диабет

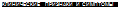 сахарный диабет
сахарный диабет
—диабетическая кома
• Хронические"
—диабетическая ретинопатия —диабетическая нефропатия —диабетическая полинейропатия СД-2
• Развивается постепенно
• Симптомы СД-1 . Ожирение
• Артериальная гипертония
. Снижение зрения
• Неврологические нарушения . ИБС
. Импотенция
. Гиперосмолярная кома (может быть первым проявлением СД-2)
ДИАГНОЗ И РЕКОМЕНДУЕМЫЕ КЛИНИЧЕСКИЕ ИССЛЕДОВАНИЯ
■ »1иническая картина
■ . Лабораторные исследования
■ f. Повторное выявление уровня глюкозы в диабетическом диапазоне (натощак/случайное
■ | «змерение/перорапьный тест толерантности к глюкозе)
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
. Пероральные сахароснижающие ЛС.
—производные сульфонилмочевины
—бигуанмды
—меглитиниды (прандиальные регуляторы гликемии)
—тиазолидиндионы
—ингибиторы сх-глюкозидаз
— комбинированные ЛС . Инсулинотерапия
Классификация
В настоящее время принята так называемая этиологическая классификация СД и других нарушений гликемии (Report of WHO Consultation, 1999)1:
■ СД-1 (обусловлен деструкцией р-кле- ток, обычно ведет к абсолютной недостаточности инсулина):
— аутоиммунный;
— идиопатический;
■ СД-2 (возможны варианты: от преобладания инсулинорезистентности с относительным дефицитом инсулина до преобладания дефектов секреции инсулина с инсулинорезистентностью или без нее);
■ другие специфические типы СД:
— генетические дефекты, вызывающие нарушение функции р-клеток;
— генетические дефекты, вызывающие нарушение действия инсулина,
— заболевания экзокринной части поджелудочной железы;
— эндокринопатии;
— индуцированный фармакологическими и химическими агентами СД;
— инфекции;
— редкие формы иммунологически обусловленного СД;
— другие генетические синдромы, иногда сочетающиеся с СД;
■ С Д беременных1
Каждое нарушение гликемии в своем развитии может пройти несколько клинических стадий: от нормы до собственно СД. В соответствии с этим выделены следующие клинические стадии СД (табл. 16.1).
Этиология и патогенез
Сахарный диабет 1-го типа
Причиной этого типа СД является деструкция р-клеток, обычно ведущая к абсолютному дефициту инсулина. Различают
включает использовавшиеся ранее понятия нарушенной толерантности к глюкозе беременных и СД беременных
два основных подтипа СД: аутоиммунньв^И и идиопатический.
Аутоиммунный СД. Эту форму рав. называли инсулинозависимым, а так щ ювенильным СД Он является результа-^И том клеточно-опосредованной аутоиь I мунной деструкции р-клеток поджел^^И дочной железы. Маркеры иммунной дес.В рукции р-клеток включают аутоантитж^И к островковым клеткам (ICAs), к инеул-^И ну (IAAs), к декарбоксилазе глютамив-^В] вой кислоты (GAD63) и ряд других аутоак-В j тител. Выделяют множественные гекетл-^И ческие предрасполагающие факторы,Н| в частности связь заболевания с системоЛ^В1 HLA (главный комплекс гистосовмести-^И мости). При аутоиммунном СД деетрук-^И ция Р-клеток может происходить с рзд-В) личной скоростью, обычно этот процесс^И бывает быстрым у детей и более медлен-И ным у взрослых. Поэтому у детей и годро^И, стков первым проявлением СД-1 может ■ быть кетоацидоз. Заболевание также мо- ■ жет начинаться с умеренной гиперглика I мии натощак, которая может быстро сме- В ниться выраженной гипергликемией и/ш ■ кетоацидозом при присоединении ив-1 фекции или других стрессов. Напротив, ■ у взрослых в течение ряда лет остаточная И функция р-клеток может сохраняться на Щ уровне, достаточном для предотвращения I кетоацидоза. Многие больные с аутоим-1 мунной формой СД-1 в конечном счете И становятся инсулинозависимыми; для та- Я ких пациентов характерен риск развития ■ кетоацидоза. На последней стадии забо- щ левания секреция инсулина мала или отсутствует, что проявляется низким или нулевым уровнем С-пептида в крови
Идиопатический СД. Этиология некоторых форм СД-1 неизвестна. У многих из таких больных постоянно отмечают недостаточность инсулина и наклонность к кетоа-1 цидозу, но признаки аутоиммунного процесса отсутствуют. Большинство больных идиопатическим СД африканского или азиатского происхождения. Эта форма СД имеет выраженный семейный характер, связь с HLA не выявлена. Абсолютная потребность в заместительной инсулиноте- рапии у больных может появляться и исчезать
 Сахарный диабет 2-го типа
Сахарный диабет 2-го типа
9га форма ранее называлась инсулинонезависимым СД, а также СД взрослых. В ое- юве СД-2 лежит резистентность к инсу- чину и/или его недостаточность (относи- пьная чаще, чем абсолютная). По край- гей мере, в начале заболевания, а часто и и всем протяжении жизни такие больные ге нуждаются в инсулинотерапии для выживания Причины СД-2 разнообразны. Вероятно, в будущем выделение специфических патогенетических процессов и генетических дефектов, лежащих в основе этого заболевания, позволит выделить новые подтипы СД-2. Специфические цитологические признаки этой формы СД не установлены, однако известно, что аутоиммунной деструкции Р-клеток не происходит. Большинство больных с СД-2 страдают ожирением, в результате которого развивается инсулинорезистентность. Она также возможна у лиц с нормальной массой тела, но повышенным абдоминальным отложением жира. Несмотря на то что больные с СД-2 могут иметь нормальный или даже повышенный уровень инсулина в крови, для них характерно недостаточное возрастание уровня инсулина в ответ на гипергликемию. Таким образом, секреция инсулина у этих больных неполноценна и не может компенсировать инсулинорезистентность. Резистентность к инсулину может уменьшиться в результате снижения веса и/или фармакотерапии гипергликемии, однако она редко восстанавливается до нормальной Риск развития СД-2 увеличивается с возрастом, а также при ожирении и недостаточной физической активности. Также зто заболевание чаще развивается у женщин с СД беременных в анамне-

зе и у лиц с артериальной гипертонией идислипидемией. Генетическая предрасположенность отмечается при СД-2 чаще, чем при СД-1. Однако генетика этой формы СД сложна и пока четко не определена
Сахарный диабет 1-го типа
Начало заболевания острое. Клиническая картина в момент выявления заболевания является следствием абсолютного дефицита инсулина, который приводит к выраженной гипергликемии и глюкозурии, что, в свою очередь, вызывает характерные симптомы СД. К ним относятся:
■ полиурия (в т ч в ночное время) — следствие осмотического диуреза;
■ жажда, полидипсия;
■ снижение массы тела, несмотря на повышенный аппетит и полифагию;
■ сухость во рту;
■ кожные проявления, в т ч кожный зуд (часто в аноректальной области), склонность к бактериальным и грибковым инфекциям кожи и слизистых оболочек (фурункулез, кандидоз);
■ глюкоза и кетоновые тела в моче.
Также отмечают неспецифические симптомы: слабость, утомляемость, у детей — замедление роста
Если вовремя не начать лечение, у больных развивается диабетический кетоаци- доз с прогрессирующими нарушениями сознания вплоть до диабетической комы.
У пациентов, получающих инсулин, клинические признаки могут быть стертыми даже при сохраняющейся гипергликемии. При развитии хронических осложнений СД (диабетическая ретинопатия, диабетическая нефропатия, диабетическая полинейропатия) будет наблюдаться соответствующая клиническая картина
Сахарный диабет 2-го типа
Диагноз СД-2 нередко ставят случайно, тле. заболевание развивается постепенно и классические симптомы, обусловленные гипергликемией и дефицитом инсулина, проявляются поздно и могут сочетаться» ническими проявлениями осложнен При наличии симптомов они соотвея ют таковым при СД-1 (см. еыше| Kpos го, у больных СД-2 нередко отмечают
■ ожирение или избыточный в 90°с больных;
• артериальную гипертонию, зрения, неврологические нарунЯ симптомы ИБС.
Именно зти проявления микро- ангиопатии, а также кожный зуд, фд| кулез, грибковая инфекция, боли в нон импотенция могут стать причиной га го обращения больного к врачу.
Нередко СД-2 впервые выявляй» больных с инфарктом миокарда сультом.
Первым проявлением СД-2 может | заться гиперосмолярная кома Сп ное развитие ДКА отмечают редко; но он является следствием стресса Ц теркуррентное заболевание).
Достаточно часто в момент диагное; СД-2 у больных уже выявляются а фические осложнения со стороны почек или нижних конечностей
Диагноз и рекомендуемые клинические исследования
Диагноз СД-1 и -2 ставят на основании»? рактерных клинических проявлений (raf ются не всегда), данных анамнеза (талр» мер, семейная отягощенность, нарушив гликемии при беременности) и резулыа тов лабораторных исследований.
Требования к подтверждению рщцщк у лиц, имеющих выраженные симптвш СД, отличаются от таковых у пациаги без симптомов. При отсутствии симптсав СД этот диагноз никогда не должен ct* виться на основании однократно опрей ленного ненормального значения глюи* зы. В этом случае для постановки диапУ за СД необходимо повторное выявлен^ уровня глюкозы в диабетиче не либо натощак, либо при с менении (т.е при опреде. глюкозы в любое время дня, вне э сти от последнего приема пищи), либо ri
Помогает организму
использовать свой собственный инсулин
Улучшая действие собственного инсулина, Авандия помогает пациентам, теряющим контроль гликемии на монотерапии пероральными сахароснижающими препаратами, улучшить контроль гликемии и функцию бета-клеток' ’
|
|
ClaxoSmith
аморальном тесте толерантности к глю-
Уровень глюкозы при случайном измерении
. и наличии клинических проявлений (см выше) для постановки диагноза Ьстаточно при однократном случайном НрЦэении получить повышенный уро-
• нь глюкозы, соответствующий вероят- ^муСД (рис. 16.1)
Пероральный тест толерантности к глюкозе
L Пероральный тест толерантности к глю- « зе(ПТТГ) необходим в том случае, если при случайном измерении выявлено повышение уровня глюкозы, соответству- № »е возможному СД (рис. 16.1), т.е. если •-^ученный зфовень глюкозы занимает ■финеясуточн ое положение между под- ^^>ждающими и исключающими СД зна- '(и концентрация глюкозы патоке достигает диагностического уровня для СД), а также при наличии факторов риска развития СД.
Критерии диагностики СД и других категорий гипергликемии приведены в таблице 16.2.
Для эпидемиологических или скрининговых целей достаточно одного значения уровня глюкозы натощак или через 2 ч после сахарной нагрузки при ПТТГ. Для клинических целей диагноз СД всегда должен быть подтвержден повторным тестированием в последующие дни, за исключением случаев несомненной гипергликемии с выраженной декомпенсацией углеводного обмена или очевидными симптомами.
Дифференциальный диагноз
Поскольку диагноз СД ставится по абсолютному уровню гликемии, дифференциала//*/#диагноз может быть только между различными типами СД (табл. 16.31
| 11,1 (200) | 11,1 (200) | ||||
| ■ | 10(1 ВО) | ||||
| 5,5(100) | |||||
| 4,4 (80) | 4,4(80) |
Рис. 16.1. Уровень глюкозы в крови при случайном измерении в диагностике сахарного давбета, ммоль/л (мг%) (Report of WHO Consultation, 1999)
Таблица 16.2. Дивгностические критерии сахврного диабетв и других катего' гипергликемии (Report of WHO Consultation, 1999)
Время изменений Концентрация глюкозы, ммоль/л (мг%)___________________________
уровня глюкозы Цельная кровь Плазма_______________
крови Венозная Капиллярная Венозная____________ Капил,
>11,1
(>200)
Нарушение толерантности к глюкозе
Нарушение гликемии натощак
: 140)
Сахарный диабет 1-го типа Инсулинотерапия
Поскольку причиной заболевания является абсолютный дефицит инсулина, единственным методом лечения СД-1 является заместительная инсулинотерапия. Питание и физические нагрузки должны лишь учитываться больным для выбора i вильной дозы инсулина.
Наиболее рациональным варганто-' чения СД-1 является режим интенси цированной инсулинотерапии — режи многократных инъекций инсулина, ими тирующий физиологическую секрец инсулина. Как известно, в физиологии*' ких условиях базальная (фоновая) секрг
Таблица 16.3. Основные дифференциально-диагностические признаки сахарного диабета 1 -го и 2-го типов
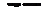 Чаще повышен/ожирение Обычно незаметное, медленное
Чаще повышен/ожирение Обычно незаметное, медленное
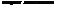 Чаще 15—24 года
Чаще 15—24 года
Низкий/отсутствует
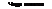 Риск кетоацидоза Ответ на терапию ПССС
Риск кетоацидоза Ответ на терапию ПССС
Потребность в инсулине

и инсулина происходит непрерывно t т.ч и при отсутствии приема пищи,
• ночью) и составляет около 1 ЕД инсули-
■ в час. При физической нагрузке инсу- гчювая секреция в норме заметно уменьшается. Чтобы поддержать уровень глике- , тре- f (стимулу сложную кинетику секреции инсули-
следующим : пищи .1 ИУД (ин- о) или ИКД (инсулин растворимый человеческий), а относительно постоянная базальная ин- гулинемия поддерживается инсулином продленного действия (чаще всего двумя инъекциями ИСД (инеулина-цинк (человеческого) комбинированного суспензия, инсулин-изофан человеческий) или одной инъекцией аналога ИДД (инсулин глар- гин, инсулина-цинк (человеческого ген- иоинженерного) кристаллического суспензия). Существуют также ИСД в комбинация с ИКД (инсулин растворимый человеческий/инсулин-изофан челове- I есклй)
Наиболее часто используемые схемы интенсифицированной инсулинотерапии приведены в таблице 16.4 В эти схемы могут быть включены дополнительные инъекции ИКД, которые больной делает при внеплановых приемах пищи или высоком уровне гликемии. Безусловно, такой вид инсулинотерапии подразумевает, что больной ежедневно несколько раз определяет уровень глюкозы крови (как до, так и после еды) и учитывает показатели при выборе дозы инсулина. Для того чтобы интенсифицированная инсулинотерапия привела к достижению основной цели — приближению к нормогликемии, больной должен быть соответствующим образом обучен. На первый взгляд, интенсифицированная инсулинотерапия кажется обременительной для больных; в конечном же счете благодаря ей качество жизни пациентов повышается, поскольку они свободно изменяют как состав, так и время приема пищи (так называемая либерализованная диета). При введении ИКД перед едой больные обучаются заранее выбирать необходимую его дозировку в зависимости от запланированного на этот прием количества углеводов (которое они могут произвольно менять), подсчитанного по системе хлебных единиц (табл. 16.5), и величины гликемии в данный момент. Таким образом, дозы инсулина подбираются индивидуально. Традиционные представления о расчете доз инсулина на массу тела практически утратили свое значение.
JIC выбора в настоящее время являются генноинженерные высокоочищенные человеческие инсулины или аналоги человеческого инсулина.
Таблица 16.4. Наиболее распространенные схемы интенсифицированной инсулинотерапии
Перед завтраком Перед обедом Перед ужином Перед сном
|
|
Глава 16. Сахарный диабет

Таблица 16.5. Окончание
Копи. сто Тип 1 ХЕ1 = продукта продукта
/2 стакана Кока-кола 100 мл
Мороженое 65 г
(но не аналогов ИКД) и ИСД, если последние представляют из себя НПХ-инсули- ны1. Обработка кожи спиртом при соблюдении обычного гигиенического режима не нужна. После введения инсулина игла вынимается из-под кожи через 7—10 сек. Инъекции обычных ИКД делаются за 20—30 мин до еды, аналоги ИКД при нормальном уровне гликемии могут быть введены непосредственно перед приемом пищи.
Сахарный диабет 2-го типа
в среднем соответствуют 1 стакану этих ягод Около «мл сока содержат примерно 10 г углеводов (1 ХЕ)
• кие продукты, как пельмени, блины, оладьи, пирожки, Л|рники. вареники, котлеты, также содержат углеводы.
Техника инъекций
Инъекции инсулина должны делаться л/к. Для уменьшения вероятности попадания в мышечный слой может понадобиться взятие складки кожи и подкожного жира, определенный угол наклона иглы и соответствующая ее длина (колеблется от 5—б мм у маленьких детей до 8—12 мм у взрослых).
В качестве мест инъекций используются передняя поверхность брюшной стенки, наружная поверхность плеч, передняя наружная поверхность бедер, ягодицы. С учетом разной скорости всасывания инсулина из этих участков следует соблюдать постоянную последовательность смены областей в течение суток. Также рекомендуется смена мест введения инсулина в пределах одной области с целью предупреждения развития липодистро- фий. Обычно ИКД рекомендуется вводить в область живота (более быстрое всасывание), инсулины продленного действия — в бедра или ягодицы. Плечи неудобны для самостоятельных инъекций, т.к. невозможно взять складку Для введения инсулина могут использоваться как одноразовые шприцы, так и специальные инъекто- ры — шприц-ручки. Инсулины продленного действия перед набором дозы должны быть тщательно перемешаны. Допустимо смешивание в одном шприце ИКД
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|


