- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
МЕТОДЫ КЛИНИЧЕСКОГО ИССЛЕДОВАНИЯ 17 страница
|
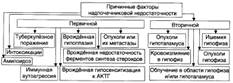
№ 153 Гипофункция коркового слоя надпочечников: виды, причины возникновения, механизмы и проявления развивающихся в организме нарушений. Болезнь Аддисона: разновидности, проявления. К гипофункциональным состояниям относят: недостаточность коры надпочечников (болезнь Аддисона и гипоальдостеронизм). Болезнь Адцисона — хроническая первичная недостаточность коры надпочечников, возникает при двустороннем поражении надпочечников, приводящем к их недостаточности, т. е. к уменьшению (или прекращению) секреции глюкокортикоидов и минералокортикоидов. Причины:
Проявления:
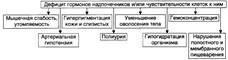
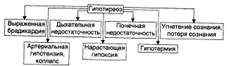
К острой недостаточности коры надпочечников относятся гипоадреналовый (надпочечниковый) криз и аддисонов криз — осложнение болезни Аддисона. Причины: - Разрушение обоих надпочечников при травме. - Двустороннее кровоизлияние в мозговое вещество и ткань коры надпочечников (например, в родах, при передозировке гепарина, остро или молниеносно протекающем сепсисе). В последнем случае говорят о синдроме Уотерхауса— Фридериксенна. - Удаление надпочечника, поражённого гормонпродуцирующей опухолью. Недостаточность развивается в результате гипо- или атрофии коркового вещества второго надпочечника. Проявления: 1. острая гипотензия. Причины: острая недостаточность катехоламинов, гиповолемия. 2. гипогидратация организма. Причины: недостаток минералокортикоидов, рвота. 3. нарастающая недостаточность кровообращения. Гипоальдостеронизм – патологическое состояние вследствие недостаточной продукции альдостерона. Недостаточность приводит к снижению реабсорбции натрия и воды в поечных канальцах и повышению реабсорбции калия хлора с развитием метаболического ацидоза. Проявления: 1. гипонатриемия; 2. артериальная гипотензия; 3. мышечная слабость, утомляемость; 4. гиперкалиемия; 5. брадикардия. | № 154 Нарушения функции мозгового слоя надпочечников: виды, причины возникновения, механизмы и проявления развивающихся в организме нарушений.
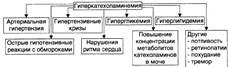
Гиперкатехоламия–при опухолях их хроматоффинных клеток – феохромацитомах, развивающихся как изолированно, так и при некоторых формах семейного полиэндокринного аденоматоза.
Причины
-феохромоцитома – опухоль мозгового вещества надпочечников; -психическая или физическая нагрузка; -болевые раздражения
Проявления
|
№ 155 Гипофункция щитовидной железы: виды, причины возникновения, механизмы и проявления развивающихся в организме нарушений. Гипотиреоидная кома: причины, патогенез, проявления.
Гипотиреоз – состояние, обусловленное недостаточной секрецией тиреоидных гормонов щитовидной железой. Первичный гипотиреоз (90% случаев гипотиреоза) развивается при поражении щитовидной железы и сопровождается повышением уровня ТТГ. Вторичный гипотиреоз развивается при поражении гипоталамо-гипофизарной системы с недостаточным выделением тиролиберина и ТТГ и последующим снижением функций щитовидной железы. Первичный гипотиреоз: Феномен Вольфа— Чайкоффа — гипотиреоз, вызванный введением в организм препаратов йода (обычно в большой дозе). Наблюдается у пациентов с гипертиреозом (например, при тиреоидите Хасимото, диффузном токсическом зобе), а также у детей, матери которых во время беременности принимали препараты йода. Механизм развития: • Подавление окисления йодидов в их более реакционноспособную форму вследствие» угнетения активности йодидпероксидазы. • Торможение связывания йодида с тирозильными остатками в молекуле тиреоглобулина и как следствие — образование моно- и дийодтирозина. • Ингибирование окислительной конденсации моно- и дийодтирозина в три-и тетрайодтиронин вследствие ингибирования активности йодидпероксидазы. • Снижение интенсивности гидролиза тиреоглобулина в тироцитах в результате подавления кинетических свойств протеаз и пептидаз. Вторичный гипотиреоз: Причины: • Гипопитуитаризм различного происхождения (для развития гипотиреоза существенно уменьшение секреции ТТГ). • Гипоталамический гипотиреоз. Основная причина: дефекты синтеза, транспорта или взаимодействия тиролиберина с его рецепторами. • Постжелезистый гипотиреоз. Основные причины: - Инактивация циркулирующих в крови Т3 и Т4, ТТГ - Низкая чувствительность тканей к тиреоидным гормонам - Образование гормонально-неактивного rТ3 Клинические формы: Хронический аутоиммунный тиреоидит (болезнь Хасимото) — наиболее частая клиническая форма гипотиреоза. К другими формам относят кретинизм, микседему, гипотиреоидную (микседематозную) кому и проявления гипотиреоза при аутоиммунном полигландулярном синдроме. Кретинизм: 1. врожденная форма 2. эндемический зоб. Причины: дефицит йода в воде, пище, избыточная продукция ТТГ. Патогенез: дефицит T3 и Т4. Проявления: зоб, глухота немота, оставание физического развития, малый рост, большой живот, нарушение психического равзития. Микседема — тяжёлая форма гипотиреоза, развивающаяся, как правило, у взрослых и подростков. Характерным признаком микседемы является слизистый отёк кожи и подкожной клетчатки, при котором отсутствует ямка при надавливании. Патогенез — недостаточность эффектов тиреоидных гормонов, чаще в результате первичного гипотиреоза Проявления: Нервная система: Недостаточность эффектов тиреоидных гормонов тормозит дифференцировку нервных структур и ВНД, особенно у детей. В связи с этим развиваются: Гипотиреоидная энцефалопатия. Она характеризуется снижением интеллекта, психической активности, замедлением мышления и речи; Парестезии. ССС: брадикардия, кардиомегалия, карлиаогии, нарушение микрогемоциркуляции в тканях. ЖКТ: снижение аппетита, тошнота, нарушение пищеварения – гастрит, гипотония. Почки: снижение экскреторной функции, инфицирование мочеполовых путей. Кожа: отечность лица, ломкость волос, отечность голосовых связок. Опорно-двигательный аппарат: миопатии, поражения суставов. Гипотиреоидная (микседематозная) кома — крайне тяжёлое, нередко смертельное проявление гипотиреоза. Является конечным этапом любой разновидности гипотиреоза при его неправильном или отсутствующем лечении. Провоцирующие факторы: переохлаждение, недостаточность кровообращения любого генеза, острые инфекции (грипп, пневмония, менингит), интоксикации, кровотечения, дыхательная недостаточность, хронические анемии, сердечная недостаточность). Проявления:
| |
|
№ 156 Гиперфункция щитовидной железы: виды, причины возникновения, механизмы и проявления развивающихся в организме нарушений. Понятие о тиреотоксическом кризе. Гипертиреоидные состояния (гипертиреозы) характеризуются избытком эффектов йодсодержащих гормонов в организме. Причины: Причинные факторы первичного гипертиреоза поражают щитовидную железу или эктопическую тиреоидную ткань. - Зоб (увеличение массы и размеров щитовидной железы). (Диффузный токсический зоб— наиболее частая причина гипертиреоза. Узловой токсический зоб — гипертиреоз вследствие автономно функционирующей аденомы щитовидной железы (в том числе множественных аденом). - Тиреоидит подострый. Сопровождается разрушением фолликулов железы и поступлением тиреоидных гормонов в кровь. - Т3 и Т4 - секретирующие эктопические опухоли (тератомы яичника, метастазы фолликулярного рака щитовидной железы в различных органах). - Тиреотоксикоз, вызванный йодом. Наиболее значимые причины вторичного гипертиреоза — ТТГ-секретирующая аденома гипофиза и селективная резистентность аденогипофиза к гормонам щитовидной железы. Причинные факторы третичного гипертиреоза воздействуют на нейроны гипоталамуса. - Невротические состояния, сопровождающиеся избыточным образованием тиролиберина. - Состояния, вызывающие длительную активацию норадренергических нейронов гипоталамуса. При этом происходит стимуляция синтеза Т3 и Т4 через нисходящие пути симпатической нервной системы. Проявления: Нервная система: 1.: повышенная нервная и психическая возбудимость; 2. Чувства немотивированного беспокойства и страха; 3. Эмоциональная неуравновешенность; 4. Повышенная нервно-мышечная возбудимость. ССС: 1. гиперфункция миокарда; 2. аритмии; 3. гипертрофия миокарда, кардиосклероз; 4. сердечная недостаточность; 5. повышение систолического АД; снижение систолического АД; 6. увеличение скорости кровотока. Пищеварение: 1. изменение аппетита (анорексия); 2. нарушение пищеварения в желудке и кишечнике – усиление перистальтики, частый стул. Офтальмологическая симптоматика: 1. Офтальмопатия Грейвса: светобоязнь, слепота, экзофтальм, сухость роговицы. 2. Редкое мигание, широкое раскрытие глазных щелей. Опорно-двигательный аппарат: тиреотоксическая миопатия – слабость, гипотрофия мышц. Остеопороз. Тиреотоксический криз - наиболее тяжёлое, чреватое смертью проявление (осложнение) тиреотоксикоза. Характеризуется прогрессирующим («взрывообразным») усугублением течения гипертиреоза. Причины: травмы и хирургические вмешательства (нередко даже удаление зуба), стрессовые ситуации, инфБ и/или интоксикации, физическое перенапряжение, роды. Патогенез: - Острое и значительное увеличение содержания в крови тиреоидных гормонов. - Нарастающая острая надпочечниковая недостаточность - Избыточная активация симпатико-адреналовой системы. Приводит к ги-перкатехоламинемии и реализации её цитотоксических эффектов. Проявления: Острое значительное увеличение содержания в крови тиреоидных гормонов: - Нервно-психические расстройства (возбуждение, утрата сознания) - Прогрессирующая почечная недостаточность, уремия. - Расстройства кровообращения - Повышение нейромышечной возбудимости - Нарушения дыхания. | № 157 Расстройства функции околощитовидных желёз. Гипер- и гипопаратиреоидные состояния: виды, причины возникновения, механизмы и проявления развивающихся в организме нарушений. Гиперпаратиреозы характеризуются повышением содержания паратиреокрина(ПТГ) в сыворотке крови и/или увеличением эффектов ПТГ. Различают первичные (железистые), вторичные (гиперкальциемические) и третичные гиперпаратиреозы, а также псевдогиперпаратиреоз. Первичные гиперпаратиреозы — патология самих паращитовидных желёз. Причины: автономно функционирующая аденома, первичная гиперплазия желёз, карцинома паращитовидной железы. Вторичный гиперпаратиреоз обусловлен длительной гипокальциемией, как правило, в сочетании с гиперфосфатемией и вторичным развитием гиперфункции и гиперплазии паращитовидных желёз. Причины: патология почек (хронич. почечная недостаточность); патология кишечника (синдром мальабсорбции, стеаторея); патология костной ткани (остеомаляция). Третичный гиперпаратиреоз Причина: длительно протекающий вторичный гиперпаратиреоз. Последний приводит к развитию аденомы (или аденом), приобретающей свойство автономного функционирования и гиперпродукции ПТГ. В этих условиях разрушается обратная связь между уровнем Са2+ в крови и секрецией ПТГ. Псевдогиперпаратиреоз — гиперпродукция ПТГ эктопическими опухолями. Наблюдается при семейном полиэндокринном аденоматозе и паранеопласти-ческих синдромах. Проявления гиперпаратиреоза: 1. Нефропатии (полиурия, вторичная полидипсия, нефро- и уролитиаз) 2. Нейромиопатии (миастении, миалгии); 3. ЖКТ расстройства (ЯБ, нарушение аппетита, гастриты) 4. Остеопатии (остеопороз, переломы костей, деформация) 5. Расстройства высшей нервной деятельности (психастения, депрессии, нарушение сна) 6. СС нарушения (СН, артериальная гипертензия, стеноз митрального клапана). Гипопаратиреоидные состояния (гипопаратиреоз, гипопаратиреоидизм, недостаточность паращитовидных желёз) характеризуются снижением содержания в крови и/или выраженности эффектов ПТГ в организме. Различают гипопаратиреоз железистый и внежелезистый (псевдогипопаратиреоз). Первичный (железистый) гипопаратиреоз обусловлен отсутствием, повреждением или удалением паращитовидных желёз. Причины: 1. врожденное отсутствие желез; 2. иммунная аутоагрессия; 3. хирургическое удаление; 4. нарушение кровообращения; 5. повреждение физическими, химическими факторами. Внежелезистый (периферический) гипопаратиреоз называют также псевдогипопаратиреозом. Псевдогипопаратиреоз (например, болезнь Олбрайта) — наследуемое заболевание, характеризующееся резистентностью органов-мишеней к ПТГ. Проявления гипопаратиреоза: 1. катаракта; 2. гипокальциемия, гиперфосфатемия; 3. повышение нервно-мышечной возбудимости; 4. тетанус; 5. судороги мышц; 6. нервно-психические расстройства; 7. расстройства дыхания; 8. нарушение мочеиспускания; 9. ЖК-расстройства. |
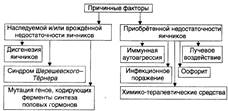
№ 158 Типовые формы нарушения эндокринной функции половых желёз: виды, этиология, патогенез, проявления. Типовые формы патологии, обусловленные нарушениями эндокринной функции половых желёз, подразделяют на три группы: нарушения ^половой дифференцировки, расстройства полового развития у девочек и половой функции у женщин, нарушения полового развития у мальчиков и половой функции у мужчин. Расстройства полового развития женского пола: Преждевременное половое созревание: Половое созревание считается преждевременным, если какой-либо из вторичных половых признаков появляется у девочек ранее 7, 5 пет. Различают центральное (истинный пубертат), периферическое (ложный пубертат, псевдопубертат) и частичное (неполное) преждевременное половое созревание. Истинный преждевременный пубертат: Причины: преждевременная активация синтеза гонадолиберина (при опухолях диэнцефальной области), травмах головного мозга; гиперпродукция гонадотропинов аденогипофизом. Проявления: Изосексуальность развития: комплексность развития (ускорение роста тела, оволосение). Преждевременный псевдопубертат: Причины: автономный избыточный синтез эстрогенов яичниках или надпочечниках. Проявления: 1. бивалентность полового развития – изосексуальное, гетеросексуальное; нарушение гармоничности развития организма, незавершенность полового развития. Задержка полового созревания Задержкой полового созревания считается отсутствие вторичных половых признаков к 14-летнему возрасту, а также отсутствие менструаций к 16-летнему возрасту (первичная аменорея) при наличии вторичных половых признаков. Виды: Первичный гипогонадизм (яичниковый). Является следствием наследуемой, врождённой или приобретённой яичниковой недостаточности.
Вторичный гипогонадизм (гипогонадотропный, внеяичниковый). Обусловлен дефицитом гонадотропных гормонов (ФСГ, ЛГ) транзиторного (преходящего) или постоянного (хронического) характера. Причины: 1. транзиторный вторичный гипогонадизм (стресс, хронич. истощающие болезни; эндокринопатии) 2. хронический вторичный гипогонадизм. Гипофункция яичников: Эндокринная недостаточность яичников подразделяется на первичную и вторичную. • Первичная яичниковая недостаточность (первичный гипогонадизм) — состояния, обусловленные патологией яичников и заключающиеся в недостаточной продукции ими половых гормонов, а также нарушениями менструального цикла. В связи с этим в крови, как правило, обнаруживают компенсаторно увеличенный уровень ФСГ. Причины: те же, что и первичного гипогонадизма, вызывающего задержку полового развития у девочек. • Вторичная недостаточность (вторичный, или внеяичниковый гипогонадизм). Является результатом дефицита либо гонадолиберинов гипоталамуса, либо гонадотропных гормонов аденогипофиза. Причины: те же, что и вторичного гипогонадизма. • Проявления: нарушения менструального цикла, аменорею, бесплодие. Гиперфункция яичников: Расстройства полового развития мужского пола: Преждевременный (первичный) пубертат — состояние, характеризующееся появлением всех или отдельных вторичных половых признаков у мальчиков до 9-летнего возраста. 1. Истинное преждевременное развитие; 2. Ложноепреждевременное развитие. Проявления: являются результатом избытка в организме мужских половых гормонов. Это вызывает признаки вирилизации (появление лобкового и подмышечного оволосения, огрубение голоса, увеличение яичек и полового члена; низкий рост. Задержка полового созревания Отсутствие у мальчиков признаков полового созревания к 14-летнему возрасту считается задержкой пубертата. Причины: 1. Дефицит гонадолиберинов гипоталамуса и/или гонадотропинов аденоги-пофиза 2. Сниженная выработка тестостерона яичками 3. Пониженная чувствительность тканей-мишеней к действию тестостерона. Проявления: Признаки евнухоидизма: сниженное содержание тестостерона в крови. Мужской гипогонадизм Причины тестикулярной недостаточности. - Те же, что и при задержке полового развития мальчиков. - Дефекты яичек. (наследуемые или врождённые (первичные) - снижение продукции андрогенов и нарушения сперматогенеза; приобретённые (вторичные) - при травме, вирусном или бактериальном воспалении). | |
|
| |||
|
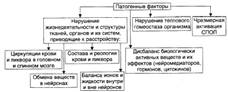
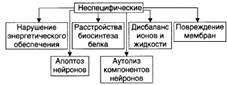
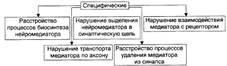
№ 159 Общая этиология, общий патогенез и типовые формы нарушений функций нервной системы, их последствия для организма. Этиология: Экзогенные причины: Экзогенные факторы имеют физическую, химическую, биологическую и психогенную природу. - Физические (например, механическая травма, ионизирующая радиация). - Химические (спирты; ядохимикаты: фосфорорганические соединения). - Биологические (нейротропные вирусы: возбудители герпеса; микробы). - Психогенные (психотравмирующие ситуации). Эндогенные факторы: Факторы риска: интенсивность, длительность, частоту и периодичность воздействия, а также состояние нервной системы в момент действия патогенного агента и состояние гематоэнцефалического барьера. Общий патогенез: 1. механизм повреждения нейронов: Механизмы повреждения нейронов могут носить специфический и неспецифический характер. Механизмы нарушений межнейронных взаимодействий: Типовые формы нарушений деятельности нервной системы: |
№ 160 Типовые формы нейрогенных расстройств движения: виды, причины, механизмы, проявления, последствия. Классы типовых форм нейрогенных расстройств движения: гипокинезии, гиперкинезии, гиподинамии и атаксии. • Гипокинезии — ограничение объёма и скорости произвольных движений. • Гиперкинезии — выполнение избыточных непроизвольных движений. • Гиподинамии — снижение двигательной активности и силы мышечных сокращений при движении. • Атаксии — нарушение координации движений. Гипокинезии — ограничения объёма, количества и скорости движений. Они, как правило, сочетаются со снижением двигательной активности и силы мышечных сокращений — гиподинамией. По выраженности: 1. Парез — уменьшение амплитуды, скорости, силы и количества произвольных движений. 2. Паралич — полное отсутствие произвольных движений. 3. Моноплегия — паралич или парез одной конечности (руки или ноги). 4. Параплегия — паралич или парез обеих рук или обеих ног. В зависимости от изменения тонуса мышц различают спастические, ригидные и вялые формы гипокинезии. 1. Спастические. Повышен тонус мышц одной группы, при поражении центральных мотонейронов на любом участке кортико-спинального (пирамидного) пути. 2. Ригидные. Длительно повышен тонус одной или нескольких групп мышц-антагонистов. 3. Вялые. Понижен тонус мышц в области иннервации повреждённого нервного ствола или центра. В зависимости от преимущественно поражённых нервных структур выделяют центральные, периферические, экстрапирамидные и миастенические (нервно-мышечные) формы гипокинезии. Центральные параличи и парезы Причины центрального (пирамидного, спастического) паралича или пареза. 1. Поражение центральных — пирамидных — нейронов двигательного анализатора. 2. Повреждение проводящих путей пирамидной системы. Проявления: Гиперрефлексия, мышечная гипертония, клонус. Периферические параличи и парезы Причины периферического паралича или пареза: первичные (врождённые) и приобретённые поражения периферических мотонейронов (клеток передних рогов спинного мозга, ядер черепных нервов). Проявления: снижение мышечного тонуса; гипо-, арефлексия, атрофия мышц. Экстрапирамидные параличи и парезы Причина: поражение экстрапирамидной системы. Проявление: повышение тонуса мышц по ригидному типу; каталепсия – длительное застывание туловища в приданном положении. Миастенические гипокинезии: Причина: нарушение синаптической передачи в холинергических нервно-мышечных синапсах — от терминалей двигательных нервных волокон к скелетным мышечным волокнам. Гиперкинезы — увеличение объёма и количества непроизвольных движений — развиваются вследствие поражения нейронов различных структур головного мозга (экстрапирамидной системы, таламуса, субталамического ядра, зубчатого ядра мозжечка, красного ядра, коры и их систем связи).
Атаксии — локомоторные расстройства, характеризующиеся нарушением пространственной и временной координации произвольных движений. Координация движений достигается при взаимодействии различных структур: мозжечка, спинного мозга, лобных отделов коры головного мозга, среднего мозга, таламуса, лабиринта. Причины: поражение путей проприоцептивной чувствительности, повреждение мозжечка, поражение лобной и височной областей коры головного мозга, вестибулярного аппарата. | № 161 Типовые формы расстройств чувствительности: основные виды, причины, механизмы развития, проявления и последствия.
Нейрогенные нарушения чувствительности, как простой (тактильной, температурной, проприоцептивной, болевой), так и сложной (чувства локализации, дискриминации, стереогноза) имеют в основе повреждение соматосенсорного анализатора.
Формы чувствительности:
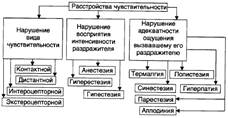 Контактные виды (расстройства тактильной, болевой, температурной чувствительности).
Дистантные виды (расстройства периферического отдела зрительного, слухового, обонятельного анализаторов).
Нарушение экстероцепторной чувствительности (в связи с поражением чувствительных нервных окончаний кожи и слизистых оболочек).
Расстройство интероцепторной чувствительности (в результате поражения висцерорецепторов, проприорецепторов).
Гипестезия — снижение, анестезия — полная потеря чувствительности или отдельных её разновидностей.
Контактные виды (расстройства тактильной, болевой, температурной чувствительности).
Дистантные виды (расстройства периферического отдела зрительного, слухового, обонятельного анализаторов).
Нарушение экстероцепторной чувствительности (в связи с поражением чувствительных нервных окончаний кожи и слизистых оболочек).
Расстройство интероцепторной чувствительности (в результате поражения висцерорецепторов, проприорецепторов).
Гипестезия — снижение, анестезия — полная потеря чувствительности или отдельных её разновидностей.
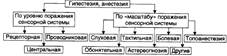 Гиперестезия — повышение чувствительности к действию раздражителя. В зависимости от распространённости поражения нервной системы выделены тотальные и парциальные виды гиперестезии.
Дизестезии. Взависимости от нарушения адекватности ощущения вызвавшему его раздражителю развиваются дизестезии.
Виды дизестезии.
- Термалгия — восприятие холодового и теплового воздействия как болевого.
- Полистезия — ощущение действия множества раздражителей при воздействии одного реального фактора.
- Аллодиния – восприятие неболевого воздействия как болевого.
- Гиперпатия – чрезмерная боль.
-Синестезия – вид иллюзорного восприятия – возникновение нескольких ощущений при раздражении оного органа зрения.
Механизмы расстройств чувствительности:
Гиперестезия — повышение чувствительности к действию раздражителя. В зависимости от распространённости поражения нервной системы выделены тотальные и парциальные виды гиперестезии.
Дизестезии. Взависимости от нарушения адекватности ощущения вызвавшему его раздражителю развиваются дизестезии.
Виды дизестезии.
- Термалгия — восприятие холодового и теплового воздействия как болевого.
- Полистезия — ощущение действия множества раздражителей при воздействии одного реального фактора.
- Аллодиния – восприятие неболевого воздействия как болевого.
- Гиперпатия – чрезмерная боль.
-Синестезия – вид иллюзорного восприятия – возникновение нескольких ощущений при раздражении оного органа зрения.
Механизмы расстройств чувствительности:
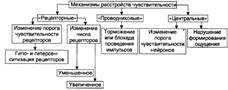
| |
|
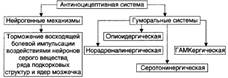
№ 162 Боль: причины, виды, механизмы формирования, значение для организма. Характеристика антиноцицептивной системы. Боль — особый вид чувствительности, формирующийся под действием патогенного раздражителя, характеризующийся субъективно неприятными ощущениями, а также существенными изменениями в организме, вплоть до серьёзных нарушений его жизнедеятельности и даже смерти. Значение боли: Боль может иметь сигнальное и патогенное значение. • Сигнальное значение боли. Ощущение боли вызывают самые различные агенты, но их объединяет общее свойство — реальная или потенциальная опасность повредить организм. В связи с этим болевой сигнал обеспечивает мобилизацию организма для защиты от патогенного агента и охранительное ограничение функции затронутого болью органа. - Мобилизация организма для защиты от патогенного агента. - Ограничение функции органа или организма в целом. • Патогенное значение боли. Боль нередко является причиной и/или компонентом патогенеза различных болезней и болезненных состояний Причины боли: Боль вызывают физические, химические и биологические факторы. • Физические (механическая травма, температура, высокая доза УФ, электрический ток). • Химические (попадание на кожу или слизистые оболочки сильных кислот, щелочей, окислителей; накопление в ткани солей кальция или калия). • Биологические (высокая концентрация кининов, гистамина, серотонина). Виды боли: Различают протопатическую и эпикритическую боль (болевую чувствительность). • Эпикритическая (быстрая) боль возникает в результате воздействия раздражителей малой и средней силы. • Протопатическая боль возникает под действием сильных, «разрушительных» раздражителей. Различают механизмы формирования боли (ноцицептивная система) и механизмы контроля чувства боли (антиноцицептивная система). Чувство боли формируется на разных уровнях ноцицептивнои системы: от воспринимающих болевые ощущения чувствительных нервных окончаний до проводящих путей и центральных нервных структур. • Воспринимающий аппарат. - Считают, что болевые (ноцицептивные) раздражители воспринимаются свободными нервными окончаниями. - Сверхсильное воздействие на чувствительные нервные окончания других модальностей (механо-, хемо-, терморецепторы). - Алгогены — патогенные агенты, вызывающие боль, — приводят к высвобождению из повреждённых клеток ряда веществ. • Проводящие пути. - Спинной мозг. Афферентные проводники боли проникают в спинной мозг через задние корешки и контактируют с вставочными нейронами задних рогов. - Восходящие пути спинного мозга. - Проводящие пути головного мозга. Клинические синдромы: таламическая боль, фантомные боли и каузалгия. - Таламическая боль (таламический синдром). Проявления: преходящие эпизоды сильных, трудно переносимых, изнуряющих политопных болей; ощущение боли сочетается с вегетативными, двигательными и психоэмоциональными расстройствами. Причина. Повреждение ядер таламуса и образование в них очагов усиленного — патологического возбуждения — генератора патологически усиленного возбуждения. - Фантомная боль. Проявления: боль в отсутствующей части тела. Причина. Раздражение центральных концов перерезанных при ампутации нервов. На них образуются утолщенные участки, содержащие переплетение регенерирующих аксонов. - Каузалгия. Приступообразно усиливающаяся жгучая боль в области повреждённых нервных стволов (тройничного, лицевого, языкоглоточного). Чувство боли контролируют нейрогенные и гуморальные механизмы, входящие в состав антиноцицептивной системы.
| № 163 Нейрогенные расстройства трофики. Причины, проявления, последствия нейродистрофий. Понятие о денервационном синдроме.
Влияние нервной системы на реакции метаболизма различных органов и тканей осуществляется либо самим фактом иннервации (регуляция функциональной активности и кровоснабжения иннервируемых структур), либо при помощи механизмов нейротрофического контроля.
Концепция нейротрофического контроля заключается в постулировании взаимного регулирования функционального состояния как элементов нервной системы (нейронные пути и сети), так и иннервируемых ими ненервных структур (например, мышечных). Это реализуется при помощи воздействий, отличающихся от присущих нервной системе стандартных механизмов (распространение ПД по аксонам -> секреция нейромедиатора в синаптическую щель -» взаимодействие нейромедиатора с его рецепторами на постсинаптической мембране -» постсинаптический электрогенез).
 Нарушение трофической функции нервной системы составляет патогенетическую основу нейродистрофического процесса. Нейродистрофическии процесс может возникать как в периферических органах и тканях, так и в самой нервной системе. В типичном варианте нейродистрофическии процесс развивается при денервационном синдроме.
Деривационный синдром:
Проявления деривационного синдрома:
1. Дисферментоз. Происходят изменения нормального спектра ферментов в клетке, их экспрессии, активности, появления или исчезновения изо-ферментов.
2. «Эмбрионизация» обмена веществ. Реакции метаболизма приобретают свойства и признаки, характерные для ранних этапов развития организма (например, снижение активности процессов окисления, доминирование реакций анаэробного гликолиза).
3. Ультраструктурные изменения клеточных элементов (мембран). Признаки набухания и разрушения крист митохондрий, лабилизации мембран лизосом, нарушения селективной проницаемости плазмолеммы.
4. Дистрофии и дисплазии различного характера вследствие нарушений экспрессии отдельных генов и расстройств метаболизма.
5. Действие аутоагрессивных AT, Т-клеток, макрофагов.
6. Гиперсенситизация денервированньгх структур к недостающему нейромедиатору.
Существенно, что при денервации снижается резистентность денервированного органа или ткани к повреждающим факторам: инфекции, механической травме, температурным и другим воздействиям.
Деафферентация. Нейтрофические расстройства возникают не только при денервационном синдроме. Они развиваются при повреждении и афферентных структур нервной системы.
Нарушение трофической функции нервной системы составляет патогенетическую основу нейродистрофического процесса. Нейродистрофическии процесс может возникать как в периферических органах и тканях, так и в самой нервной системе. В типичном варианте нейродистрофическии процесс развивается при денервационном синдроме.
Деривационный синдром:
Проявления деривационного синдрома:
1. Дисферментоз. Происходят изменения нормального спектра ферментов в клетке, их экспрессии, активности, появления или исчезновения изо-ферментов.
2. «Эмбрионизация» обмена веществ. Реакции метаболизма приобретают свойства и признаки, характерные для ранних этапов развития организма (например, снижение активности процессов окисления, доминирование реакций анаэробного гликолиза).
3. Ультраструктурные изменения клеточных элементов (мембран). Признаки набухания и разрушения крист митохондрий, лабилизации мембран лизосом, нарушения селективной проницаемости плазмолеммы.
4. Дистрофии и дисплазии различного характера вследствие нарушений экспрессии отдельных генов и расстройств метаболизма.
5. Действие аутоагрессивных AT, Т-клеток, макрофагов.
6. Гиперсенситизация денервированньгх структур к недостающему нейромедиатору.
Существенно, что при денервации снижается резистентность денервированного органа или ткани к повреждающим факторам: инфекции, механической травме, температурным и другим воздействиям.
Деафферентация. Нейтрофические расстройства возникают не только при денервационном синдроме. Они развиваются при повреждении и афферентных структур нервной системы.
|
№ 164 Неврозы: характеристика понятия. Экспериментальные неврозы: методы воспроизведения, виды, проявления. Термин применяют для обозначения функциональных расстройств нервной системы – нарушений ВНД. В клиническом аспекте невроз является психогенным состоянием и выступает либо как самостоятельная нозологическая форма, либо как предболезненное состояние, предшествующее соматическим и психическим заболеваниям. Экспериментальные неврозы С патофизиологической точки зрения невроз является типовой формой патологии нервной системы. Он возникает в результате перенапряжения и срыва ВНД под влиянием воздействий, адекватность ответов на которые не обеспечивается её функциональными возможностями. Патогенетическую основу неврозов составляют нарушения силы, подвижности и уравновешенности основных нервных процессов — возбуждения и торможения либо их столкновение («сшибка») в одно и то же (или близкое) время и в одних и тех же структурах большого мозга. Неврозы характеризуются расстройствами ВИД, развитием фазовых состояний в нервной системе, нейрогенными нарушениями вегетативных функций, движения, чувствительности, трофики, а также снижением резистентности организма к различным эндо- и экзогенным патогенным агентам. Экспериментальное воспроизведение неврозов базируется на едином принципе: поставить перед животным нерешаемую для него задачу. С этой целью применяются воздействия, вызывающие перенапряжение и срыв возбудительного и/или тормозного процессов, нарушение их подвижности и уравновешенности или «сшибку» инстинктов альтернативной биологической значимости. - Перенапряжение и срыв процесса коркового возбуждения достигается применением следующих воздействий: сильных безусловных раздражителей (болевого, светового, звукового). Они характеризуются большой интенсивностью, длительностью или многократностью воздействия. Сложных патогенных условных раздражителей (выработкой условного рефлекса, сопровождающегося гипертензивной реакцией на комплекс воздействий, следующих друг за другом в определённой последовательности, — светового, звукового, тактильного). Необычных раздражителей, имеющих биологически отрицательное значение (огонь, сильный ветер, взрывы). В результате указанных воздействий через определённое время развивается невротическое состояние с признаками преобладания процесса торможения. - Перенапряжение и срыв тормозного процесса обеспечиваются в эксперименте рядом методов: «Отставлением подкрепления»; Выработкой тонких и сложных дифференцировок; Отменой подкрепления. - Перенапряжение и срыв подвижности основных корковых нервных процессов. - «Сшибка» рефлексов-инстинктов взаимоисключающего (противоположного) биологического значения. Осуществляется путём экстренного изменения качества подкрепляющего воздействия. Виды экспериментальных неврозов: - Невроз с преобладанием процесса возбуждения. Развивается в результате ослабления процесса торможения. Характеризуется постоянным и неадекватным волнением, сочетающимся с агрессивностью и злобностью животного. Этот вид нередко переходит в невроз тормозного типа в связи с развитием запредельного торможения. - Невроз с преобладанием процесса торможения. Является следствием ослабления процесса возбуждения. Характеризуется развитием пассивных оборонительных реакций, депрессий и сонливостью животного. - Невроз с патологической подвижностью нервных процессов. Развивается вследствие срыва процесса оптимальной смены возбуждения и торможения. Проявления экспериментальных неврозов. 1. Расстройства ВНД. Они выражаются выпадением условных рефлексов, увеличением латентных периодов ответов на воздействия, трудностью или невозможностью выработки новых условных рефлексов и как следствие — адекватного приспособления к меняющимся условиям жизнедеятельности. Это ведёт к снижению адаптивных возможностей нервной системы. 2. Развитие так называемых фазовых состояний в нервной системе. Они характеризуются качественной и/или количественной неадекватностью peaгирования индивида на раздражители в зависимости от доминирующего в данный момент фазового состояния. 3. Нарушение вегетативных функций. 4. Расстройства движений. (гипер- и гипокинезы, атаксии). 5. Нарушения нервной трофики. Они проявляются различными дистрофиями, вплоть до появления эрозий и язв. 6. Расстройства чувствительности (гипо- и гиперестезии, гиперпатий, парестезии, полистезии).
| |
№ 165 Неврозы у человека: причины и условия возникновения, разновидности, общие проявления. Понятие о вегетоневрозе.
Неврозявляется реакцией личности на трудную, часто не разрешимую для него ситуацию. Отношение личности к конкретной ситуации, которое делает невозможным и «непосильным» её рациональное решение.
Причина невроза: психическая травматизация личности.
Выделяют три основные группы условий, способствующих или препятствующих развитию неврозов: биологические, социальные и психогенные.
1. Биологические.
- Наследственная предрасположенность.
- Пол (невроз реже возникает у мужчин).
- Возраст (чаще в пубертатном и климактерическом периодах).
- Конституциональные особенности человека (астеники).
2. Социальные: профессия, семейное положение, бытовые условия.
3. Психогенные: личностные особенности, психические травмы, психотравмирующие ситуации.
Виды:
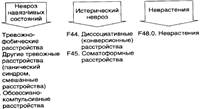 Проявления:
• Неадекватность вегетативных реакций воздействию (ахикардия, аритмия, одышка, повышенная потливость, покраснение или побледнение кожи и слизистых, гипо- и гипертензивные реакции, нарушения сна и аппетита, ощущение болей в сердце).
•Развитие патологических сенсомоторных реакций (повышенная чувствительность к различным внешним воздействиям, суетливость, парезы, параличи проходящие).
• Частые аффективные реакции — бурное эмоциональное реагирование на воздействие или ситуацию (тревога, страх смерти, эмоциональное напряжение).
• Интеллектуальный анализ болезненного состояния и принятие решения о форме поведения.
Вегетоневроз: разнообразные синдромы нарушения функций внутренних органов и их физиологических систем (кровообращения, дыхания, пищеварения, половой). Они являются результатом центрогенных расстройств регуляции их деятельности нейрогенного генеза.
Расстройства характеризуются неадекватностью и разнообразием реакции внутренних органов и их систем на различные раздражители, утратой защитно-приспособительного значения вегетативных функций.
Проявления вегетоневрозов: боли в области сердца, аритмии, сердцебиения, тахипноэ или диспноэ, сосудистая дистония, диспептические явления.
Проявления:
• Неадекватность вегетативных реакций воздействию (ахикардия, аритмия, одышка, повышенная потливость, покраснение или побледнение кожи и слизистых, гипо- и гипертензивные реакции, нарушения сна и аппетита, ощущение болей в сердце).
•Развитие патологических сенсомоторных реакций (повышенная чувствительность к различным внешним воздействиям, суетливость, парезы, параличи проходящие).
• Частые аффективные реакции — бурное эмоциональное реагирование на воздействие или ситуацию (тревога, страх смерти, эмоциональное напряжение).
• Интеллектуальный анализ болезненного состояния и принятие решения о форме поведения.
Вегетоневроз: разнообразные синдромы нарушения функций внутренних органов и их физиологических систем (кровообращения, дыхания, пищеварения, половой). Они являются результатом центрогенных расстройств регуляции их деятельности нейрогенного генеза.
Расстройства характеризуются неадекватностью и разнообразием реакции внутренних органов и их систем на различные раздражители, утратой защитно-приспособительного значения вегетативных функций.
Проявления вегетоневрозов: боли в области сердца, аритмии, сердцебиения, тахипноэ или диспноэ, сосудистая дистония, диспептические явления.
| |||
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|