- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
МЕТОДЫ КЛИНИЧЕСКОГО ИССЛЕДОВАНИЯ 15 страница
| № 129 Патологические формы дыхания (апнейстическое, “гаспинг”-дыхание, периодические формы): этиология, патогенез, клиническое значение. Патологические формы дыханияобычно не связаны с каким то заболеванием легких. Периодическим дыханиемназывается такое нарушение ритма дыхания, при котором периоды дыхания чередуются с периодами апноэ. Существует два типа периодического дыхания — дыхание Чейна — Стокса и дыхание Биота. Дыхание Чейна-Стокса характеризуется нарастанием амплитуды дыхания до выраженного гиперпноэ, а затем уменьшением ее до апноэ, после которого опять наступает цикл дыхательных движений, заканчивающихся также апноэ. Циклические изменения дыхания у человека могут сопровождаться помрачением сознания в период апноэ и нормализацией его в период увеличения вентиляции. Артериальное давление при этом также колеблется, как правило, повышаясь в фазе усиления дыхания и понижаясь в фазе его ослабления. Дыхание Чейна — Стокса является признаком гипоксии головного мозга. Оно может возникать при недостаточности сердца, заболеваниях мозга и его оболочек, уремии. Дыхание Биота отличается от дыхания Чейна — Стокса тем, что дыхательные движения, характеризующиеся постоянной амплитудой, внезапно прекращаются так же, как и внезапно начинаются. Чаще всего дыхание Биота наблюдается при менингите, энцефалите и других заболеваниях, сопровождающихся повреждением центральной нервной системы, особенно продолговатого мозга. Дыхание Куссмауля – равномерные дыхательные циклы )шумный глубокий вдох, усиленный выдох) при нарушенном сознании. Возникает при диабетических комах, уремии, печеночной недостаточности. Дыхание Грокко – волнообразный характер с чередованием периодов слабого поверхностного и более глубокого дыхания, отмечается на ранних стадиях коматозных состояний Терминальное дыхание. Апнейстическое дыхание характеризуется судорожным непрекращающимся усилием вдохнуть, изредка прерываемым выдохом. Обычно агональное дыхание возникает при крайне тяжелых состояниях организма, сопровождающихся выраженной гипоксией головного мозга. Гаспинг-дыхание — это единичные, редкие, убывающие по силе " вздохи", которые наблюдаются при агонии, например, в заключительной стадии асфиксии. Такое дыхание называется также терминальным или агональным. Обычно " вздохи" возникают после временной остановки дыхания (претерминальной паузы). Появление их, возможно, связано с возбуждением клеток, находящихся в каудальной части продолговатого мозга после выключения функции вышерасположенных отделов мозга. |
№ 130 Дыхательная недостаточность: характеристика понятия, причины, формы, проявления, последствия. Понятие о респираторном дистресс-синдроме. Дыхательная недостаточность – патологическое состояние, при котором система внешнего дыхания не обеспечивает уровня газообмена, необходимого для оптимальной реализации функции организма и пластических процессов в нём. Проявляется развитием гипоксемии и гиперкапнии. Причины: 1. Лёгочные (интрапульмональные) причины. К ним относятся все варианты расстройств (парциальные и смешанные) газообменной функции лёгких: вентиляции, перфузии, вентиляционно-перфузионных соотношений, диффузии газов через альвеолярно-капиллярную мембрану. 2. Внелёгочные (экстрапульмональные) причины: - Расстройства механизмов нейрогенной регуляции внешнего дыхания (например, при травмах, инсультах, опухолях мозга). - Нарушения реализации эфферентных регуляторных воздействий в нервно-мышечных синапсах межрёберных мышц и диафрагмы (например, при полиомиелите, миастениях, полиневритах). - Расстройства функции дыхательной мускулатуры (например, при миалги-ях и миодистрофиях межрёберных мышц). - Нарушения дыхательных экскурсий грудной клетки (например, при травмах рёбер или позвоночника, анкилозе суставов рёбер). - Системная недостаточность кровообращения в лёгких (например, при сердечной недостаточности или анемиях). Формы дыхательной недостаточности: Гипоксемическая (паренхиматозная, типа I). Характеризуется снижением парциального напряжения кислорода в артериальной крови (гипоксемиеи). Основные причины: нарушение диффузии газов через альвеолярно-капил-лярную мембрану (наиболее частый фактор), расстройства перфузии легких, нарушение вентиляционно-перфузионных соотношений, экзогенная гипоксия (гипо- и нормобарическая). Гипоксемическая форма дыхательной недостаточности встречается при тяжёлых поражениях паренхимы лёгких - этим и определяется одно из ее названии (например, при генерализованном инфицировании их, аспирации жидкости, бронхитах и бронхиолитах, вдыхании токсичных газов, отёке лёгких, шоке). Гиперкапническая (гиповентиляционная, типа II). Характеризуется гипоксемиеи и гиперкапнией. Основные причины: альвеолярная гиповентиляция (основной фактор) и нарушение вентиляционно-перфузионных соотношений (в связи с недостаточной вентиляцией альвеол). Гиперкапническая форма лёгочной недостаточности наблюдается при бронхитах, бронхопневмониях, бронхиальной астме, опухолях бронхов. Смешанная форма. Характеризуется первичной гиперкапнией и гипоксе-мией. Основные причины: острые и хронические заболевания лёгких, ведущие к гиповентиляции обструктивного типа (например, бронхиты, бронхиальная астма, обструктивная эмфизема лёгких, бронхоэктатическая болезнь, пневмонии и абсцессы лёгких). Респираторный дистресс-синдром взрослых («влажное лёгкое») — острая форма дыхательной недостаточности преимущественно гипоксемического типа. Название синдрома отражает определённое сходство клинических, морфологических и функциональных изменений с респираторным дистресс-синдромом новорождённых. Однако основными причинами последнего (в отличие от дистресс-синдрома взрослых) являются нарушения синтеза сурфактанта и его выделения на поверхность альвеол оцитов, а также избыточная податливость грудной клетки. Причины: диффузные инфекции легких, аспирация жидкости, сепсис, состояния после пересадки сердца, легких; вдыхание токсичных газов, отек легких, шок. Патогенез: 1. воздействие патогенных факторов на ткань легких – генерализованное повреждение альвеолярно-капиллярных мембран/ повышение проницаемости стенок капилляров легких – выход в интерстиций фибрина и клеток крови/интерстициальный отек легких – фиброз легких – Гипоксемия. 2. воздействие патогенных факторов на ткань легких – прогрессирующее повреждение эпителия альвеол – недостаточность сурфактантной системы/внутрилегочное шинтирование крови/ проникновение фибрина в просвет альвеол и бронхов – спадение альвеол – гиповентиляция альвеол – Гипоксемия. Проявления: - Одышка. Для дистресс-синдрома характерно тахипноэ. - Увеличение МОД. - Уменьшение лёгочных объёмов (общей ёмкости лёгких, остаточного объёма лёгких, ЖЁЛ, функциональной остаточной ёмкости лёгких). - Гипоксемия, острый дыхательный алкалоз. - Увеличение сердечного выброса (в терминальной стадии синдрома — снижение). |
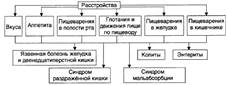
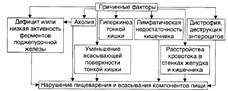
№ 131 Типовые формы патологии желудочно-кишечного тракта: виды, общая этиология. Нарушения аппетита, вкуса, пищеварения в полости рта и глотания: основные формы, причины и механизмы возникновения, последствия. Формы патологии ЖКТ тракта: Этиология: Факторы, непосредственно повреждающие органы пищеварения: химические (продукты сгорания табака, токсины, лекарства, алкоголь); физические ( грубая пища, инородные тела, радиация, холодная/горячая пища); биологические ( микробы, гельминты, токсины микробов, дефицит витаминов). Факторы, опосредованно повреждающие органы пищеварения: поражение других органов: кровообращение, почек, эндокринных желез, печени; расстройства механизмов регуляции ЖКТ – дефицит/избыток БАВ (гормонов, пептидов, простагландинов), - дефицит/избыток нейрогенных эффектов (парасимпатических, симпатических). Нарушения вкуса: Агевзия/гипогевзия –отсутствие/снижение вкусовых ощущений. Причина – функциональные расстройства и поражение структур вкусового анализатора (рецепторов, нервных стволов, нейронов коркового анализатора вкусовых ощущений). Гипергевзия – патологическое усиление вкусовых ощущений. Причины: гиперсенситизация рецепторов, поражение корковых нейронов. Парагевзия – качественное отличие вкусового ощущения от тех, которые данное вещество вызывают в норме. Дисгевзия – извращение вкусовых ощущений. Нарушения аппетита: Анорексия/гипорексия – отсутствие/ снижение аппетита. Гиперрексия/булимия – патологическое повышение аппетита. Парарексия – патологически измененный аппетит – употребление в пищу несъедобных в-в. Нарушение пищеварения в полости рта: нарушения образования и выделения слюны и пережёвывания пищи. Саливация: гипо –причины: поражение слюнных желез, сдавление протоков слюнных желез, гипогидратация организма. Последствия: недостаточное смачивание и набухание пищевого комка; затруднения пережевывания и глотания пищи, частое развитие стоматитов, кариеса. Гипер – причины: активация нейрогенных парасимпатических влияний на слюнные железы, стоматиты, интоксикация токсинами. Последствия: снижается пептическая активность желудочного сока из-за разведения слюной; ускорение эвакуации желудочного содержимого в 12-п. кишку. Нарушение пережевывания пищи: причины: заб. полости рта. Последствия: механическое повреждение слизистой оболочки желудка, нарушение жел. секреции. Нарушение глотания: Дисфагии — состояния, характеризующиеся затруднениями проглатывания твёрдой пищи и воды, а также попаданием пищи или жидкости в носоглотку, гортань и верхние дыхательные пути. Афагия — состояние, характеризующееся невозможностью проглатывания твёрдой пищи и жидкости. Причины: сильная боль в полости рта (в результате воспалительных процессов, изъязвлений слизистой оболочки), поражение нейронов центра глотания и его проводящих путей, патологические процессы в глотке и пищеводе. Последствия: Нарушения поступления пищи в желудок и расстройства пищеварения и питания; аспирация пищи с развитием бронхоспазма, бронхита, аспирационной пневмонии, абсцесса лёгкого; асфиксия. Дисфункция пищевода: - верхний пищеводный сфинктер и тело пищевода. Последствия: Ахалазия — состояние, проявляющееся длительным спазмом ГМК стенки тела пищевода, его нижнего сфинктера, утратой перистальтики и недостаточным расслаблением сфинктера. Диффузный спазм пищевода. Характеризуется сокращением ГМК всех отделов стенки пищевода при сохранении нормального тонуса (в отличие от ахалазии) нижнего пищеводного сфинктера. - нижняя часть пищевода и нижний сфинктер. Последствия: ахалазия кардия – пищеводная дисфагия, гастроэзофагальный рефлюкс – отрыжка, срыгивание, изжога. |
|
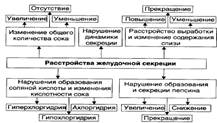
№ 132 Нарушения пищеварения в желудке. Типовые расстройства секреторной, моторной, всасывательной и барьерной функций желудка: причины, последствия. Понятие о демпинг-синдроме. Расстройства секреторной функции: Гиперсекреция- увеличение количества желудочного сока, повышение кислотности. Гипосекреция – уменьшение объема желудочного сока, снижение кислотности. Ахилия – практически полное отсутствие желуд. секреции. Нарушение моторики: нарушение тонуса ГМК мышечной оболочки желудка, перистальтики желудка, эвакуации содержимого желудка. Причины: нарушение нервной регуляции двигательной функции желудка, расстройства гуморальной регуляции, патологические процессы. Последствия: синдром раннего насыщения, изжога, тошнота, рвота. Нарушения всасывания: В норме в желудке всасываются вода, алкоголь, электролиты. При случайном или осознанном приёме могут всасываться токсичные агенты. При деструктивных изменениях стенки желудка (в том числе при нарушениях барьерной функции) возможно попадание во внутреннюю среду организма белка, что чревато развитием иммунопатологических процессов: аллергических реакций и состояний иммунной аутоагрессии. Нарушения барьерной функции: Слизисто-бикарбонатный барьер защищает слизистую оболочку от действия кислоты, пепсина и других потенциальных повреждающих агентов. Разрушение барьера: При неблагоприятных условиях барьер разрушается в течение нескольких минут, происходят гибель клеток эпителия, отёк и кровоизлияния в собственном слое слизистой оболочки. HP – грам- бактерия, поражает поверхностный эпителий желудка. Снижение кислотности – размножение микробов. Демпинг-синдром - патологическое состояние, развивающееся в результате быстрой эвакуации желудочного содержимого в тонкую кишку. Развивается, как правило, после удаления части желудка. Патогенез: |
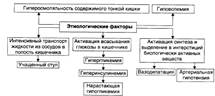
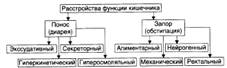
№ 133 Нарушения пищеварения в кишечнике. Типовые расстройства переваривающей, моторной, всасывательной и барьерной функций кишечника: их причины, механизмы и последствия. Нарушение переваривающей функции: К основным причинам расстройств переваривающей функции относятся нарушения экзокринной функции поджелудочной железы, выделения жёлчи в тонкую кишку и секреции в просвет тонкой кишки слизи и бикарбоната собственными (бруннеровыми) железами стенки двенадцатиперстной кишки и слизи многочисленными бокаловидными клетками ворсинок и крипт кишечника. 1. Нарушения экзокринной функции поджелудочной железы: приводят к панкреатической ахилии. Причины. - Уменьшение массы поджелудочной железы (например, при некрозе, резекции её части, поражении опухолью, склерозе). - Нарушение оттока секрета железы по её протокам в двенадцатиперстную кишку в результате обтурации протоков (камнем, опухолью и др. ) или сдавления протоков (например, новообразованием или рубцом). - Дискинезия протоков железы (вследствие снижения тонуса или, напротив, спазма ГМК протоков). - Нарушение деятельности железы в результате нервных и гуморальных регуляторных расстройств. 2. Расстройства выделения жёлчи в тонкую кишку. 3. Нарушения секреции бокаловидными клетками и бруннеровыми железами. Основные причины: атрофия или гипотрофия слизистой оболочки кишечника, резекция части тонкой кишки, язвенно-эрозивные изменения в слизистой оболочке кишечника. Нарушения переваривающей функции кишечника приводят к расстройствам полостного и пристеночного (мембранного) пищеварения (в том числе к развитию синдрома мальабсорбции). Расстройства всасывательной функции кишечника: Основные причины расстройств всасывательной функции кишечника. • Недостаточное полостное и мембранное пищеварение. • Ускорение эвакуации кишечного содержимого (например, при поносах). • Атрофия ворсинок слизистой оболочки кишечника. • Избыточное содержание экссудата на поверхности слизистой оболочки. • Резекция тонкой кишки • Расстройства крово- и лимфообращения в стенке кишечника. Нарушение моторной функции кишечника: Нарушения барьерно-защитной функции кишечника: Стенка кишечника является эффективным механическим, физико-химическим и иммунологическим барьером для кишечной флоры и токсичных веществ, образующихся при переваривании пищи и выделяемых микроорганизмами. Нарушения барьерной функции кишечника могут привести к инфицированию организма, развитию токсинемии или токсикоинфекции, расстройствам процесса пищеварения и жизнедеятельности организма в целом. | № 134 Язвенная болезнь желудка и 12-перстной кишки: этиология, патогенез, проявления, последствия. Морфологическое проявление - развитие нарушения целостности стенки желудка и 12-перстной кишки и воспалительные изменения. Основные клинические признаки: боль, рвота, кровотечения. Причины язвенной болезни: 1. Механическая теория - механическое повреждение слизистой желудка (грубая, непережеванная, недоброкачественная пища). 2. Воспалительная теория - хроническое воспаление в стенке желудка - нарушение трофики - язва (гастрит гиперацидный - язва). 3. Пептическая теория - повышение кислотности и увеличение объема желудочного сока. 4. Сосудистая теория Вирхова - нарушение кровоснабжения участка стенки желудка - атрофические изменения - самопереваривание этого участка. 5. Эндокринная теория - изменения в гормональном статусе (при стрессовых ситуациях адреналин и глюкокортикоиды - сужение сосудов желудка и нарушение трофики). Современные представления: 1. Усиление кислотно-пептических свойств желудочного сока. 2. Нарушение регенерации слизистой желудка 3. Кортико-висцеральная теория Быкова. Факторы этиопатогенеза: 1. Алиментарный фактор (грубая пища; кофе - усиливает секрецию, молоко и мясо наоборот связывают соляную кислоту (антацидное действие). 2. Вредные привычки - курение, никотин, способствуют выработке соляной кислоты и ингибируют секрецию бикарбонатов, уменьшают слизеобразование. Алкоголь: высокие концентрации - тормозят желудочную секрецию, низкие концентрации – стимулируют желудочную секрецию и угнетают регенерацию желудочной стенки. 3. Лекарственные препараты: Аспирин, индометацин, глюкокортикоиды - ульцерогенное действие, за счет ингибирования синтеза простагландинов, гиперплазии клеток, вырабатывающих гастран.. 4. Нервно-психические факторы. 5. Наследственно-конституциональные факторы. 6. Микробный фактор: хеликобактер-пилорис - микроорганизм в желудке и 12-перстной кишке приводит к хроническому воспалению, ведущему к язве. Лекарственные средства, подавляющие рост Helicobacter pylori являются противоязвенными средствами. В 82-85% случаев язвенной болезни этиологическую роль играет Helicobacter pylori (приспособлен к существованию в среде желудка). Проявления: Язва желудка: боль в эпигастрии, диспептические явления(отрыжка, изжога, тошнота), вегетативные проявления (снижение работоспособности, слабость, тахикардия). Язва 12-перстной кишки: боль, рвота, диспепсия, сезонность заболевания. | |
|
| |||
|
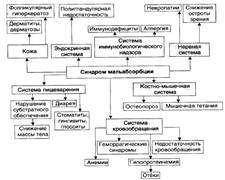
№ 135 Синдром мальабсорбции: основные причины, патогенез, проявления, последствия для организма. Синдром мальабсорбции (нарушенного всасывания) — комплекс расстройств, развивающихся в результате нарушений процессов переваривания пищи и всасывания её компонентов. Причины: Проявления: | № 136 Нарушения внешнесекреторной функции поджелудочной железы: причины, проявления и последствия. В результате внешнесекреторной функции поджелудочная железа вырабатывает и выделяет в просвет двенадцатиперстной кишки активного панкреатического сока. В нем кроме жидкой части секрета содержатся слизистые вещества и большое количество ферментов. Ферменты в основном выделяются в неактивной форме. Активизируются они в двенадцатиперстной кишке с помощью энтерокиназы, желчи и принимают участие в расщеплении различных ингредиентов пищи: белков жиров и углеводов. Поджелудочная железа - орган, находящийся в центре процессов расщепления и обработки принимаемой пищи на основные компоненты, которые далее всасываются слизистой кишечника, поступают в кровь, принимая участие в межклеточном обмене (метаболизме). Нарушения экзокринной функции поджелудочной железы приводят к панкреатической ахилии. Причины: 1. Уменьшение массы поджелудочной железы (например, при некрозе, резекции её части, поражении опухолью, склерозе). 2. Нарушение оттока секрета железы по её протокам в двенадцатиперстную кишку в результате обтурации протоков (камнем, опухолью) или сдавления протоков (например, новообразованием или рубцом). 3. Дискинезия протоков железы (вследствие снижения тонуса или, напротив, спазма ГМК протоков). 4. Нарушение деятельности железы в результате нервных и гуморальных регуляторных расстройств. Проявления: Недостаточность желчевыделения или уменьшение секреции панкреатического сока приводят в основном к нарушениям полостного пищеварения в тонкой кишке. Расстройства полостного пищеварения в свою очередь могут явиться причиной нарушения мембранного (пристеночного) пищеварения. Последствия: При недостаточной секреции панкреатического сока возникают различные нарушения пищеварительной системы. Диспепсические расстройства являются следствием нарушения переваривания белков, жиров, углеводов, характеризуются снижением аппетита, повышенным слюноотделением, тошнотой, рвотой. Развиваются поносы. |
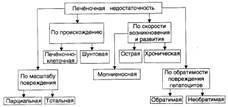
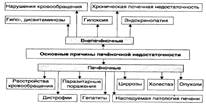
№ 137 Печёночная недостаточность: виды, причины возникновения, общий патогенез, проявления и последствия.
Стойкое снижение или полное выпадение одной, нескольких или всех функций печени, что приводит к нарушению жизнедеятельности организма. Виды:
Причины:
Патогенез: Модификация и/или деструкция плазмолеммы, других мембран и цитоскелета гепатоцитов, развитие иммунопатологических, воспалительных, свобобнораикальных процессов, активация гидролаз приводят к массированному разрушению клеток печени, выходу в интерстиций их содержимого, включая многочисленные гидролитические ферменты. Названные факторы дополнительно потенцируют воспалительные, иммунопатологические и свободнорадикальные реакции. Это, в свою очередь, делает процесс поражения печени тотальным и нарастающим по степени. Проявления: 1. Расстройства обмена веществ: - белки: нарушение синтеза гепатоцитами альбуминов проявляется гипоальбуми-немией и диспротеинемией. Гипоальбуминемия способствует развитию отёков и формированию асцита; торможение синтеза белков системы гемостаза приводит к гипокоагуляции белков крови, развитию геморрагического синдрома; дезаминирование аминокислот – увеличение содержания в крови аминокислот. - липиды: липидная дистрофия печени – из-за нарушения синтеза ЛПНП, ЛПОНП, ЛПВП; повышение в плазме уровня холестерина. - углеводы: снижение гликогенолиза, нарушение образования глюкозы. 2. нарушение функции печени: - дезинтоксикационная – снижение детоксикации эндогенных токсинов, экзо –ядовитых в-в, - антимикробная функция - желчеобразование, желчевыделение. | |
|
| |||
| № 138 Печёночная кома: виды, этиология, патогенез. Финалом прогрессирующей печёночной недостаточности является кома. Она характеризуется потерей сознания, подавлением или значительным снижением выраженности рефлексов и расстройствами жизнедеятельности организма (включая нарушения дыхания и кровообращения), чреватыми смертью. Причины: 1. Шунтовая кома («обходная»). Причина шунтовой комы: интоксикация организма продуктами метаболизма, а также экзогенными веществами, в норме обезвреживающимися гепатоцитами. Это является результатом попадания их в общий кровоток, минуя печень, по портокавальным анастомозам. Последние развиваются в связи с портальной гипертензией. 2. Паренхиматозная кома. Причина печёночно-клеточной (паренхиматозной) комы: интоксикация организма в связи с повреждением и гибелью значительной массы печени (например, при её травме, некрозе, удалении). В результате этого нарушаются все функции печени. Наибольшее патогенное значение при этом имеет утрата дезинтоксикационной функции. Патогенез: • Гипогликемия. Является результатом нарушения гликогенеза и гликоге-нолиза. • Ацидоз (метаболический, на финальных стадиях дополнительно развивается респираторный и выделительный ацидоз). • Дисбаланс ионов в клетках, интерстициальной жидкости и в крови (в крови нарастает [К+], в клетках — [Na+], [Ca2+], [Н+]). • Интоксикация организма — эндотоксинемия (особенно продуктами белкового и липидного метаболизма, а также непрямым билирубином, что обусловлено нарушением его трансформации и конъюгации с глюкуроновой кислотой). • Нарушения центральной, органотканевой и микрогемоциркуляции как следствие сердеяной недостаточности, нарушения тонуса артериол, развтите феномена сладжа. • Полиорганная недостаточность – нарушение функции сердца, дыхательного и кардиовазомоторного центров. Приводит к смешанной гипоксии, прекращению сердечной деятельности, дыхания, смерть. |
№ 139 Гемолитическая желтуха: виды, причины, основные признаки, последствия.
Синдром желтухи - синдром, характеризующийся желтой окраской кожи, слизистых оболочек, склер в результате отложения в них желчных пигментов при нарушении желчеобразования или желчевыделения. Гемолитическая желтуха - тяжелое заболевание, характеризующееся усиленным распадом эритроцитов, отеками, анемией, появлением желтушной окраски кожи и слизистых оболочек. Чаще встречаются как форма гемолитической болезни новорожденных, может быть признаком острого или хронического отравления веществами, разрушающими эритроциты. Причины: внутро-, внесосудистый гемолиз эритроцитов; гемолиз эритроцитов и их предшественников в костном мозге, синтез неконъюгированного билирубина из негемоглобинового гемма в печени; образование избытка Этиология и патогенез. Надпеченочная желтуха является, врожденным или приобретенным самостоятельным заболеванием (микросфероцитарная наследственная анемия, гемоглобинопатия, первичная шунтовая гипербилирубинемия, эритробластоз новорожденных, острая посттрансфузионная анемия и др. ) или симптомом ряда заболеваний (крупозная пневмония, подострый септический эндокардит, злокачественные опухоли, некоторые поражения печени), а также следствием токсических и лекарственных повреждений (мышьяк, сероводород, фосфор). Патогенез большой группы гемолитических анемий связан с биохимическим ферментным дефектом эритроцитов или аутоиммунными нарушениями. Различают идиопатическую и симптоматическую формы аутоиммунных гемолитических желтух, последние наблюдаются при хроническом лимфолейкозе, лимфосаркоме, системных заболеваниях соединительной ткани, некоторых вирусных инфекциях. Проявления: 1. признаки гемолиза эритроцитов: анемия, гемическая гипоксия, гемоглобинурия, повышение в крови уровня неконъюгированного билирубина, увеличение уровня стеркобилина к крови, моче, кале. Лечение различное в зависимости от формы анемии: при корпускулярных формах, обусловленных биохимическим дефектом в эритроцитах, показана спленэктомия. При аутоиммунных формах наиболее благоприятный эффект оказывают глюкокортикоидные гормоны. Прогноз зависит от формы гемолитической анемии: весьма серьезный, особенно при остром течении идиопатической аутоиммунной анемии, гемоглобинопатиях, благоприятный - при первичной шунтовой гипербилирубинемии. |
№ 140 Печёночная (паренхиматозная) желтуха: виды, причины, стадии, механизмы развития, основные признаки и последствия. Понятие об энзимопатических желтухах. Различают инфекционные и неинфекционные причины возникновения печёночных желтух. • Инфекционные причины. К ним относят вирусы, бактерии, плазмодии. • Неинфекционные причины печёночных желтух: органические и неорганические гепатотоксические вещества (например, четырёххлористый углерод, этанол, парацетамол и др. ), гепатотропные AT, цитотоксические лимфоциты и макрофаги, новообразования. Характер и выраженность нарушений функций печени зависят от степени альтерации и массы повреждённых гепатоцитов. В значительной части случаев повреждение, начинаясь с изменения структуры клеточных мембран и/или подавления активности ферментов, нарастает и может завершиться деструкцией печёночных клеток. В любом случае при повреждении паренхимы печени происходят расстройства желчеобразования и желчевыведения. Стадии желтухи. Первая стадия (преджелтушная): - Повреждение и снижение активности ферментов, разрушающих уроби-линоген. Проявления: уробилиногенемия и уробилиногенурия. - Альтерация мембран гепатоцитов, повышение их проницаемости и выход в интерстиций и кровь компонентов цитоплазмы. Проявления: фер-ментемия (в крови повышается активность трансаминаз АЛТ и ACT, a также других ферментов, характерных для печени) и гиперкалиемия (вызвана повреждением большого числа гепатоцитов). - Снижение активности глюкуронилтрансферазы. Проявления: уменьшение образования прямого билирубина и как следствие — содержания стеркобилиногена в крови, моче и экскрементах. Вторая стадия (желтушная): Для желтушной стадии характерно дальнейшее усугубление альтерации гепатоцитов и их ферментов. Это приводит к нарушению работы «би-лирубинового конвейера» (цитоплазматический белок гепатоцитов — лигандин и глюкуронилтрансфераза). Лигандин способствует транспорту жёлчных пигментов из региона гепатоцита, обращенного к кровеносному капилляру, в регион, прилежащий к жёлчному капилляру. Расстройство этого механизма в совокупности с повреждением мембран клеток обусловливает нарушение однонаправленного транспорта билирубина. Проявления: выход прямого билирубина в кровь и развитие билирубине-мии, фильтрация прямого билирубина почками и его экскреция с мочой, попадание компонентов жёлчи в кровь и развитие холемии. Третья стадия печёночной желтухи: - Прогрессирующее снижение активности глюкуронилтрансферазы гепатоцитов. Это приводит к нарушению трансмембранного переноса конъюгированного билирубина в гепатоциты и торможению процесса глюкуронизации билирубина. Проявления: нарастание уровня непрямого билирубина в крови, уменьшение содержания в крови прямого билирубина (как результат подавления реакции глюкуронизации), снижение (в связи с этим) концентрации стеркобилиногена в крови, моче и экскрементах, уменьшение содержания уробилиногена (вплоть до исчезновения) в крови и как следствие — в моче. Последнее является результатом малого поступления прямого билирубина в желчевыводящие пути и кишечник. - Нарастающее усугубление повреждения структур и ферментов гепатоцитов. Проявления: нарастание холемии, сохранение ферментемии и гиперкалиемии, прогрессирование печёночной недостаточности, чреватой развитием комы. Различают энзимопатические желтухи наследуемые (первичные) и приобретённые (вторичные). • Первичные энзимопатии. Развиваются при генных дефектах ферментов и некоторых белков, обеспечивающих метаболизм пигментного обмена в гепатоцитах. Синдром Жильбера (семейная негемолитическая желтуха), синдром Дабина—Джонсона, синдром Криглера—Найяра и синдром Ротора. • Приобретённые (вторичные) нарушения свойств ферментов, участвующих в метаболизме жёлчных пигментов и синтезе компонентов мембран гепатоцитов. Развиваются вследствие: - интоксикации организма, особенно гепатотропными ядами (например, этанолом или четырёххлористым углеродом), некоторыми ЛС (например, парацетамолом, левомицетином), веществами для холецистографии; - инфекционных поражений печени (например, вирусами, бактериями, их эндо- и экзотоксинами), - повреждений гепатоцитов AT, цитотоксическими лимфоцитами и макрофагами. | |
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|