
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Диагностика
Диагностика ДВС-синдрома включает в себя три этапа: – оценка клинической ситуации; – анализ клинических данных; – лабораторные исследования.
Лабораторные показатели в динамике ДВС-синдрома:
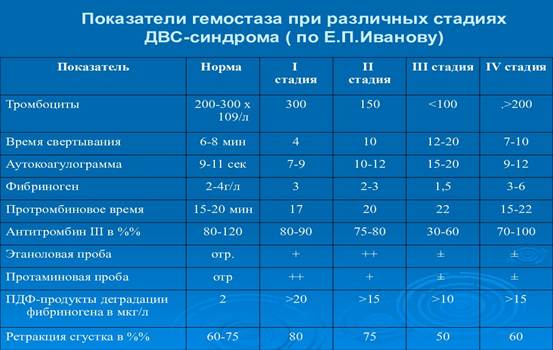
Лабораторная диагностика обычно делится на экспресс-диагностику, позволяющую получить необходимую исходную информацию о состоянии гемостаза в течение 20–30 мин и рабочую программу для углубленного изучения гемостаза.
Экспресс-диагностика ДВС-синдрома включает:
– подсчет количества тромбоцитов (если количество тромбоцитов нормальное, то наличие острой или подострой формы ДВС-синдрома маловероятно);
– время свертывания цельной венозной крови по Ли-Уайту выявляет дефицит всех плазменных факторов, кроме VII и XIII;
– определение АЧТВ или АПТВ позволяет установить дефицит всех плазменных факторов, кроме VII и XIII;
–ТВ удлиняется в зависимости от фазы ДВС-синдрома и концентрации фибриногена;
– определение уровня фибриногена (снижение концентрации фибриногена менее 1, 5 г/л свидетельствует о гипофибриногенемии; ниже 0, 5 г/л — об афибриногенемии).
Рабочая программа включает обнаружение РФМК, ПДФ и Д-димеров. Для ранней диагностики ДВС-синдрома характерно наличие в плазме крови ПДФ и Д-димеров. Ключевыми реакциями, характеризующими ДВС-синдром, являются тромбинемия и плазминемия. Выявить тромбинемию можно косвенно на основании обнаружения РФМК и ПДФ. Повышенное содержание Д-димеров является подтверждением тромбинемии, так как Д-димеры являются продуктом деградации только фибрина. Плазминемию достаточно точно можно подтвердить с помощью ПВ и ПИ, которые позволяют определить недостаточность факторов II, V, VII и X и снижение фибриногена.
Дополнительные тесты позволяют уточнить концентрацию АТ III, протеина С, свободного протеина S, плазминогена, наличие свободного гемоглобина в плазме и моче.
Для первой стадии ДВС-синдрома свойственны гиперкоагуляция и гиперагрегация, уменьшается время свертывания крови, АЧТВ, уровень фибриногена повышается или может быть в норме, активируется фибринолиз, этаноловая проба положительна, также может быть положительной протаминсульфатная проба. Ранним признаком является снижение АТ III и протеина С. Количество тромбоцитов остается в пределах нормы или умеренно снижено. Очень важным для ранней диагностики является обнаружение в плазме крови ПДФ и Д-димеров. ПДФ образуются в результате активации системы фибринолиза, которая активируется в ответ на внутрисосудистое фибринообразование, и обладают антитромбопластиновым, антитромбиновым и антиполимеразным действием.
Параллельное определение Д-димеров позволяет выяснить отношение между лизисом фибриногена и фибрина. Д-димеры образуются при расщеплении волокон фибрина. Если концентрация Д-димеров меньше 0, 5 мкг/мл, то можно с вероятностью до 98 % исключить тромбоз глубоких вен, тромбоэмболию легочной артерии.
Наибольшие сдвиги в системе гемостаза отмечаются во 2-й и 3-й стадиях ДВС-синдрома. Во 2-й стадии показатели гемостазиограммы носят разнонаправленный характер; одни тесты свидетельствуют о нарастании гиперкоагуляции, другие показатели наоборот — о снижении активности факторов свертывания и гипокоагуляции. Время свертывания крови и АЧТВ в этой стадии могут оставаться уменьшенными или быть в пределах нормы. ПИ снижается до 50 % и ниже, уровень фибриногена снижается до 0, 9–1, 1 г/л и ниже. ТВ увеличено, что обусловлено как гипофибриногенемией, так и антитромбиновым и антиполимеразным действием некоторых ПДФ.
В плазме повышено содержание ПДФ, концентрация которых превышает 10 мкг/мл и может доходить до 40–120 мкг/мл, что связано с вторичной активацией фибринолитической системы и появлением в крови плазмина.
Количество тромбоцитов падает до (100–50)109 /л, изменяется их качество. Отмечается гипоагрегация тромбоцитов под влиянием ПДФ, коллагена, адреналина. Клинически ДВС-синдром проявляется тогда, когда количество фибриногена становится менее 1 г/л, уровень ПИ менее 45 %, а количество тромбоцитов ниже 90 · 109 /л.
Наступает 3-я стадия ДВСсиндрома. Для нее характерно истощение всех звеньев гемостаза: значительное снижение фибриногена до 0, 5 г/л и ниже, снижение ПИ менее 40 %, нарастает уровень ПДФ, концентрация плазминогена снижена, ТВ резко увеличено, время свертывания крови не определяется или резко увеличено, выраженная тромбоцитопения и тромбоцитопатия, тромбоциты утрачивают способность к агрегации. Клинически эта стадия ДВСсиндрома проявляется тяжелым геморрагическим синдромом.
Если применяемая терапия оказывается успешной, ДВС-синдром купируется и переходит в 4-ю стадию, клиническая картина которой включает симптомы последствий внутрисосудистого свертывания крови: тромбозов, тромбоэмболии, геморрагии и дистрофических изменений в органах и тканях. Показатели коагулограммы постепенно нормализуются. В этой стадии отмечается также разнонаправленность показателей гемостазиограммы, которая зависит от исхода болезни.
Терапия
Так как ДВС-синдром у новорожденных возникает как следствие заболевания, терапия нарушения гемостаза предусматривает:
1) лечение основного заболевания (оксигенотерапия, антибактериальная терапия, инфузионная терапия и др. );
2) восстановление микроциркуляции паренхиматозных органов (кардиотоническая терапия, восполнение ОЦК, восстановление диуреза и др. );
3) купирование клинических проявлений геморрагического синдрома.
Свежезамороженная плазма. Основным препаратом для заместительной терапии является донорская свежезамороженная плазма (СЗП), которая физиологическим путем корригирует активность как антикоагулянтов, так и прокоагулянтов, стабилизирует состояние системы фибринолиза. Рекомендуемая доза СЗП (1 доза составляет 230–250 мл) в первой стадии составляет 10 мл/кг массы тела в сутки и 15 мл/кг — во второй стадии. При продолжающихся геморрагиях (3-я стадия) объем СЗП достигает 10–15 мл/кг каждые 8–12 часов (лабораторные показатели, подтверждающие необходимость переливания СЗП: международное нормализованное отношение (МНО) > 2, 0; ПТВ > 1, 5; ПТИ < 0, 35).
Гемотрансфузия. Вопрос об использовании трансфузии эритроцитов встает при острой кровопотере свыше 10 % ОЦК и/или уровне гемоглобина в крови менее 100 г/л (со 2 суток жизни) с симптомами анемии, высокой кислородозависимости, декомпенсированным метаболическим ацидозом.
При отсутствии одышки и наличии стабильной гемодинамики, стабильных показателей газового состава крови целесообразно воздержаться от проведения заместительной терапии эритроцитарной массой. Напротив, при ярко выраженной клинике анемии и/или необходимости поддержания на адекватном уровне кислородотранспортной функции крови решение о гемотрансфузии даже при уровне гемоглобина крови у новорожденного свыше 100 г/л может быть принято коллегиально. В каждом случае решение о проведении гемотрансфузии должно быть тщательно взвешено. При наличии показаний к гемотрансфузии желательно использовать отмытые эритроциты или ЭМОЛТ (эритроцитарная масса, обедненная лейкоцитами и тромбоцитами).
Формула расчета необходимого объема эритроцитарной массы в целях заместительной терапии следующая (по гемоглобину): (Hb желаемый – Hb больного) · ОЦК VEr массы = 200 ОЦК у доношенных детей, кг: ОЦК = 80 · масса ребенка. ОЦК у недоношенных детей, кг: ОЦК = 90 · масса ребенка. Hb желаемый — не более 140 г/л в первые и 120 г/л во вторые сутки жизни для разовой гемотрансфузии при отсутствии открытого кровотечения. Трансфузия проводится в течение 2–4 часов со скоростью 3–4 капли/мин.
Переливание криопреципитата. Криопреципитат целесообразно применять в гипокоагуляционной стадии ДВС-синдрома на фоне развившейся гипо- или афибриногенемии. При системном воспалительном ответе со снижением фибриногена менее 1, 5 г/л криопреципитат недоношенным детям вводят 0, 5–1, 0 дозы, доношенным — 1, 5–2, 0 дозы (1 доза — 20–30 мл). Препарат содержит фактор VIII, фактор Виллебранда, антигемофильный глобулин А, фибриноген, фибринстабилизирующий фактор XIII и фибронектин. Криопреципитат производится в двух лекарственных формах: замороженный и высушенный лиофильным способом (сухой). Для получения максимального эффекта при использовании криопреципитата важно помнить, что размораживание препарата производят при температуре +35… +37 °С не более 7 минут. Введение осуществляют внутривенно капельно.
Ингибиторы протеиназ. Лекарственные препараты контрикал, гордокс, овомин относятся к группе поливалентных ингибиторов протеиназ плазмы. Активное вещество данных препаратов — апротинин — оказывает антипротеолитическое, антифибринолитическое и гемостатическое действие. В частности, он ингибирует важнейшие протеиназы (трипсин, химотрипсин, кининогеназы, калликреин и плазмин). Эти препараты используются для коррекции гиперфибринолиза в гипокоагуляционной стадии ДВС-синдрома в сочетании с трансфузией СЗП. Контрикал вводится внутривенно медленно или капельно в дозе 1000 ЕД/кг в сутки во второй стадии и от 1000 до 2000 ЕД/кг в сутки — в третьей. Трасилол вводится внутривенно медленно в дозе 5000–6000 ЕД/кг в сутки во второй стадии и до 7000 ЕД/кг в сутки в третьей.
Отечественный препарат овомин вводится внутривенно медленно или капельно в дозе 1000 ЕД/кг в сутки во второй стадии и от 1000 до 1500 ЕД/кг в сутки в третьей.
При наличии геморрагического синдрома во 2-й и 3-й стадиях, кроме вышеперечисленных препаратов, больные нуждаются в применении ангиопротекторов — троксевазина (10–15 мг/кг/сут) и дицинона (15– 20 мг/кг/сут).
Показано введение витамина К1 (1–10 мг однократно внутривенно, если он не вводился после родов) либо витамина К3 (викасол) — 1–2 мг/кг внутримышечно.
Список литературы:
1. Баркаган, З. С. Руководство по гематологии / З. С. Баркаган; под ред. А. И. Воробьева. М. : Ньюдиамед, 2005. 243 с.
2. Воробьева, Н. А. ДВС-синдром — что нового в старой проблеме? / Н. А. Воробьева. Архангельск, 2006. 180 с.
3. Гильманов, А. Ж. Диссеминированное внутрисосудистое свертывание крови: лекция / А. Ж. Гильманов, М. М. Фазлыев // Клин. лаб. диагностика. 2004. № 4. С. 25–32.
4. Дмитриев, В. В. Диагностика и терапия нарушений гемостаза у детей: метод. рек. / В. В. Дмитриев, Г. А. Шишко, Н. С. Богданович. Минск: НИИ ОМД, 2000. 60 с.
5. Елиневская, Г. Ф. Заболевания у новорожденных детей / Г. Ф. Елиневская, Б. Л. Елиневский. Минск: Беларусь, 2004. 203 с.
6. Зубовская, Е. Т. Система гемостаза. Теоретические основы и методы исследования / Е. Т. Зубовская, С. Г. Светлицкая. Минск: БГУФК, 2009. 289 с.
7. Илюкевич, Г. В. ДВС-синдром. Клиника, диагностика, интенсивная терапия / Г. В. Илюкевич, О. И. Светлицкая. Минск: БелМАПО, 2009. 20 с.
8. Озолиня, Л. А. Синдром диссеминированного внутрисосудистого свертывания крови в акушерстве и гинекологии / Л. А. Озолиня. М. : РГМУ, 2002. 32 с.
9. Неонатология / А. К. Ткаченко [и др. ]. Минск: Выш. шк., 2009. С. 139–166.
10. Шабалов, Н. П. Неонатология / Н. П. Шабалов. М. : МЕДпресс-информ, 2004. Т. 2. С. 162–237.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|