
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
для подготовки к экзамену 10 страница
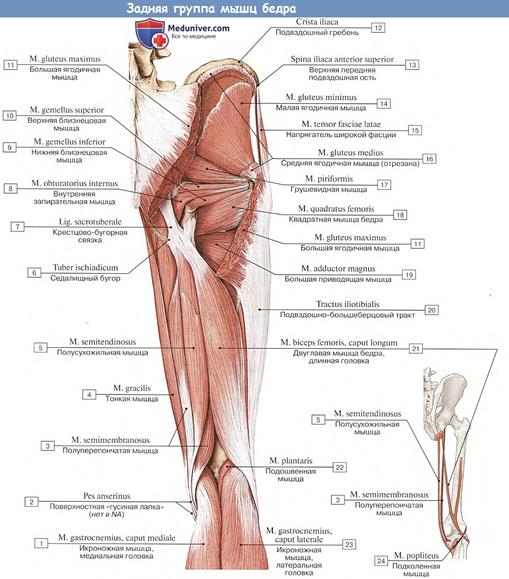
Задняя группа мышц бедра. Эти мышцы имеют общее начало — седалищный бугор.
Двуглавая мышца бедра, m. biceps femoris, имеет две головки: короткую, которая начинается от латеральной губы шероховатой линии, и длинную, которая начинается от седалищного бугра. Общее сухожилие мышцы прикрепляется к головке малоберцовой кости. Функция: разгибает бедро, сгибает голень в коленном суставе.
Полусухожильная мышца, m. semitendinosus, начинается от седалищного бугра; прикрепляется с медиальной стороны бугристости большеберцовой кости. Функция: разгибает бецро, сгибает голень.
Полуперепончатая мышца, m. semimembranosus, начинается от седалищного бугра широким сухожилием; мышечное брюшко вновь переходит в сухожилие, которое делится на три пучка, образуя глубокую «гусиную лапку», прикрепляясь к большеберцовой кости и к капсуле коленного сустава. Функция: разгибает бедро, сгибает и поворачивает голень внутрь.
Классификация мышц голени основана на их расположении.
1. Передняя группа мышц голени (разгибатели): передняя большеберцовая мышца, длинный разгибатель пальцев, длинный разгибатель большого пальца стопы.
2. Латеральная группа: длинная и короткая малоберцовые мышцы.
3. Задняя группа мышц голени (сгибатели):
а) поверхностный слой — трехглавая мышца голени, подошвенная мышца;
б) глубокий слой — подколенная мышца, длинный сгибатель пальцев, длинный сгибатель большого пальца стопы; задняя большеберцовая мышца.
Передняя группа мышц голени. Мышцы этой группы расположены кпереди от межкостной мембраны. Передняя большеберцовая мышца, m. tibialis anterior, начинается от большеберцовой кости и межкостной мембраны голени; ее сухожилие прикрепляется с подошвенной поверхности к медиальной клиновидной и основанию I плюсневой костей. Функция: разгибает стопу, поднимает ее медиальный край (супинирует), приводит стопу, участвует в образовании стремени стопы (см. далее), которое затягивает поперечные своды.
Длинный разгибатель пальцев, m. extensor digitorum longus, начинается от латерального мыщелка большеберцовой и головки малоберцовой костей, от межкостной мембраны голени. Сухожилия прикрепляются к дистальным фалангам II—V пальцев. Функция: разгибает четыре последних пальца, разгибает (поднимает) стопу в голеностопном суставе.
Длинный разгибатель большого пальца стопы, m. extensor hallucis longus, расположен между двумя предыдущими; начинается от двух нижних третей медиальной поверхности малоберцовой кости, а также от межкостной мембраны голени. Его сухожилие прикрепляется к основанию дистальной фаланги. Функция: участвует в разгибании стопы; разгибает большой палец стопы.
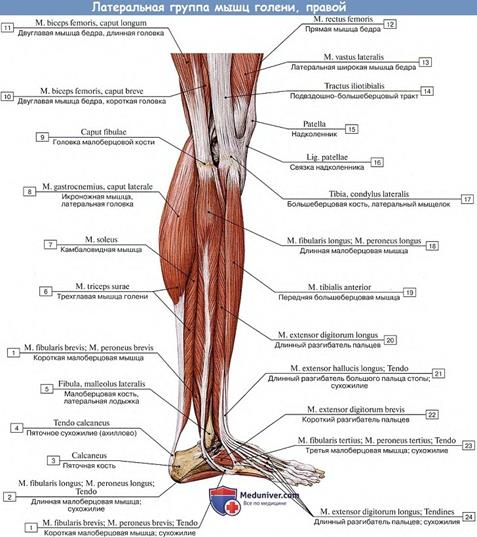
Латеральная группа мышц голени. Длинная малоберцовая мышца, m. peroneus longus, двуперистая, начинается от головки и двух верхних третей малоберцовой кости. Длинное сухожилие мышцы огибает сзади латеральную лодыжку, ложится на подошву и прикрепляется к I —II плюсневым костям и к медиальной клиновидной кости. Вместе с передней большеберцовой мышцей образует стремя стопы. Функция: сгибает стопу в голеностопном суставе, вращает внутрь (пронирует) и отводит стопу, укрепляет поперечные своды стопы.
Короткая малоберцовая мышца, m. peroneus brevis, лежит на малоберцовой кости, начинается от ее нижней половины. Сухожилие огибает латеральную лодыжку и прикрепляется к бугристости V плюсневой кости. Функция: сгибает стопу, поднимает ее латеральный край и отводит стопу.
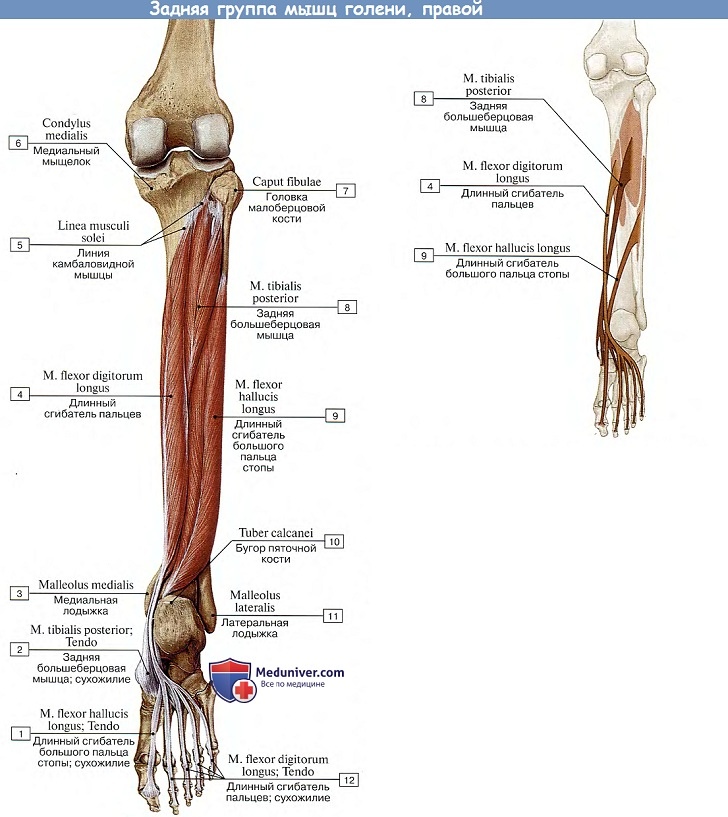
Задняя группа мышц голени. Поверхностный слой. Трехглавая мышца голени, m. triceps surae, состоит из икроножной и камбаловидной мышц.
Икроножная мышца, m. gastrocnemius, имеет две головки: медиальную и латеральную, начинающиеся от соответствующих надмыщелков бедренной кости; обе головки соединяются на середине голени и переходят в сухожилие, которое сливается с сухожилием камбаловидной мышцы. При этом образуется пяточное (Ахиллово) сухожилие, прикрепляющееся к пяточному бугру.
Камбаловидная мышца, m. soleus, почти вся покрыта икроножной мышцей. Начинается от верхней трети малоберцовой и большеберцовой костей, образуя сухожильную дугу, под которой проходят сосуды и нервы. Функция: трехглавая мышца голени сгибает голень и стопу (подошвенное сгибание); вращает голень внутрь (латеральная головка) или наружу (медиальная головка).
Подошвенная мышца, m. plantaris, рудиментарная, небольшое брюшко начинается от латерального надмыщелка бедренной кости, переходит в длинное тонкое сухожилие, которое вплетается в Ахиллово сухожилие. Функция: сгибает голень и стопу.
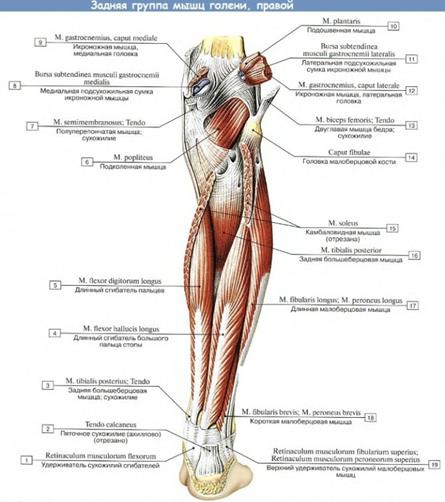
Глубокий слой. Представлен четырьмя мышцами, которые почти на всем протяжении покрыты трехглавой мышцей голени.
Подколенная мышца, m. popliteus, лежит в области коленного сустава, начинается от латерального надмыщелка бедренной кости, прикрепляется к задней поверхности проксимального эпифиза большеберцовой кости. Функция: сгибает голень, вращает ее внутрь.
Длинный сгибатель пальцев, m. flexor digitorum longus, занимает наиболее медиальное положение из этой группы мышц. Она начинается от средней трети задней поверхности большеберцовой кости, переходит в сухожилие, которое проходит позади медиальной лодыжки на подошву. Затем оно разделяется на четыре отдельных сухожилия, которые прикрепляются к дистальным фалангам II—V пальцев, предварительно пронизывая сухожилия короткого сгибателя пальцев (подобно сухожилиям глубокого сгибателя пальцев на кисти). Функция: сгибает стопу, поднимая ее медиальный край, сгибает ногтевые фаланги II—Vпальцев.
 Длинный сгибатель большого пальца стопы, m. flexor hallucis longus, расположен наиболее латерально. Мышца начинается от двух нижних третей малоберцовой кости. Ее сухожилие выходит на подошву и прикрепляется к дистальной фаланге большого пальца. Функция: сгибает большой палец стопы, участвует в сгибании стопы.
Длинный сгибатель большого пальца стопы, m. flexor hallucis longus, расположен наиболее латерально. Мышца начинается от двух нижних третей малоберцовой кости. Ее сухожилие выходит на подошву и прикрепляется к дистальной фаланге большого пальца. Функция: сгибает большой палец стопы, участвует в сгибании стопы.
Задняя большеберцовая мышца, m. tibialis posterior, прикрыта другими мышцами этой группы. Начинается от межкостной мембраны голени и обращенных друг к другу костей голени; переходит в сухожилие, которое проходит позади медиальной лодыжки и прикрепляется к ладьевидной и клиновидным костям. Функция: обеспечивает подошвенное сгибание стопы, приподнимает ее медиальный край.
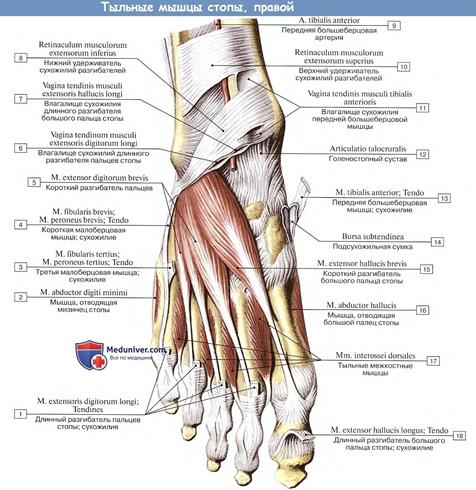
По расположению мышцы стопы подразделяют на мышцы тыла стопы и мышцы подошвы.
Мышцы тыла стопы. Короткие разгибатели пальцев и большого пальца стопы, m. extensor digitorum brevis et m. extensor hallucis brevis, начинаются от пяточной кости; прикрепляются двумя пучками к боковым поверхностям средних фаланг пальцев и к проксимальной фаланге большого пальца соответственно. Функция: разгибают пальцы.
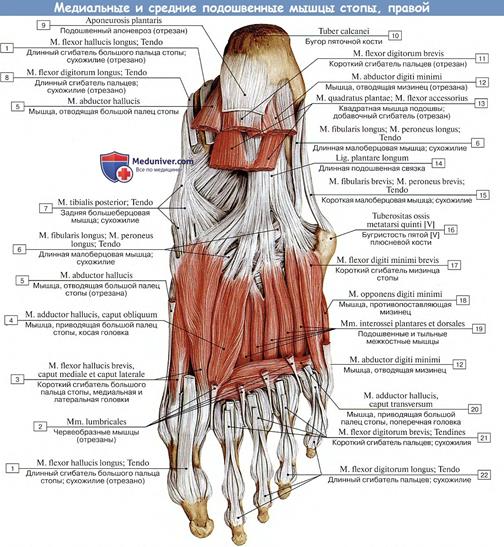
Мышцы подошвы. На подошве различают три группы мышц: медиальную (мышцы большого пальца); латеральную (мышцы мизинца); среднюю.
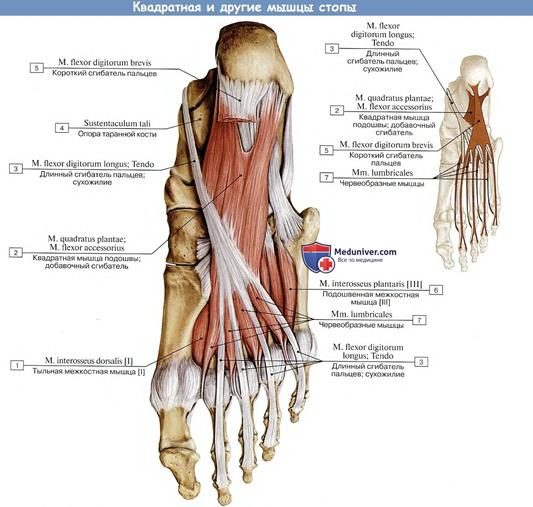
В отличие от кисти на стопе латеральная и медиальная группы представлены меньшим количеством мышц (отсутствуют мышцы, противопоставляющие большой палец и мизинец), а средняя группа мышц усилена двумя мышцами (рис. 6.30): коротким сгибателем пальцев и квадратной мышцей подошвы (начинаются от пяточного бугра и прикрепляются к фалангам II—V пальцев и сухожилию длинного сгибателя пальцев соответственно). Подошвенные межкостные мышцы приводят III —IV и V пальцы ко II пальцу, а тыльные межкостные мышцы фиксируют II палец и отводят III и IV пальцы от него.
Фасции свободной нижней конечности. Различают поверхностную и собственную фасции нижней конечности.
Поверхностная (подкожная) фасция хорошо выражена, тесно связана с кожей и рыхло — с собственной фасцией. Между кожей и поверхностной фасцией расположена подкожная жировая клетчатка и подкожные вены.
Собственная фасция в виде плотного футляра окружает отдельные мышцы или группы мышц и именуется в соответствии с областями.
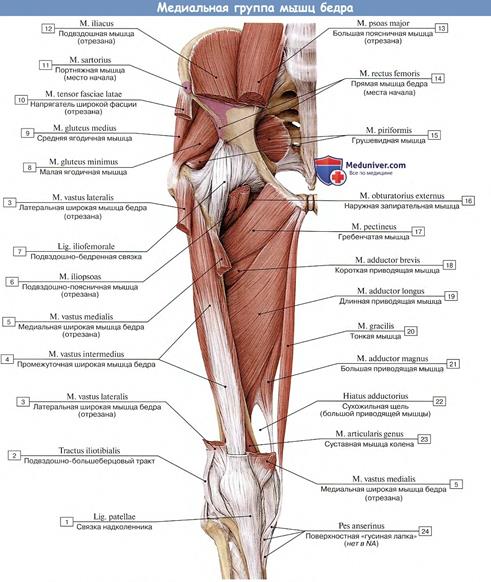
1. Собственная фасция бедра окружает мышцы бедра со всех сторон, она называется широкой фасцией, fascia lata. На латеральной стороне бедра по строению она напоминает апоневроз и образует подвздошно-большеберцовый тракт, tractus iliotibialis. Он выполняет роль сухожилия для напрягателя широкой фасции.
Ниже медиального конца паховой связки собственная фасция имеет отверстие овальной формы, получившее название подкожной щели, hiatus saphenus. Через него проходит большая подкожная вена к месту впадения в бедренную (рис. 6.31). Край, ограничивающий отверстие, имеет полукруглые очертания и носит название серповидного края. В нем различают верхний рог, который прикрепляется к паховой связке, и нижний рог, проходящий под большой подкожной веной. При образовании бедренных грыж подкожная щель является наружным отверстием бедренного канала.
Широкая фасция образует три межмышечных перегородки, разделяющих группы мышц бедра. Они формируют четыре фиброзных и три костно-фиброзных футляра (фиброзные футляры для портняжной и тонкой мышц, напрягателя широкой фасции и сосудистонервного пучка; костно-фиброзные для четырехглавой мышцы бедра, приводящих мышц и мышц задней группы).
2. Собственная фасция голени образует переднюю и заднюю межмышечные перегородки, которые вместе с костями голени и межкостной мембраной разделяют мышцы на три группы. При этом сзади она подразделяется на две пластинки, соответственно разграничивая сгибатели на два слоя. В результате для поверхностных мышц задней группы формируется фиброзный футляр, а для мышц передней, латеральной и глубокого слоя задней группы — отдельные костно-фиброзные футляры.
На уровне лодыжек фасция голени утолщается и образует удерживатели сухожилий мышц-сгибателей, разгибателей и малоберцовых мышц. Под ними расположены каналы для сухожилий мышц голени и сосудисто-нервных пучков.
3. Собственная фасция стопы устроена аналогично фасциям кисти. На подошве она срастается с поверхностной фасцией, утолщается и образует подошвенный апоневроз.
Вены таза
Общая подвздошная вена – парный, короткий, толстый сосуд, образуется слиянием наружной и внутренней подвздошных вен на уровне крестцово-подвздошного сочленения.
На уровне V поясничного позвонка правая и левая общие подвздошные вены сливаются и образуют нижнюю полую вену.
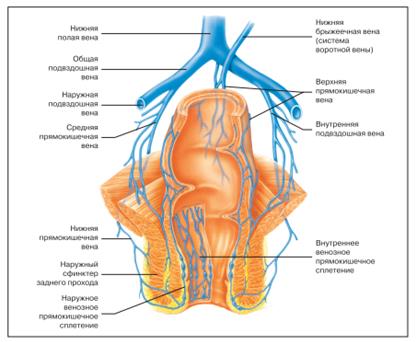 Внутренняя подвздошная вена – короткий толстый сосуд, лежит на боковой стенке полости малого таза рядом с одноимённой артерией. В неё впадают пристеночные и внутренностные вены.
Внутренняя подвздошная вена – короткий толстый сосуд, лежит на боковой стенке полости малого таза рядом с одноимённой артерией. В неё впадают пристеночные и внутренностные вены.
К пристеночным относят:
-верхнюю и нижнюю ягодичные вены
-запирательную
-подвздошно-поясничную
К внутренностным:
-прямокишечную
-пузырные
-внутренние половые
-маточные вены
Для вен малого таза характерно образование сплетений:
-пузырное венозное сплетение (вокруг дна мочевого пузыря)
-маточно-влагалищное венозное сплетение (с боков шейки матки и влагалища)
-прямокишечное/гемароидальное (окружает прямую кишку)
Наружная подвздошная вена – продолжение бедренной, собирает кровь из нижних конечностей. Проходит по медиальному краю подвздошно-поясничной мышцы, в неё впадает нижняя надчревная вена, вена, окружающая подвздошную кость. На уровне крестцово-подвздошного сустава она сливается с внутренней подвздошной веной и образует общую подвздошную вену.
Вены ноги
Вены нижней конечности – глубокие и поверхностные.
Глубокие начинаются с пальцевых, сливаются в плюсневые, далее в венозные дуги. От них кровь попадает в передние и задние большеберцовые вены (удвоены).
В подколенной ямке они сливаются в одну подколенную вену. Она продолжается в бедренную вену.
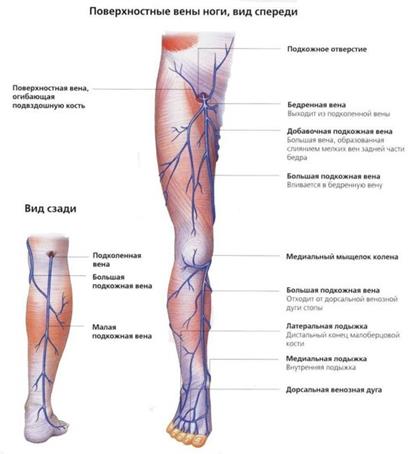 Бедренная вена идёт с одноимённой артерией. В области бедренного треугольника вена проходит под паховой связкой в полость малого таза и продолжается в наружную подвздошную вену.
Бедренная вена идёт с одноимённой артерией. В области бедренного треугольника вена проходит под паховой связкой в полость малого таза и продолжается в наружную подвздошную вену.
Поверхностные вены так же многократно соединяются.
Малая подкожная вена берёт начало на наружной стороне стопы, по задней поверхности голени и впадает в подколенную вену.
Большая подкожная вена начинается из венозной сети пяточной области, поднимается по внутренней стороне голени и бедра и недалеко от паховой связки (овальной ямки) впадает в бедренную вену.
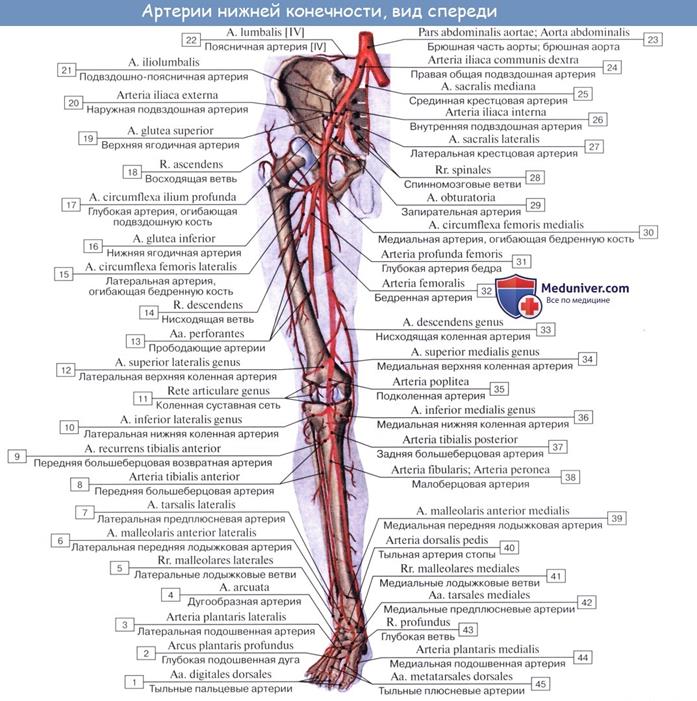
Топография бедра. Большой таз сообщается с передней областью бедра посредством мышечной и сосудистой лакун, которые расположены ниже паховой связки. Они отделены друг от друга подвздошно-гребенчатой дугой. Мышечная лакуна, lacuna musculorum, расположена латерально, через нее на бедро проходит подвздошно-поясничная мышца и бедренный нерв. Через сосудистую лакуну, lacuna vasorum, проходят бедренная артерия (латеральнее), бедренная вена, лимфатические сосуды. Самая медиальная часть лакуны занята рыхлой клетчаткой и лимфатическим узлом; она становится внутренним отверстием бедренного канала при образовании бедренной грыжи.
Бедренный канал, canalis femoralis, формируется только при образовании бедренной грыжи, имеет три стенки, внутреннее и наружное отверстия. Передняя его стенка образована паховой связкой и верхним рогом серповидного края; заднюю стенку образует гребенчатая фасция (глубокий листок широкой фасции бедра, покрывающий одноименную мышцу). Латеральной стенкой служит бедренная вена.
Внутреннее отверстие бедренного канала находится в медиальной части сосудистой лакуны. Оно ограничено спереди паховой связкой, сзади — гребенчатой связкой, медиально — лакунарной связкой (продолжение паховой связки книзу), латерально — бедренной веной. Наружное отверстие бедренного канала соответствует подкожной щели, через которую проходит большая подкожная вена к месту впадения в бедренную.
Из сосудистой лакуны бедренные сосуды направляются в подвздошно-гребенчатую борозду, ограниченную подвздошно-поясничной и гребенчатой мышцами. Далее она продолжается в переднюю бедренную борозду, расположенную между длинной приводящей и медиальной широкой мышцами. Указанные борозды находятся в пределах бедренного треугольника (треугольник Скарпа). Границами его служат: вверху — паховая связка, латерально — портняжная мышца, медиально — длинная приводящая мышца.
Бедренно-подколенный (приводящий) канал связывает переднюю область бедра с подколенной ямкой. В нем проходят бедренные сосуды. Канал является продолжением передней бедренной борозды. Он ограничен большой приводящей, медиальной широкой мышцами и натянутой между ними фиброзной пластинкой. Канал открывается в подколенную ямку под сухожильной дугой большой приводящей мышцы.
Топография голени. Подколенная ямка имеет форму ромба. Верхний угол подколенной ямки с латеральной стороны ограничен двуглавой мышцей бедра, с медиальной — полуперепончатой мышцей; нижний угол образуют головки икроножной мышцы. Ямка заполнена жировой клетчаткой, лимфатическими узлами, в ней проходят подколенные артерия, вена и седалищный нерв.
Голено-подколенный канал расположен в задней области голени между глубоким и поверхностным слоями задней группы мышц. Через него проходят сосуды и нервы из подколенной ямки на подошву. Через переднее отверстие этого канала, которое расположено в межкостной мембране, к передней группе мышц голени проходят передние большеберцовые артерия и вены.
Ответвлением этого канала является нижний мышечно-малоберцовый канал, расположенный между малоберцовой костью и глубокими мышцами задней группы. В канале проходят малоберцовые сосуды.
В верхней трети голени находится верхний мышечно-малоберцовый канал, расположенный между малоберцовой костью и длинной малоберцовой мышцей. В канал входит общий малоберцовый нерв — ветвь седалищного нерва.
В области голеностопного сустава за счет утолщения собственной фасции голени образуются удерживатели сухожилий мышц-сгибателей, разгибателей и малоберцовых мышц. Сухожилия проходят в костно-фиброзных каналах, в отдельных синовиальных влагалищах. Под удерживателями мышц-сгибателей и разгибателей в отдельных каналах на стопу проходят сосудисто-нервные пучки.
На подошве сосудисто-нервные пучки расположены в медиальной и латеральной подошвенных бороздах, которые расположены по обе стороны от мышц средней группы. На тыле стопы сосудисто-нервные пучки лежат под собственной фасцией тыла стопы. Синовиальные влагалища сухожилий пальцев стопы короткие, за пределы пальцев практически не распространяются.
29. Кровь, ее строение и функции. Артериальная и венозная кровь.
Кровь — жидкая ткань, количество которой у взрослого человека составляет 5 — 6л (7 — 8% массы тела). Относительная плотность ее равна 1,052—1,064. Кровь циркулирует по кровеносным сосудам. В сети капилляров она обменивается веществами с межклеточной жидкостью. Через стенку капилляров питательные вещества и кислород переходят к клеткам, а продукты обмена поступают обратно в кровь.
Лимфа — жидкая ткань, образующаяся из тканевой жидкости в слепо начинающихся лимфатических капиллярах: избыток межклеточной жидкости поступает в них через крупные поры между эндотелиоцитами. Благодаря этому в просвет микрососудов могут проникать белковые и жировые молекулы.
В течение суток в организме образуется 2—4 л лимфы. При этом одновременно в лимфатических сосудах ее количество составляет около 0,5 —1,0 л. Лимфа содержит клеточные элементы. В основном это клетки иммунной системы — лимфоциты, которые играют важную роль и в защите организма от инфекционных заболеваний.
Кровь как внутренняя среда организма выполняет ряд важных функций. Основные из них следующие:
1) дыхательная — перенос кислорода от легких к тканям и углекислого газа в обратном направлении;
2) питательная — транспорт питательных веществ к клеткам организма;
3) выделительная — участие в выведении продуктов жизнедеятельности клеток (мочевины, мочевой и молочной кислот) из организма;
4) терморегуляционная функция осуществляется благодаря большой теплоемкости крови; ее перераспределение по организму способствует сохранению тепла во внутренних органах;
5) регуляторная — перенос гормонов от эндокринных желез к клеткам организма;
6) защитная — обеспечение иммунных реакций против инфекционных агентов и токсинов;
7) гомеостатическая — поддержание постоянства внутренней среды организма.
Кровь состоит из плазмы крови и форменных элементов. Плазма — жидкая часть крови. Она составляет примерно 55 % всего ее объема. Главным компонентом плазмы является вода (около 90 %). Сухой остаток составляют органические и неорганические вещества.
Основные органические вещества плазмы крови — белки. В первую очередь это альбумины, глобулины и липопротеиды. Всего в 1 л крови содержится 65 — 85 г белка. Альбуминовая фракция составляет 35 — 50 г/л; глобулиновая — 20 — 30 г/л. Практически все белки крови синтезируются в печени. Поэтому тяжелые заболевания печени, как правило, сопровождаются нарушением ряда функций крови. Белки плазмы выполняют следующие функции:
1) свертывающую — некоторые белки плазмы являются факторами свертывания крови;
2) защитную — особые белки (иммуноглобулины), отвечают за гуморальный иммунитет;
 3) транспортную — многие вещества в крови переносятся только при условии их соединения со специальными белками (например, альбуминами);
3) транспортную — многие вещества в крови переносятся только при условии их соединения со специальными белками (например, альбуминами);
4) поддержание онкотического давления — белки обладают способностью удерживать воду, препятствуя ее чрезмерному попаданию в ткани.
Помимо белков в крови содержатся глюкоза (4,2—6,4 ммоль/л) и липиды, которые большей частью транзитом доставляются до органов и тканей, нуждающихся в этих питательных веществах.
Неорганические вещества плазмы крови представлены в основном ионами натрия и хлора. Помимо них в плазме содержатся ионы калия, кальция, HCO3 - и др. Растворенные в плазме минеральные соли поддерживают необходимый уровень осмотического давления. При увеличении концентрации солей по градиенту давления происходит отток воды из клеток крови в плазму, а при уменьшении, наоборот, ток воды идет из плазмы в клетки. Для восполнения объема плазмы крови в медицине используется изотонический (физиологический) 0,9 % раствор хлорида натрия.
Также строго постоянным является и уровень кислотности плазмы. В норме pH крови составляет 7,40+0,04. Отклонения от этого значения вызывают тяжелые системные нарушения в жизнедеятельности организма. Закисление внутренней среды организма называют ацидозом, а ощелачивание — алкалозом.
Плазма крови, лишенная фибриногена, называется сывороткой крови. Сыворотка крови широко используется в медицине с диагностическими и лечебными целями.
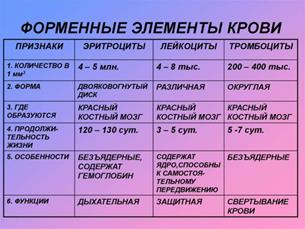
Форменными элементами крови являются эритроциты, лейкоциты и тромбоциты. На их долю приходится около 45 % всего объема этой ткани. Процесс образования клеток крови называется гемопоэзом. Все форменные элементы образуются в красном костном мозге. У эмбриона в кроветворении участвует также печень. Все форменные элементы имеют одного общего предшественника — стволовую кроветворную клетку. При ее делении образуются клетки, которые в дальнейшем превращаются либо в эритроциты, либо в лейкоциты, либо в тромбоциты.
30. Группы крови. Резус - фактор. Переливание крови.
Эритроциты человека имеют на поверхности своей мембраны особые белки — агглютиногены, которые выполняют роль специфических маркеров — антигенов. В сыворотке крови человека постоянно циркулируют специальные антитела — агглютинины.
В настоящий момент известно довольно большое количество систем групп крови. Однако основными из них являются две: система АВ0 и резус-фактор. Группа крови в течение жизни не изменяется.
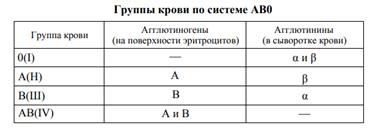
Система АВ0. На эритроцитах находятся две разновидности белка-агглютиногена. Один из них обозначается как А, другой — В. При этом в сыворотке находятся агглютинины либо а (альфа), либо β (бета). У одного человека агглютиногены и агглютинины не могут быть соименными. При попадании с чужой кровью эритроцитов, чьи белки-маркеры совпадают по названию с антителами (А — а; В — Р), происходит агглютинация — склеивание и разрушение эритроцитов. Из разрушенных эритроцитов в плазму выходит гемоглобин. Этот процесс называется гемолизом. Поэтому большинство первых попыток переливания крови до открытия К.Ландштейнера были неудачными, поскольку реакция агглютинации эволюционно сложилась как защитная, направленная на сохранение индивидуальности антигенного состава организма.
По системе AB0 выделяют четыре группы крови. У лиц с первой группой крови — 0(I) на мембранах эритроцитов нет ни А, ни В агглютиногенов, в плазме их крови находятся агглютинины α и β.
Вторая группа крови характеризуется наличием на эритроцитах агглютиногена А, при этом в сыворотке циркулируют β-агглютинины. Обозначение этой группы крови — А(Н). У людей с В(III) группой на эритроцитах находятся Β-агглютиногены; в сыворотке — α-агглютинины. Люди с четвертой группой крови АВ(IV) на поверхности эритроцитов имеют и А-, и В-агглютиногены, в их сыворотке отсутствуют агглютинины.
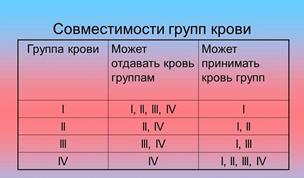 Установлено, что людей с первой группой крови — 34 %, вторая группа крови встречается у 38 %; третья группа — у 20 %, четвертая встречается гораздо реже — у 8 %.
Установлено, что людей с первой группой крови — 34 %, вторая группа крови встречается у 38 %; третья группа — у 20 %, четвертая встречается гораздо реже — у 8 %.
Резус-фактор. Это еще один белок-маркер. У 85 % людей он присутствует на поверхности эритроцитов, поэтому их кровь резус-положительная (Rh+). У остальных людей нет резус-фактора, следовательно, их кровь резус-отрицательная (Rh-).
У резус-отрицательных людей в обычных условиях антитела к данному белку-маркеру не вырабатываются. Они появляются только при попадании в их организм эритроцитов, имеющих на своей поверхности резус-фактор. Следует отметить, что выработка антирезус-антител происходит довольно медленно. Поэтому наибольшую опасность представляет повторный контакт с резус-положительной кровью. Все это сопровождается возникновением агглютинации, как и при переливании крови, несовместимой по системе АВ0. Такая возможность существует в следующих случаях:
1) повторное переливание резус-положительной крови резус-отрицательному реципиенту;
2) формирование резус-конфликта возможно при беременности резус-отрицательной женщины резус-положительным плодом (наследование этого фактора от отца); при этом первая беременность может протекать нормально, однако внутриутробное развитие второго ребенка приводит к осложнениям, так как в организме матери образуются антирезус-антитела против эритроцитов плода, эти антитела попадают в его организм и происходит гемолиз, который может привести к гибели ребенка или развитию внутриутробной патологии (гемолитическая болезнь новорожденного).
В настоящее время при ранней диагностике данного состояния проводится ряд мероприятий, позволяющих исключить гемолиз и формирование каких-либо отклонений в развитии плода.
Переливание крови называется гемотрансфузией. Человек, который отдает свою кровь для переливания, называется донором, тот, кто ее получает, — реципиентом. В настоящий момент доноров обязательно обследуют на носительство ВИЧ, гепатита и ряда других заболеваний.
Реципиенту в настоящее время можно переливать только кровь его группы как по системе АВ0, так и по резус-фактору. В экстренных ситуациях (военные конфликты, стихийные бедствия) возможно переливание разногруппной крови от одного человека другому по правилу «азведения»: агглютинины донора в расчет не принимаются. Агглютинины донора, как правило, не влияют на эритроциты реципиента. Связано это с тем, что они растворяются в сыворотке реципиента и их концентрация в крови оказывается недостаточной для агглютинации большого количества эритроцитов. Исходя из нее становится понятным, что универсальным донором является человек с первой группой крови, а универсальным реципиентом — с четвертой.
Забор крови, ее хранение осуществляются в отделениях, станциях и центрах переливания крови. Сама же процедура гемотрансфузии требует к себе весьма пристального отношения со стороны медицинского персонала. Совместимость крови донора и реципиента неоднократно проверяется. Непосредственно переливание крови проводится под постоянным контролем врача. Ошибки в определении групп крови, при ее хранении, неправильном переливании могут привести к тяжелым осложнениям и даже гибели пациента.
31. Иммунитет, его виды и значение. Вакцинация.
Иммунитет — совокупность защитных свойств организма, направленных на сохранение своей биологической целостности и индивидуальности. Человек постоянно контактирует с миллионами микроорганизмов, вирусов, многие из которых при проникновении во внутреннюю среду способны вызывать инфекционные заболевания. Известно, что одно клеточное деление из миллиона происходит с образованием дефекта в геноме клетки. Если такая клетка сможет делиться дальше, то возникает риск возникновения дефектных тканей. В организме постоянно погибают клетки, выработавшие свой ресурс. Они должны уничтожаться, чтобы дать возможность развиваться новым клеткам. Таким образом, иммунитет направлен на защиту от внешней инфекции (бактерий, вирусов, простейших), от измененных и погибших клеток.
Иммунная система объединяет органы и ткани, в которых образуются или функционируют клетки, участвующие в осуществлении иммунитета. Органы иммунной системы подразделяют на центральные и периферические. К центральным относят: красный костный мозг, тимус (вилочковая железа) и аналог сумки Фабрициуса. Периферические органы иммунной системы: селезенка, миндалины, лимфатические узлы, лимфоидные образования стенки кишечника.
Красный костный мозг, medulla ossium rubra, — основной кроветворный орган у человека. Он расположен в губчатом веществе костей и состоит из миелоидной ткани, в которой из стволовой кроветворной клетки образуются все виды форменных элементов (эритроциты, лейкоциты и тромбоциты). Из указанных форменных элементов иммунную функцию выполняют только лейкоциты. При этом моноциты и гранулоциты после созревания направляются в кровь, лимфоциты далее дифференцируются в тимусе и аналоге сумки Фабрициуса.
Тимус (вилочковая железа), thymus, — небольшой орган, расположенный за грудиной. В его корковом веществе лимфоциты проходят первичную дифференцировку и становятся Т-лимфоцитами. В дальнейшем они направляются в периферические органы иммунной системы, где происходит их дальнейшая специализация.
Клетки мозгового вещества синтезируют гормон тимозин, регулирующий процесс дифференцировки Т-лимфоцитов.
Расположение аналога сумки Фабрициуса в организме человека точно не установлено. Считается, что функцию этого органа выполняет лимфоидная ткань аппендикса. Основной функцией этого органа является первичная дифференцировка лимфоцитов в В-лимфоциты. После созревания они могут превращаться в плазматические клетки, вырабатывающие антитела.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|