
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Воспаление мочевого пузыря (цистит) 3 страница
| По условиям возникновения и этиопатогенезу | По степени распространения | По течению | По морфологическим изменениям |
| I. Первичные | Диффузные | Острые | Катаральные |
| Шеечные | |||
| Тригониты | Хронические | Катаральные Язвенные и фибринозно-язвенные Кистозные Полипозные Инкрустирующие | |
| II. Вторичные | Диффузные | Острые | Катаральные Язвенные и фибринозно-язвенные Гангренозные |
| Локализованные | Хронические | Катаральные Язвенные и фибринозно-язвенные Псевдополипозные |
Согласно приведенной классификации развернутый диагноз должен звучать следующим образом: «Острый первичный диффузный язвенный цистит», «Хронический шеечный кистозный цистит», «Вторичный калькулезный диффузный хронический язвенный цистит». При всей громоздкости такое определение имеет преимущество полного отражения состояния больного.
Патологическая анатомия. Патоморфологические изменения при различных формах цистита варьируют от умеренной гиперемии слизистой оболочки до некроза стенки. Гиперемия слизистой оболочки, умеренный ее отек наблюдаются при катаральной форме, подслизистые кровоизлияния при геморрагической, язвы и фибринозные налеты при язвенной и фибринозно-язвенной, тотальный некроз пузырной стенки при гангренозной форме. Для кистозной формы характерны маленькие кисты, просвечивающие при цистоскопическом исследовании; в некоторых случаях образуются сецернирующие клетки с железистым построением. Длительное хроническое воспаление может привести к образованию псевдополипозных разрастаний, которые могут ошибочно трактоваться как новообразования мочевого пузыря. В редких наблюдениях в результате слущивания эпителия возникает депонирование солей кальция на поверхности слизистой оболочки с захватом части или всего пузыря — инкрустирующий цистит.
Воспаление мочевого пузыря (цистит)
Воспаление мочевого пузыря вызывается, как правило, инфекцией и лишь в редких случаях — химическими веществами, ошибочно или с целью лечения введенными в мочевой пузырь (мыльная вода, кислоты, йодная настойка и т. п.). Для развития цистита, помимо попадания инфекции, необходимы благоприятные условия — охлаждение тела, травма пузыря, нарушение оттока мочи (например, при стриктуре уретры, аденоме простаты, дивертикуле пузыря, заболеваниях центральной нервной системы), наличие камней, инородных тел или опухоли мочевого пузыря.
Возбудителями цистита чаще всего бывают кишечная палочка, стафилококк, стрептококк, реже вульгарный протей — в отдельности каждый или в различных сочетаниях.
Бактерии проникают в мочевой пузырь несколькими путями: 1) через уретру; 2) из почек; 3) гематогенным путем; 4) лимфогенным; 5) per continuitatem.
Особенно часто инфекция попадает в мочевой пузырь из влагалища через короткую и широкую женскую уретру. У мужчин инфекция вносится в пузырь через мочеиспускательный канал при воспалительных процессах в задней части уретры или простате, при введении катетеров, бужей, литотрипторов.
Нисходящий путь инфекции часто наблюдается при остром пиелите (пиелоцистит) и туберкулезе почки, редко — при хроническом пиелонефрите, пионефрозе.
Лимфогенным путем инфекция проникает в пузырь из соседних органов, например при эндометрите, сальпингооофорите, везикулите, простатите.
Гематогенным путем инфекция попадает в виде микробного эмбола в толщу слизистой оболочки пузыря при инфекционных болезнях, сепсисе.
Per continuitatem она проникает из прилегающего воспалительного очага при его прорыве в мочевой пузырь, при пузырно-ректальных свищах и т. д.
При остром цистите патологический процесс захватывает слизистую и подслизистую оболочки пузыря. Наблюдаются гиперемия, отечность, местами точечные кровоизлияния (рис. 75). Эпителий пузыря отторгается, примешивается к моче, вместе с лейкоцитами и бактериями вызывая ее помутнение. Больше всего изменения выражены в области треугольника и шейки пузыря. Если воспалительные процессы захватывают только область треугольника или шейки, говорят о тригоните или шеечном цистите (trigonitis, cystitis colli).

Рис. 75. Острый цистит. Цистоскопия.
При хроническом цистите в воспалительный процесс вовлекается мышечный слой пузыря. Пролиферативная инфильтрация мышечного слоя ведет к развитию в нем соединительной ткани, которая, склерозируясь, вызывает стойкое уменьшение емкости пузыря, до 50—100 мл (микроцистис). Слизистая оболочка становится тусклой, белесовато-серого цвета. Длительное раздражение слизистой оболочки приводит к метаплазии пузырного эпителия в железистый с образованием слизистых кист (cystitis cystica) или в многослойный плоский ороговевающий с образованием резко очерченных участков утолщенной слизистой оболочки белесоватого цвета (лейкоплакия мочевого пузыря, рис. 76). При хронических раздражениях пузыря встречаются мелкие подэпителиальные инфильтраты округлой формы, напоминающие фолликулы (фолликулярный цистит, рис. 77).
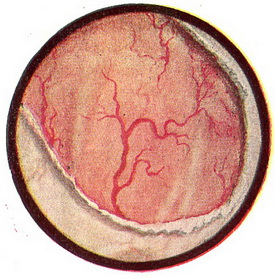 Рис. 76. Лейкоплакия мочевого пузыря. Рис. 76. Лейкоплакия мочевого пузыря.
| 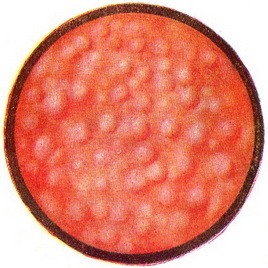 Рис. 77. Фолликулярный цистит. Рис. 77. Фолликулярный цистит.
|
Химические ожоги слизистой оболочки, нарушения кровообращения в стенке пузыря ведут к некрозу слизистой оболочки (cystitis gangraenosa).
Острый цистит характеризуется тремя симптомами: 1) учащенным мочеиспусканием (поллакиурия), 2) болезненным мочеиспусканием (дизурия), 3) гнойной мочой (пиурия).
Мочеиспускание учащено как днем, так и ночью, во время покоя и в движений. Боли особенно выражены в конце мочеиспускания, при сокращении пузырного треугольника, ввиду большого количества заложенных здесь нервных рецепторов.
Наличие лейкоцитов в моче является обязательным признаком цистита. Болезненное и учащенное мочеиспускание при чистой моче может вызываться другими заболеваниями — камни пузыря, простатит и т. д.
К необязательным симптомам цистита относится гематурия, которая чаще бывает терминальной, в виде окрашивания кровью последней порции мочи.
Температура обычно не повышается вследствие слабой всасывательной способности слизистой оболочки пузыря. Повышение температуры обычно указывает на осложнение цистита пиелитом или пиелонефритом.
Острый цистит протекает циклически. Болезнь длится от 1 до 3 недель. Если в течение этого времени цистит не излечивается, надо искать причину, поддерживающую хроническое течение болезни: камни, опухоли, дивертикулы пузыря, заболевание простаты, туберкулез мочеполовой системы, воспаление женских половых органов.
Во время Великой Отечественной войны наблюдались первичные упорные циститы, которые месяцами и даже годами не поддавались терапии. Хроническое течение заболевания вызывалось снижением сопротивляемости организма под влиянием нервно-психических факторов («циститы военного времени»). Для лечения их с наибольшим успехом применялось внутривенное введение новарсенола по 0,15—0,3 г каждые 2—3 дня.
Диагноз острого цистита ставят на основании упомянутой триады симптомов: учащенного мочеиспускания, болезненного мочеиспускания и гнойной мочи. В острых случаях цистоскопия и катетеризация противопоказаны ввиду возможных осложнений (простатит, пиелит).
При хроническом воспалении мочевого пузыря цистоскопия является важнейшим методом исследования. Она дает точное представление о характере воспалительных изменений и помогает выявить этиологический фактор (аденома простаты, дивертикул пузыря). Цистоскопическая картина помогает дифференцировать хронический цистит от других заболеваний мочевого пузыря: туберкулеза, язвы, опухоли, камня.
По своей клинической картине острый цистит сходен с острым простатитом, но дизурические расстройства при простатите проявляются в основном ночью, а при цистите они постоянны. При остром простатите предстательная железа увеличена, плотна, болезненна, наблюдается повышение температуры, а мочеиспускание не только учащено, но и затруднено.
Трехстаканная проба проводится при дифференциальной диагностике цистита с уретритом и простатитом (острым или хроническим). Больной выпускает немного мочи в 1-й стакан, большую часть — во 2-й стакан, остаток — в 3-й стакан. При цистите все 3 порции мутны, при уретрите мутна первая порция, а остальные прозрачны, при простатите мутны первая и третья порции.
У женщин мочу для исследования необходимо брать катетером, во избежание попадания в нее выделений из влагалища.
Лечение в основном медикаментозное — антибиотики, сульфаниламиды, фурадонин. Антибиотики применяют в зависимости от вида возбудителя и его чувствительности. Пенициллин, наиболее эффективный при кокковой флоре, назначают по 200000—300 000 ЕД 2—3 раза в день внутримышечно. Синтомицин и левомицетин принимают по 0,5 г 4 раза, биомицин и террамицин — по 200 000 ЕД 4—5 раз в день перорально в течение 8—10 дней, а фурадонин назначают по 0,1 г 3—4 раза в день в течение 10—15 дней.
При остром цистите, если больной испытывает сильные боли, оказывают болеутоляющий эффект тепло на область пузыря, сидячие теплые ванны. Можно назначить промедол, пантопон в свечах, аспирин (1 г на полстакана теплой воды) в виде микроклизмы.
Промывание пузыря при остром цистите противопоказано.
Радикальное излечение хронического цистита требует устранения основной болезни — камня, опухоли пузыря, воспаления половых органов и т. д. При хроническом цистите показано промывание пузыря теплым раствором ляписа, оксицианистой ртути, риванола (1:3000—1:5000). Лекарственная терапия такая же, как и при остром цистите.
Существенным элементом терапии при цистите является диета, исключающая острые, раздражающие блюда. Рекомендуется обильный прием жидкости. Необходимо особенно тщательно следить в период лечения за регулярностью деятельности кишечника.
Цистит
Клиническая картина разных форм острого цистита выражается триадой симптомов: боли, поллакиурия и пиурия. При геморрагической форме на первое место выступает макрогематурия. Боли внизу живота появляются то при наполнении пузыря, то во время мочеиспускания, особенно в конце его. Маленькие мальчики жалуются на боли в головке полового члена. Боли в конце мочеиспускания характерны для преимущественной локализации цистита в области выхода из пузыря (шеечный цистит, тригонит).
Поллакиурия носит круглосуточный характер. Ее степень зависит от формы цистита: сравнительно умеренная при катаральных формах, она становится невыносимой при язвенном процессе, когда появляются повелительные позывы на мочеиспускание доходящие до ее неудержания. Кульминационной точки эти нарушения достигают у больных со сморщенным мочевым пузырем. У маленьких мальчиков может наблюдаться парадоксальное явление — острый цистит проявляется не поллакиурией, а острой задержкой мочи. Ребенок начинает тужиться, появляется несколько капель мочи, ребенок кричит, и мочеиспускание приостанавливается. Подобное положение находит свое объяснение в спазме сфинктера, возникающем в результате сильной боли, вызванной прохождением мочи через шейку пузыря и мочеиспускательный канал.
При выраженной пиурии макроскопически определяется мутная моча. Менее выраженную пиурию можно определить только микроскопически.
Температура у больных разными формами цистита (за исключением гангренозной) остается нормальной. Повышение температуры, если нет другого расположенного вне мочевого аппарата инфекционного очага, свидетельствует о восходящей инфекции почки, о присоединении пиелонефрита. В редких случаях повышение температуры зависит от распространения инфекции на околопузырную клетчатку (парацистит).
Диагностика острого цистита основывается на триаде перечисленных симптомов, а также на данных физического, лабораторного, а там, где это показано,— эндоскопического и рентгенологического исследований.
У больных острым циститом отмечается болезненность при пальпации области мочевого пузыря над лобком или при вагинальном исследовании у женщин. Кроме лейкоцитурии и бактериурии, при лабораторном исследовании мочи могут определяться небольшое количество белка (альбуминурия является в этих случаях ложной) и большее или меньшее количество эритроцитов. Тотальная макрогематурия характерна для геморрагической формы цистита, терминальная — для шеечного цистита.
Эндоскопическое исследование противопоказано при остром цистите, так как вызывает сильные боли и может привести к обострению процесса; его следует производить лишь при затяжном течении цистита. Исключением является геморрагическая форма цистита с выраженной тотальной гематурией, когда необходимо установить причину последней. При цистоскопии у больных острым затяжным неосложненным циститом определяются различной интенсивности и распространенности изменения слизистой оболочки: гиперемия, отек, фибринозные наложения, изъязвления. При осложненном и вторичном цистите выясняется первичное заболевание мочевого пузыря; нарушение выделения индигокармина из устьев мочеточников позволяет определить распространение инфекции в сторону почки. Рентгенологическое исследование дает возможность поставить диагноз конкремента, дивертикула мочевого пузыря, пузырно-мочеточникового рефлюкса. Острый цистит дает рецидивы в 12—17% случаев.
Хронический цистит — в основном вторичное заболевание. Некоторые авторы отрицают возможность первичного хронического цистита. Исключением является так называемый кистозный цистит, протекающий без другого поражения пузыря. Появление небольших кист не всегда сопровождается признаками цистита. У части больных эти кисты обнаруживают случайно при исследовании, предпринятом по поводу другого заболевания. Симптомы хронического цистита те же, что и острого, но длительность заболевания большая.
Цистоскопия и рентгенологическое исследование являются обязательными компонентами диагностики. Они позволяют в большинстве случаев выяснить вторичный характер заболевания. Понятно, что одновременно следует провести общее обследование больного, определить состояние почек, мочеточников, мочеиспускательного канала, органов полового аппарата. Тригонит характеризуется выраженной дизурией, хроническим течением и неинтенсивной пиурией.
При цистоскопии разрыхление и гиперемия слизистой оболочки ограничены областью треугольника Льето. Цистоскопическое изображение различных форм цистита — см. цветн. табл., рис. 1—12.
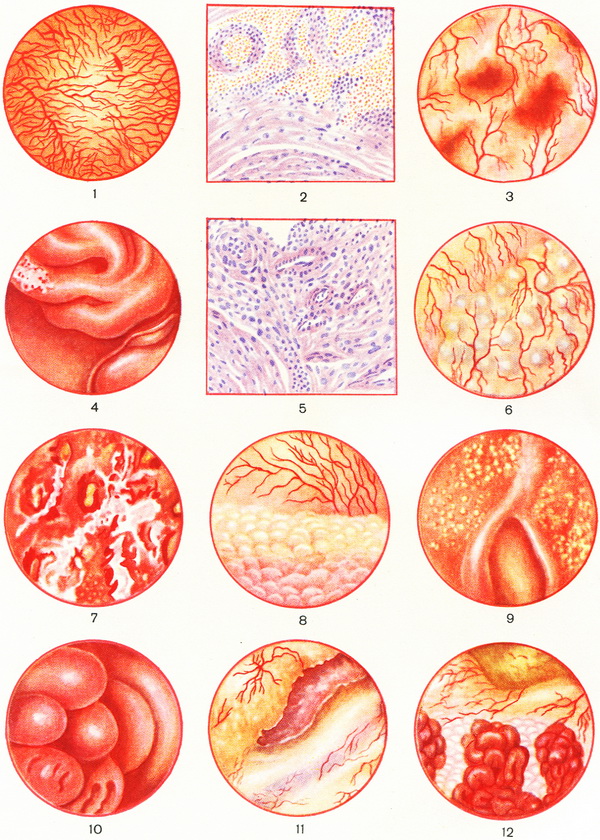
Рис. 1. Острый цистит, инъекция сосудов. Рис. 2 и 3. Геморрагический цистит. Рис. 4 и 5. Хронический цистит. Рис. 6. Фолликулярный цистит. Рис. 7. Фибринозный цистит. Рис. 8. Кистозный цистит. Рис. 9. Инкрустирующий цистит. Рис. 10. Буллезный цистит. Рис. 11. Интерстициальный цистит. Рис. 12. Полипозный цистит.
Дифференциальный диагноз цистита в большинстве случаев не представляет затруднений. Для избежания диагностических ошибок необходимо иметь в виду следующие правила: без пиурии нет цистита; поллакиурия и пиурия могут быть проявлениями пиелонефрита с вторичными изменениями мочевого пузыря. Первичный хронический цистит встречается редко. Поэтому при упорном течении цистита необходимо исключить возможность вторичного цистита, выяснить первопричину, а также убедиться, нет ли туберкулеза органов мочевого аппарата. В каждом случае упорного цистита показано тщательное исследование органов малого таза.
При неврозе мочевого пузыря отмечается изолированная поллакиурия. Воли и поллакиурия без пиурии характерны для заболевания полиэтиологичного, с еще не выясненным патогенезом — так называемой цистальгии. Цистальгия наблюдается только у женщин; при ней боли и поллакиурия возникают в основном днем, исчезают во время сна; в моче нет патологических элементов. При цистоскопическом исследовании слизистая оболочка в подавляющем большинстве случаев оказывается неизмененной. У ряда больных в области треугольника Льето определяются более светлые островки эпителия, гистологически сходного с эпителием влагалища. Возникновение цистальгии связывают с эндокринными нарушениями, мочекислыми диатезами, застойными явлениями в малом тазу, следовой реакцией после ранее перенесенного цистита. За рубежом упорные формы цистальгии иногда относят к области психосоматики. Лечение должно быть направлено на устранение предполагаемых причин, на нормализацию нервно-мышечного тонуса мочевого пузыря (различные виды новокаиновой блокады, физиотерапевтические процедуры). Следует избегать эндовезикальных манипуляций.
Детальное лабораторное, эндоскопическое и рентгенологическое исследование состояния органов мочевого аппарата в целом дает возможность поставить дифференциальный диагноз между циститом и туберкулезом, между циститом и пиелонефритом, осложненным циститом, а также установить причину возникновения вторичного цистита. Гинекологическое исследование позволяет исключить поражение женских половых органов как причину вторичного цистита. У мужчин ректальное пальцевое исследование позволяет выявить первичный очаг инфекции в предстательной железе.
При полипозных формах цистита возникает необходимость в дифференциальном диагнозе с опухолью. Нередко поставить правильный диагноз только на основании цистоскопической картины не представляется возможным. Подспорьем служат цитологическое исследование осадка мочи и биопсия. Определенные трудности имеются в дифференциальном диагнозе между ограниченным инкрустирующим циститом и инкрустацией поверхности небольшого новообразования. Вопрос решается хирургическим вмешательством.
Осложнения цистита связаны с распространением инфекции на верхние мочевые пути и окружающие ткани. Восходящий пиелонефрит может осложнить течение как острого, так и хронического цистита. Инфекция может распространиться непосредственно по просвету мочеточника при пузырно-мочеточниковом рефлюксе или гематогенным путем. Этому благоприятствуют нарушение проходимости нижних мочевых путей (например, у больных аденомой предстательной железы), обострения хронического цистита. Возникновение пиелонефрита сопровождается ухудшением общего состояния, ознобом, повышением температуры. Чрезвычайно редко язвенный и некротический циститы осложняются гнойным перитонитом. Чаще эти формы цистита приводят к возникновению парацистита.
Парацистит — воспаление околопузырной клетчатки — протекает чаще всего, особенно в условиях современного антибактериального лечения, в виде воспалительного инфильтрата с последующими склеротическими изменениями клетчатки. У ряда больных возникают либо ограниченные гнойные полости, либо распространенное гнойное расплавление. В случаях, когда гнойник ограничен ретциевым пространством, над лобком у нетучных лиц определяется выпячивание, которое может быть принято за переполненный мочевой пузырь.
Диффузный язвенный хронический цистит в редких случаях завершается образованием малого сморщенного мочевого пузыря. Практически детрузор в целом замещается рубцовой соединительной тканью, эпителий сохраняется только в области треугольника Льето.
К осложнениям хронического цистита относят и лейкоплакию мочевого пузыря, и малакоплакию. Однако у ряда больных лейкоплакией при цистоскопии слизистая оболочка по окружности лейкоплакической бляшки не изменена.
Лечение первичного острого цистита заключается в определенном режиме, создании «покоя» для мочевого пузыря, использовании антибактериальных средств, тепловых процедур. При тяжело протекающих формах показан постельный режим. Во всех случаях — исключение острых приправ из пищи, спиртных напитков. Хороший эффект дает примененная в первые сутки пресакральная новокаиновая блокада (100 мл 0,25% раствора новокаина), в значительной мере снимающая спастические сокращения детрузора. С этой же целью назначают разные антиспастические средства: препараты белладонны, папаверин, платифиллин, келлин и т. д. Антибактериальное лечение сводится обычно к использованию сульфаниламидов (этазол, уросульфан) и препаратов нитрофуранового ряда (фурадонин, фуразолидон) в обычных дозировках. При упорном течении показаны и антибиотики, выбор которых должен основываться на данных посева мочи и антибиограммы. Более чем в 50% случаев удается купировать цистит в первые или вторые сутки. При затяжном течении показано полное обследование для выяснения причины такого течения. Когда цистит длится более 5—6 дней, можно прибегнуть к инсталляциям в полость пузыря антибиотиков, 3% колларгола в масляном растворе.
Лечение первичного хронического цистита представляет значительные трудности в связи с упорным течением болезни. Применяют меры по общему укреплению организма, ликвидации различных возможных гнойных очагов (в ротовой полости, горле и т. д.), запоров. Антибактериальное лечение должно проводиться систематически на протяжении месяцев со сменой антибиотиков каждые 5—7 дней в соответствии с результатами повторных антибиограмм (в процессе лечения меняется вид флоры и ее чувствительность к антибиотикам), сочетании их с сульфаниламидными и нитрофурановыми препаратами. Показано и местное лечение в виде промываний мочевого пузыря слабыми растворами этакридина, фурацилина, борной кислоты с последующей инсталляцией 3% колларгола на масле.
При любой форме вторичного цистита основой лечения является устранение первичного заболевания: конкремента, новообразования, дивертикула мочевого пузыря, стриктуры мочеиспускательного канала, аденомы предстательной железы, воспалительного очага в женских половых органах, в предстательной железе.
После устранения причины удается ликвидировать цистит с помощью перечисленных выше мероприятий.
Профилактика цистита основывается на предупреждении и своевременном устранении причин, способствующих его возникновению.
Отказ от различных эндовезикальных исследований, а также от катетеризаций мочевого пузыря, когда к этому нет абсолютных показаний, обоснован, так как при этом опасность инфицирования мочевых путей, несмотря на принятие необходимых мер асептики, весьма значительна.
Простая язва мочевого пузыря
Помимо специфических язв при туберкулезе и сифилисе, на слизистой оболочке мочевого пузыря образуется иногда так называемая простая язва.
Все слои пузырной стенки вовлечены в процесс. Дно язвы образовано грануляционной тканью с участками некроза эпителиального покрова. Края ее утолщены, слизистая оболочка вокруг отечна. В подслизистом слое отмечается круглоклеточная инфильтрация. В мышечном слое также круглоклеточная инфильтрация, сосуды расширены, межуточная ткань отечна. Иногда на язве осаждаются мочевые соли — инкрустирующая язва пузыря. Причина возникновения неясна.
Простая язва возникает внезапно, сопровождаясь болями, особенно при мочеиспускании, и гематурией. Диагноз устанавливается с помощью цистоскопии. Характерные признаки язвы: одиночность, омозолелость краев, кровоточивое дно темно-красного цвета (рис. 78, см. на вклейке между стр. 160—161). В отличие от туберкулезной простая язва располагается вдали от устьев мочеточников; от язвы сифилитической она отличается отрицательной серологической реакцией и отсутствием в анамнезе сифилиса.
Лечение. Применяются антибиотики и сульфаниламиды, эндовезикальная электрокоагуляция, внутривенные вливания новокаина, кортизон внутрь, внутримышечно, в виде инсталляций в пузырь или местных инъекций в ткани язвы через специальную иглу.
Уретрит
Уретрит — воспаление слизистой оболочки мочеиспускательного канала. Различают уретриты инфекционные и неинфекционные.
Инфекционные уретриты вызывают различные патогенные микроорганизмы, грибки, вирусы; инфекционные уретриты разделяют на венерические и невенерические. К венерическим уретритам относят: гонорейный (см. Гонорея), трихомонадный (см. Трихомоноз), вирусный, бактериальный, последний вызывается Bacillus vaginalis haemophilis.
Возбудители венерических уретритов обнаруживаются главным образом на слизистой оболочке половых органов. Заражение происходит половым путем.
Невенерические уретриты вызываются стафилококками, стрептококками, пневмококками и вирусами. Они возникают при общих и местных инфекционных заболеваниях, когда возбудитель заносится в мочеиспускательный канал током крови. Инфекция может проникать в мочеиспускательный канал также при баланопостите (см. Баланит, баланопостит). Вторичный микотический уретрит возникает как осложнение при применении антибиотиков (см. Кандидоз).
Течение венерических и невенерических уретритов почти одинаково. Инкубационный период бактериального венерического уретрита 3—5 дней, вирусного — 10—12 дней. Заболевание может ограничиться передним отделом мочеиспускательного канала; нередко вовлекается задний отдел мочеиспускательного канала, и в этих случаях уретрит осложняется простатитом (см.), везикулитом (см.), эпидидимитом (см.), циститом (см.). Реже наблюдается пиелонефрит и артриты. Для вирусного венерического уретрита характерно одновременное поражение конъюнктивы (окуло-генитальный синдром), а также суставов (уретро-окуло-синовиальный синдром).
Неинфекционные уретриты наблюдаются при частых половых актах, мастурбации, хронических запорах, новообразованиях в мочеиспускательном канале, травме.Аллергический уретрит возникает в результате повышенной чувствительности слизистой оболочки мочеиспускательного канала к различным веществам, выделяющимся с мочой. Контактными аллергенами могут быть химические противозачаточные средства, выделения влагалища и др. Аллергический уретрит периодически рецидивирует. В выделениях из уретры содержится большое количество эозинофилов, бактерии могут отсутствовать. При нарушении обмена веществ в организме, сопровождающемся фосфатурией (см.), оксалурией (см.),уратурией (см.), также иногда наблюдается уретрит. Уретрит может возникнуть как следствие различных воздействий на слизистую оболочку уретры (например, при частой катетеризации, постоянном катетере, после введения в канал растворов ляписа, протаргола и др.).
Клиническая картина. Все виды уретритов проявляются гнойными или слизистыми выделениями из мочеиспускательного канала, резью и болью при мочеиспускании. Общие проявления заболевания зависят от этиологии уретрита.
Диагноз всех форм уретрита ставится на основании анамнеза, клинической картины заболевания и лабораторных исследований. Следует выяснить характер микробной флоры в выделениях из мочеиспускательного канала. Для обнаружения трихомонад необходимо исследовать как нативные препараты, так и окрашенные 0,5—1% водным раствором метиленового синего (см. Окраска микроорганизмов). Микотический уретрит диагностируется на основании обнаружения грибка молочницы в выделениях из мочеиспускательного канала и получения культур этого грибка в посеве на специальных средах (см. Питательные среды). Диагноз вирусного уретрита основывается на «стерильности» уретральных выделений и исключении других форм уретрита небактериальной этиологии. Нахождение большого количества солей в моче указывает на уретрит, вызванный нарушением обмена веществ в организме больного.Уретроскопия (см.) позволяет выявить патологоанатомические изменения, опухоли и инородные тела в мочеиспускательном канале.
Прогноз уретрита в большинстве случаев при своевременном лечении благоприятный.
Лечение больных неинфекционным уретритом должно быть направлено на устранение основной причины заболевания. При инфекционных уретритах рекомендуются антибиотики, в первую очередь биомицин, террамицин, тетрациклин и левомицетин. Биомицин, террамицин и тетрациклин назначают по 0,3 г 5 раз в сутки первые 3— 4 дня и по 0,2 г 5 раз в сутки последующие 3—4 дня; левомицетин — по 0,5 г 6 раз в сутки первые 3—4 дня, последующие 3—4 дня — 4 раза в сутки. При негонорейных уретритах необходимы также промывания мочеиспускательного канала раствором оксицианистой ртути 1 : 6000, раствором этакридина 1 : 5000, раствором азотнокислого серебра 1 : 8000, инсталляции 0,25—0,5% раствором азотнокислого серебра или 1—2% раствором протаргола. Рекомендуется нистатин по 500 000 ЕД 3—4 раза в день в течение 10 дней.
Профилактические мероприятия при венерических уретритах те же, что и у больных гонореей и трихомонозом.
Воспаление мочеиспускательного канала (уретрит)
Воспаление слизистой оболочки мочеиспускательного канала (уретрит) в большинстве случаев вызывается патогенными микроорганизмами или вирусами, реже воздействием химических веществ или травмы. Соответственно этому различают инфекционный и неинфекционный уретрит.
Инфекционный уретрит может быть связан с попаданием в мочеиспускательный канал патогенной инфекции при половых сношениях — венерический уретрит или внеполовым путем — невенерический уретрит.
Из венерических уретритов первое по частоте место занимает гонорейный уретрит, вызываемый гонококком, открытым Нейссером в 1879 г.
Симптомы гонорейного уретрита появляются через 3—5 дней после заражения. Кроме зуда и щекотания в уретре и головке полового члена, появляются сливкообразные гнойные выделения желтовато-зеленого цвета из наружного отверстия уретры, которое представляется гиперемированным, отечным. Если воспалительный процесс ограничивается передней частью уретры (до наружного сфинктера), мочеиспускание остается неучащенным, но болезненным в начале процесса. При переходе процесса на заднюю часть уретры мочеиспускание становится частым, болезненным в конце акта. Одновременно с появлением выделений моча становится мутной: при переднем уретрите — только в первой, при тотальном — в обеих порциях двухстаканной пробы.
Диагноз устанавливается на основании обнаружения в мазке из отделяемого уретры, окрашенном метиленовой синькой, гонококков, располагающихся в ранних стадиях болезни преимущественно внутри лейкоцитов (внутриклеточно), а в более поздних — вне лейкоцитов (внеклеточно). В сомнительных случаях большое значение имеет окраска по Граму — гонококк является грамотрицательным микроорганизмом.
Для лечения гонорейного уретрита назначают антибиотики: пенициллин 2 раза в день по 200 000 — 300 000 ЕД на инъекцию, общая доза до 1 000 000 ЕД; синтомицин или левомицетин по 0,5 г 4 раза, общая доза 5—б г; биомицин или террамицин по 200000 ЕД 4—5 раз в день, общая доза до 2 000 000 ЕД. Как правило, излечение наступает уже в течение первого или второго дня лечения. Строго рекомендуется диета с исключением острой пищи и спиртных напитков.
Кроме гонококка, возбудителем инфекционного уретрита могут быть и другие бактерии, например кишечная палочка, стрептококк, пневмококк, энтерококк и др., а также влагалищная трихомонада, вирусы, дрожжевые грибки. Причиной уретрита могут оказаться язвы, гранулемы и опухоли уретры. Если в прежнее время число гонорейных уретритов во много раз превышало число негонорейных (неспецифических) уретритов, то в результате блестящих успехов в лечении гонореи антибиотиками это различие в частоте в настоящее время стирается.
У мужчин, сожительствующих с женщинами, которые страдают трихомонадным кольпитом, довольно часто встречается трихомонадный уретрит. Инкубационный период от 5 до 15 дней. Заболевание выражается в появлении скудных слизистых или слизисто-гнойных выделений, которые отличаются белесоватой окраской и слабой пенистостью. Трихомонадный грибок можно обнаружить в мазках из уретры, нативных или окрашенных 1 % раствором метиленовой синьки, в моче или в секрете предстательной железы. Субъективные ощущения выражены слабо.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|