
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Техника ХМ-ЭКГ.. Методика проведения ХМ-ЭКГ.
Техника ХМ-ЭКГ.
ХМ-ЭКГ- это метод постоянной записи ЭКГ в условиях естественной активности человека в течение суток.
Современная компьютерная аппаратура должна реализовывать следующие элементы ХМ:
1. многочасовая регистрация ЭКГ в условиях естественной суточной
активности исследуемого;
2. воспроизведение зарегистрированной ЭКГ;
3. анализ ЭКГ;
4. обработка и интерпретация результатов произведенного исследования.
Дополнительно существуют программы анализа ЭКС, поздних потенциалов желудочков, интервала QT, вариабельности сердечного ритма.
Аппаратура, используемая при ХМ ЭКГ:
1. портативный регистратор, работающий от аккумуляторных батарей,
который является записывающим устройством. Вес регистратора 100-300 г, он носится в сумочке через плечо;
2. комплект электродов, который обеспечивает прием и передачу сигнала
ЭКГ;
3. компьютер с программой для обработки ЭКГ.
Методика проведения ХМ-ЭКГ.
1. Установка электродов.
Для получения качественной записи ЭКГ при ХМ необходимо перед наложением электродов обезжирить кожу пациента. При наличии волосяного покрова его необходимо сбрить. Между электродом и кожей наносят специальный проводящий гель. В настоящее время применяются самоклеющиеся электроды, при необходимости их можно закрепить лейкопластырем. Дистальные концы проводов подключаются к регистратору.
Обычно используют системы из трех отведений ЭКГ, формирующихся 7 электродами и приближающимися к ортогональной системе Неба. Применяют отведения V4, условно характеризующее переднюю стенку левого желудочка, отведение Y, характеризующее заднюю стенку и отведение V6, характеризующее боковую стенку левого желудочка. Широкое распространение получают системы из 12 отведений, для записи которых требуется 10 электродов.
2. Контрольные действия.
В том случае, если ХМ-ЭКГ проводится в трех отведениях, перед началом исследования следует на стационарном электрокардиографе снять ЭКГ в 12 стандартных отведениях. Это позволяет:
1) отличить синусовый ритм от предсердного;
2) определить топику фасцикулярной блокады (блокада правой ножки, левой ножки, её ветвей);
3) определить топографию желудочковой экстрасистолии или желудочковой тахикардии;
4) выяснить локализацию дополнительного проводящего пути по морфологии волны дельта;
5) судить о варианте установления электрода (эндокардиальном или эпикардиальном) у больного с имплантированным ЭКС, месте стимуляции желудочка, режиме полярности (уни- или биполярный), локализации самого электрокардиостимулятора;
6) определить сопутствующую гипертрофию или дилатацию камер сердца.
3. Дневник пациента.
Пациентам должен вести дневник, в котором он отмечает своё самочувствие, жалобы, вид деятельности, физические нагрузки, приём лекарственных препаратов, время бодрствования и сна. Особое внимание следует уделять жалобам, в связи с которыми проводится мониторирование: головокружение, ощущение давления в груди, удушье, сердцебиение, боль в области сердца.
Пациенту предлагается детализировать кардиальные боли: указать их характер (тупая, давящая, колющая, сжимающая и т.д.), продолжительность. Следует указать, при каких обстоятельствах боль возникла (после физических или эмоциональных напряжений, в покое и т.д.) и прошла (остановка при ходьбе, после приема лекарства). Необходимо указать название и дозировку лекарственных препаратов, время их приема.
Приступая к анализу результатов ХМ-ЭКГ, врач вводит данные дневника в компьютер. Поэтому ведение дневника является чрезвычайно важным аспектом проведения качественного обследования и получения более точных результатов анализа.
Кроме этого пациент должен быть проинформирован о некоторых условиях проведения ХМ-ЭКГ. Так, во время исследования запрещается проведение водных гигиенический процедур, пользование электроприборами и мобильным телефоном, езда на троллейбусе и лифте. Пациент не должен самостоятельно манипулировать с регистратором, однако он должен следить за состоянием электродов и проводов.
Одним из обязательных условий проведения ХМ-ЭКГ является выполнение пациентом физических нагрузок в виде ходьбы в быстром темпе и подъемов по лестнице. Целью нагрузочных тестов является регистрация “спровоцированной” ишемии в условиях навязанной физической активности, по интенсивности близкой к субмаксимальной.
4. Анализ результатов холтеровского мониторирования ЭКГ.
По окончании мониторирования данные регистратора переносятся в компьютер, снабженный программой для воспроизведения и анализа ЭКГ.
Анализ ЭКГ проводится по следующим параметрам:
1) коэффициент ширины комплекса QRS;
2) поляризация комплекса QRS - направление основного зубца комплекса QRS;
3) коэффициент преждевременности комплекса QRS - анализ интервалов R-R.
Эти параметры являются основой для идентификации нарушений ритма. Программа позволяет получить цифровую характеристику комплекса QRS, а также информацию, представленную в графической форме.
Обязательные блоки анализа и заключения по ХМ-ЭКГ:
1. общая часть;
2. динамика ЧСС;
3. выявленные нарушения ритма и проводимости;
4. изменения конечной части желудочкового комплекса;
5. определение толерантности к физической нагрузке;
6. связь выявленных изменений с симптоматикой больного.
Общая часть несет важную информацию об особенностях данного мониторирования, влияющих на трактовку полученных результатов. Вводятся паспортные данные больного, отмечаются условия проведения ХМ-ЭКГ (стационарное или амбулаторное), проводимая в день исследования терапия. Указываются тип аппаратуры, на которой проведено мониторирование, длительность наблюдения, использованные отведения и качество сигнала.
Следующим блоком является оценка динамики ЧСС. Здесь должна быть описана минимальная, средняя и максимальная ЧСС днем и ночью, вычислен циркадный индекс – это отношение средней дневной ЧСС к средней ночной ЧСС. При наличии у больного разных ритмов, ЧСС рассчитывается отдельно для каждого из них. Большое значение имеет реакция ЧСС на физическую нагрузку, поэтому она должна отмечаться отдельно. Динамика ЧСС в течение суток сравнивается с поло-возрастными нормативами и формируются соответствующие комментарии. Максимальная и минимальная ЧСС рекомендуется проиллюстрировать примерами ЭКГ, особенно если ЧСС выходит за нормальные значения (рис.2).
Анализ интервалов R-R является основой определения максимальной и минимальной частоты ритма в течение всего исследования, а также в течение каждого момента исследования. Частота ритма в процессе всего исследования отражается графически, по горизонтальной оси откладывается время исследования, а по вертикальной - значение частоты ритма.
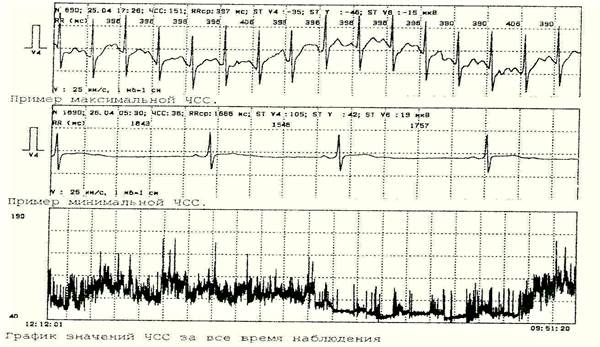
Рис. 2. Исследование проводилось на системе «Кардиотехника», ИНКАРТ, С-Пб.
Длительность наблюдения – 21 час. 39 мин., из которых непригодны для анализа – 25 мин. Проводилось амбулаторно. Регистрировались отведения: V4, Y, V6.
ФИО: Иванов Н.Н. Дата рождения: 5.02.1985. Возраст: 18 лет.
1. ЧСС: средняя днем (продолжит. 11 час. 17 мин.)
-80 уд/мин., мин. 54 (12:56), макс. 137 (09:25);
средняя во время ночного сна (продолжит. 7 час. 57 мин).
- 54 уд/мин., мин. 44 (05:30), макс. 85 (23:40);
при функциональных нагрузках (продолжит. 3 час. 31 мин.)
-93 уд./мин., мин. 73 (14:16), макс. 137 (09:25);
Циркадный индекс – 1,48.
Динамика ЧСС без особенностей. Снижение ЧСС ночью – избыточное. Прирост ЧСС на нагрузку – адекватный.
Максимально подробно должны быть проанализированы и описаны нарушения ритма и проводимости. В этом же блоке дается описание основного ритма сердца (рис. 3). Ритм сердца здорового человека - синусовый. При нормальной функции синусового узла показатели суточной динамики ЧСС у пациентов старше 16 лет должны отвечать следующим условиям:
1. минимальная ЧСС, выявленная в течение суток, не ниже 40 уд/мин;
2. должен быть адекватный прирост ЧСС (до субмаксимальной) на фоне физических нагрузок или не менее чем до 90 уд/мин у пожилых лиц, не способных выполнить в ходе ХМ-ЭКГ значимые нагрузки;
3. паузы, обусловленные синусовой аритмией, должны быть не более 1500 мсек;
4. постэктопический интервал не более 1800 мсек;
5. нормальное значение циркадного индекса, составляющее 1,2-1,4.
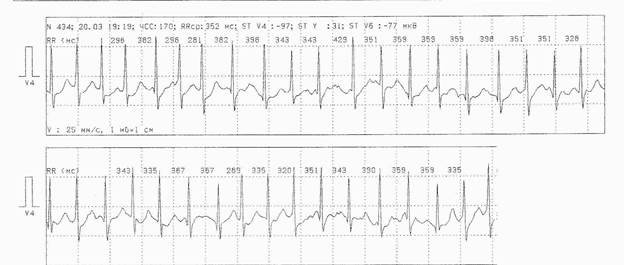
Рис. 3. У больного К. во время исследования наблюдались следующие ритмы:
Фибрилляция-трепетание предсердий (МА) с ЧСС от 65 до 181 (в среднем 100) ударов в минуту, который состоял из 9 участков длительностью от 1 мин. до 10 час. 30 мин. (общая длительность 12 час. 11 мин), а также синусовый ритм с ЧСС от 70 до 139 (в среднем 90) ударов в минуту, состоящий из 8 участков, длительностью от 13 мин. до 2 час. 1 мин. (общей длительностью 6 час. 50 мин.).
Максимально подробно должны быть описаны наиболее клинически значимые нарушения ритма и проводимости, такие как пароксизмы тахикардии или мерцания предсердий, эпизоды асистолии, периоды нарушения внутрижелудочкового проведения. В описании таких аритмий должно быть указано число, длительность, ЧСС. Частые нарушения ритма (экстрасистолия, миграция водителя ритма по предсердиям и т.д.) могут быть описаны с меньшей детализацией. Необходимо обязательно отдельно отмечать желудочковые и наджелудочковые нарушения ритма, а также одиночные, парные и групповые экстрасистолы. Подсчитывается их число за время наблюдения, день и ночь, среднее число за час наблюдения и разброс (рис. 4).
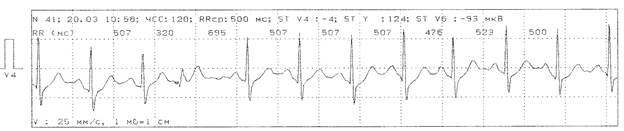
Рис. 4. Больной К. Во время проведенного ХМ-ЭКГ зарегистрировалось: одиночная желудочковая экстрасистолия с предэктопическим интервалом от 312 до 554 (средний - 428) мсек.
ВСЕГО: 1258 (от 0 до 201, в среднем 103 в час). Днем: 500 (103 в час). Ночью 758 (103 в час). Во время ФН: 97 (55 в час).
Все выявленные нарушения ритма и проводимости должны иллюстрироваться примерами ЭКГ (рис. 5, 6).
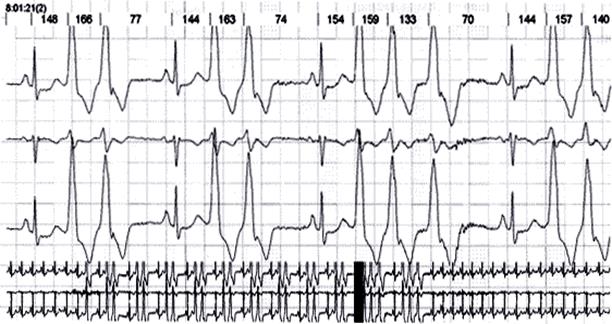
Рис. 5. Нарушения ритма у больной С. с идиопатической дилатационной кардиомиопатией. Регистрируется парная желудочковая экстрасистолия, короткие пароксизмы желудочковой тахикардии. Исследование выполнено на холтеровской системе Holter for Windows 3+, Rozinn Electronics (США).
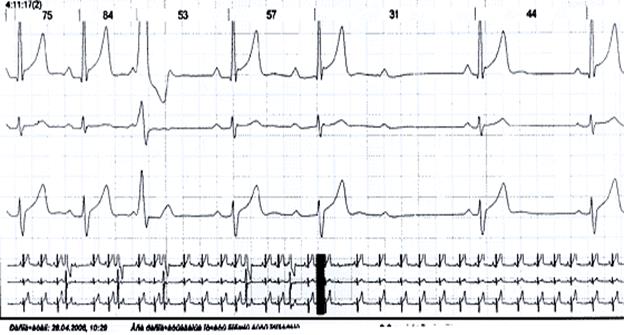
Рис. 6. Холтеровское мониторирование ЭКГ больного Д. с парасистолией, атриовентрикулярной блокадой II степени с периодами Самойлова-Венкебаха.
Для длительных эпизодов демонстрируется два примера – начало и окончание аритмии (рис. 7, 8).
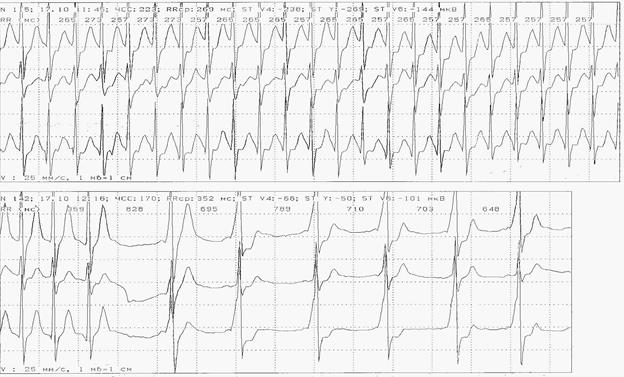
Рис. 7. Пароксизм и выход из пароксизма наджелудочковой тахикардии у больного Д. с синусовым ритмом и синдромом WPW. Исследование проведено на системе Кардиотехника (фирма ИНКАРД, С-Петербург).
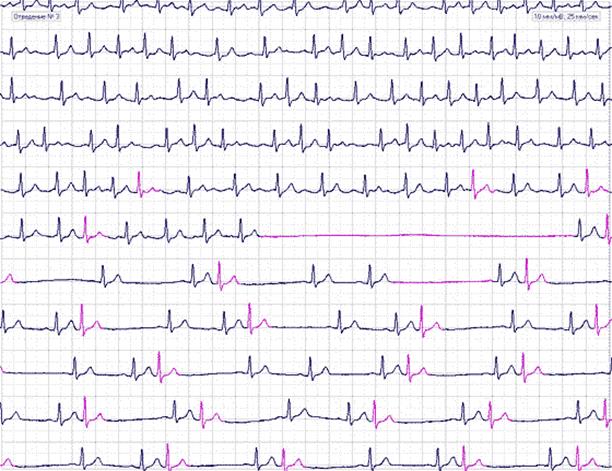
Рис. 8. У больного А. с синдромом слабости синусового узла, пароксизмальной формой фибрилляции предсердий, регистрируется период асистолии 5,8 сек., предшествующий восстановлению синусового ритма, синоатриальная блокада, аллоритмированная суправентрикулярная экстрасистолия по типу би-, три- и квадригеминии. Исследование выполнено на холтеровской системе Holter for Windows 3+, Rozinn Electronics (США).
Все выявленные аритмии, по возможности, группируются в синдромы, такие, как СССУ, WPW и др. и комментируются применительно к нормативам (рис. 9).
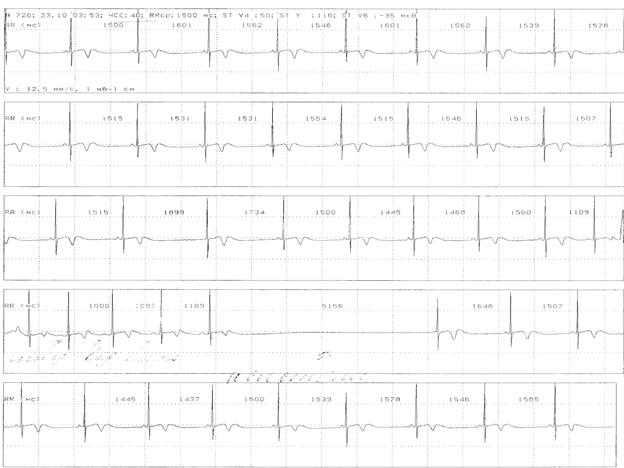
Рис. 9. Больной Е., 9 лет. СССУ. Основной ритм – синусовый. Выраженная синусовая аритмия. Эпизоды миграции водителя ритма по предсердиям. СА-блокада II степени с выскальзывающими сокращениями из АВ-соединения, периодами асистолии длительностью до 5 сек (ночью). Исследование проведено на системе Кардиотехника (фирма ИНКАРД, С-Петербург).
У некоторых больных в течение времени мониторирования наблюдается смена основного ритма сердца. В этих случаях в заключении необходимо дать описание смен основного ритма сердца, а динамика ЧСС и характеристика выявленных нарушений ритма и проводимости дается по каждому ритму.
Необходимым блоком анализа и заключения по данным мониторирования является оценка конечной части желудочкового комплекса, или анализ сегмента ST-T. Изменение сегмента ST, как возможный признак ишемических изменений миокарда, оцениваются особенно тщательно. Если изменения отсутствуют, этот факт констатируется в заключении.
Оценка сегмента ST проводится по следующим параметрам:
1) величина депрессии или элевации сегмента ST;
2) тип смещения сегмента ST;
3) продолжительность смещения сегмента ST.
Измерение этих параметров проводится по трем точкам:
1) точка изоэлектричности на сегменте PQ;
2) точка сочленения (j) находится в месте перехода зубца S в сегмент ST;
3) точка ишемии (i) отстоит от точки j на 0,06-0,08 сек.
К ишемическим изменениям ЭКГ относятся:
1) депрессия сегмента ST в точке i на 1мм горизонтального или косонисходящего типа;
2) медленная косовосходящая депрессия сегмента ST в точке i на 2мм и более;
3) элевация сегмента ST на 1мм и более.
4) продолжительность смещения сегмента ST должна быть не менее 1 мин.
Изменения полярности и амплитуды зубца Т имеют меньшее диагностическое значение в связи с их большой изменчивостью, связанной с вегетативными влияниями, электролитными нарушениями и другими причинами.
Ишемические изменения сегмента ST-T описываются максимально подробно. Для каждого эпизода смещения ST определяется величина и форма смещения в каждом из регистрируемых отведений, длительность эпизода, пороговая и максимальная ЧСС, ЧСС при исчезновении смещения, условия возникновения (физическая или эмоциональная нагрузка, покой и т.д.), наличие ощущений. По всей записи определяется число эпизодов, их суммарная длительность. Необходимо привести несколько эпизодов измененной ЭКГ в сравнении с исходной. Ишемические эпизоды должны иллюстрироваться графиками смещения сегмента ST (рис.10).
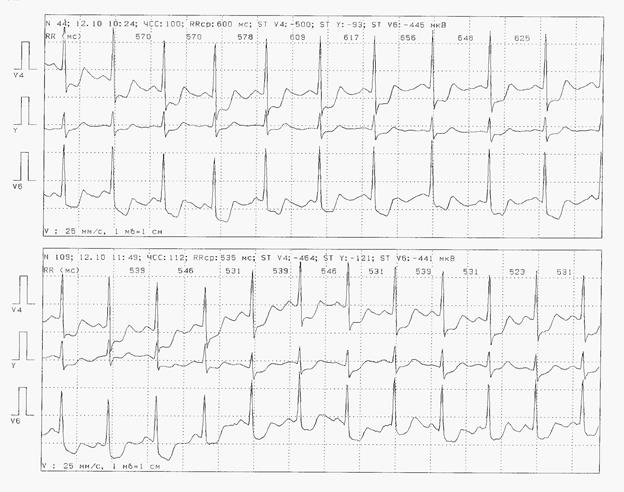
Рис. 10. Больной А., ишемические изменения с. ST-T.
| № | Время возникновения | Длитель-ность (мин) | Полярность и амплитуда смещения в отведениях | ЧСС (уд/мин) | ФН | № фрагмента | Ощуще- ния | |||
| V4 | Y | V6 | порог | макс | ||||||
| 10:24 | -295 | -225 | -248 | + | + | |||||
| 11:49 | -279 | -200 | -240 | + | + | |||||
| 16:21 | -267 | -223 | -242 | + | + | |||||
| Всего | -295 | -225 | -248 | 100% | ||||||
При исходном: -119 -68 -90.
Эпизоды депрессии сегмента ST, выраженной, в отведениях, характеризующих потенциалы передней, нижнее-диафрагмальной и боковой стенок левого желудочка на фоне выраженных исходных изменений ST-T, сопровождающиеся болями за грудиной, одышкой (см дневник), возникающие при нагрузке при пороговой ЧСС 98 уд/мин.
ХМ-ЭКГ дает возможность не только диагностировать ИБС, но и получить информацию о тяжести состояния больного с известным диагнозом “ИБС”, определить прогноз и особенности ведения больного.
При стабильной стенокардии может быть использована величина пороговой ЧСС - это та величина, при превышении которой на ЭКГ регистрируются признаки ишемии.
Если стенокардия ФК I и IV достаточно четко определяют по клиническим данным, то ФК II и III различить трудно. Считают, что для ФК II характерна пороговая ЧСС, превышающая 95 ударов в минуту, а для ФК III- 95 ударов в минуту и меньше.
Важно учитывать и общую длительность ишемии за сутки. Неблагоприятным прогностическим признаком считается общая продолжительность ишемии более 60 минут за сутки.
Приведенные выше параметры учитываются при оценке динамики заболевания, подборе антиангинальной терапии и определении ее эффективности. Однако в некоторых случаях оценка ишемических изменений ЭКГ невозможна или затруднена, что связано с исходными изменениями конечной части желудочкового комплекса, маскирующими ишемические, при следующих видах патологии:
1) блокада ЛНПГ;
2) синдром WPW (рис. 11);
3) синдром укороченного интервала PQ (невозможно установить изолинию при тахикардии);
4) при аневризме миокарда;
5) блокады ножек п. Гиса;
6) выраженные гипертрофии миокарда.
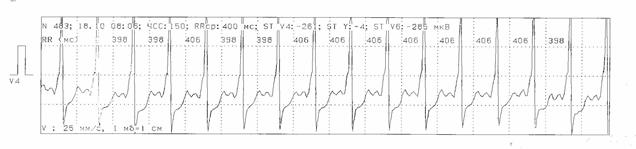
Рис. 11. Больной Д. Ритм синусовый с синдромом WPW. Диагностика ишемических изменений ST-T затруднена из-за наличия WPW синдрома.
Чувствительность и специфичность ишемических изменений сегмента ST для диагностики ИБС при ХМ-ЭКГ ниже, чем пробы с физической нагрузкой. Это связывают с меньшим уровнем физической активности больных при проведении ХМ-ЭКГ, а также небольшим количеством анализируемых отведений, не всегда наиболее информативных для выявления смещений сегмента ST.
Однако ценность метода состоит в том, что исследование проводится в условиях естественной активности больного. Метод позволяет выявлять закономерности появления ишемических изменений ЭКГ у больных ИБС, которые могут быть обусловлены не только увеличением потребности миокарда в кислороде, но и другими механизмами. В связи с этим особую ценность ХМ ЭКГ представляет для выявления безболевой ишемии миокарда, ишемии миокарда в условиях покоя, в ночные часы, при подозрении на вариантную стенокардию (рис. 12). Эпизоды безболевой ишемии миокарда при ХМ ЭКГ выявляются у большего процента пациентов с ИБС по сравнению с нагрузочными тестами.
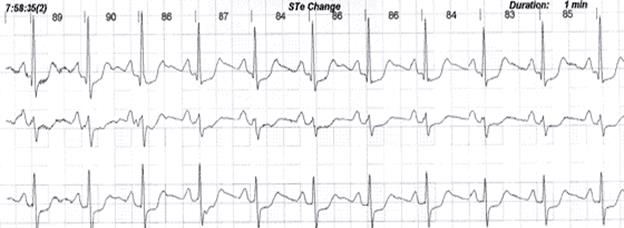
Рис. 12. Безболевая ишемия миокарда, представленная в виде значимой депрессии сегмента ST. Исследование выполнено на холтеровской системе Holter for Windows 3+, Rozinn Electronics (США).
Безболевая, “немая” ишемия миокарда может встречаться у больных ИБС с типичными болевыми приступами, а может быть единственным проявлением заболевания.
P. Cohn предложил классификацию безболевой ишемии миокарда, в которой выделил 3 группы больных:
1) лица с доказанным гемодинамически значимым стенозом коронарных артерий (например, при коронарографии), без приступов стенокардии, инфаркта миокарда в анамнезе, нарушений сердечного ритма и застойной сердечной недостаточности;
2) лица с инфарктом миокарда в анамнезе, без приступов стенокардии;
3) лица с типичными приступами стенокардии или их эквивалентами.
При наличии эпизодов безболевой ишемии миокарда ориентация только на клинику болевой ишемии приводит к недооценке тяжести состояния больного. Кроме того, эти пациенты не получают адекватной терапии и поэтому представляют группу высокого риска в отношении развития тяжелых осложнений ИБС, в том числе внезапной смерти. Предполагается, что безболевое смещение сегмента ST ассоциируется с вазоспазмом коронарных сосудов.
Определение толерантности к физической нагрузкепроизводится по данным выполнения лестничных проб.Подъемы по лестнице проводится в привычном для больного темпе, они должны быть необременительны для пациента и их следует повторять несколько раз в сутки.При каждой нагрузке фиксируется объем выполненной работы, мощность, достигнутая ЧСС (в том числе в % от максимальной для данного пациента). Отмечается причина прекращения нагрузки, а при появлении ишемических изменений на ЭКГ- их выраженность, локализация и время восстановления (табл.1).
Таблица 1
Функциональные нагрузки
| № | Время начала подъема | t сек | h м | А кг*м | Р Вт | ЧСС исх | ЧСС макс | % от макс ЧСС | Ише- мия | Арит- мия | Причина прекращения | Тера- пия |
| 12:08 | - | - | одышка | - | ||||||||
| 14:57 | + | - | одышка | - |
В течение времени наблюдения выполнены 2 ФН в виде подъема по лестнице мощностью от 49 до 65 Вт (ср-57 Вт). Объем выполненной работы 600 кг/м с ЧСС от 103 до 118 (ср-110), что соответствует 69-79% (ср-74) от максимальной для данного возраста. Субмаксимальная ЧСС достигнута. Причина прекращения нагрузок- одышка (100%). Во время 1 нагрузки были зафиксированы ишемические изменения на ЭКГ. Толерантность к нагрузке ниже средней.
Большое значение имеет связьэпизодов ишемии миокарда с ЧСС, нарушениями ритма и проводимости. Возможно выявление “ишемических аритмий”, то есть таких нарушений ритма, появление которых связано с эпизодами транзиторной ишемии миокарда. В тех случаях, когда пациент ощущает эти аритмии, в дальнейшем врач подбирает терапию, ориентируясь на эти ощущения, в противном случае ведение больного становится возможным только под контролем мониторирования.
6.Формирование клинического заключения.
Заключение по ХМ-ЭКГ включает:
1. описание выявленных нарушений ритма и проводимости, эпизодов транзиторной ишемии миокарда, эпизодов тахи- и брадикардии и возможной связи этих нарушений между собой;
2. комментарии специалиста, проводящего исследование, в которых он обращает внимание на клинически значимые изменения, определяет их выраженность, тяжесть, прогностическое значение, возможный патогенез, объединяет выявленные нарушения в синдромы, оценивает данные применительно к поло-возрастным нормативам;
3. числовые параметры, характеризующие ЧСС, число аритмий, которые могут быть представлены в виде общего описания, таблиц или графиков;
4. эпизоды ЭКГ, иллюстрирующие все выявленные нарушения.
Корректно и подробно сформулированное заключение по ХМ-ЭКГ представляет лечащему врачу большой объем информации, позволяющий уточнить диагноз, разобраться в симптоматике пациента, оценить тяжесть состояния, а во многих случаях и выявить прогностически важные признаки и определить патогенез нарушений. Кроме того, даже однократное исследование помогает более корректно выбрать терапию для данного больного, учитывая возможные противопоказания, а при повторных наблюдениях – индивидуально подобрать оптимальные препараты и проконтролировать их эффективность и безопасность.
Таким образом, ХМ-ЭКГ применяется для диагностики нарушений ритма и проводимости сердца. Особенное диагностическое значение ХМ приобретает в тех случаях, когда подозревается ИБС, но проведение нагрузочных проб противопоказано или их применение не дает результатов - при стенокардии покоя и стенокардии Принцметала, сочетании стенокардии с атипичными болями. ХМ-ЭКГ позволяет получить информацию в тех случаях, когда противопоказаны фармакологические пробы, его проведение незаменимо у пациентов с безболевой ишемией миокарда.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|