
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Гипертензия сосудистого происхождения (артериальная гипертензия)
Низкое кровяное давление (гипотензия) приводит к недостаточному кровоснабжению органов, что может вызвать дисфункцию или гибель тканей. Высокое кровяное давление (гипертензия) обусловливает повреждение сосудов и различных органов.
Сохраняющееся диастолическое давление более 89 мм рт. ст. или систолическое давление более 139 мм рт. ст. сопряжено с увеличением риска атеросклероза, поэтому такое превышение принято считать показателем клинически значимой гипертензии.
Факторы, обусловливающие развитие артериальной гипертензии, в большинстве случаев неизвестны. О первичной (эссенциальной ) гипертензии можно сказать только, что это многофакторное заболевание, возникающее в результате сочетанного эффекта множественных генетических полиморфизмов и факторов окружающей среды.
Распространенность и предрасположенность к развитию осложнений гипертензии увеличиваются с возрастом. Оба показателя выше среди лиц с темным цветом кожи. Как показано далее, гипертензия —один из главных факторов риска развития атеросклероза, также она лежит в основе патогенеза многих других заболеваний. Наряду с прочим гипертензия может служить причиной гипертрофии сердца и сердечной недостаточности, а также деменции после множественных инфарктов, расслоения аорты и почечной недостаточности. Обычно гипертензия остается бессимптомной до поздних сроков ее развития, даже значительно повышенное кровяное давление может годами не проявляться клинически. В отсутствие лечения ~ 50% пациентов с гипертензией умирают от ишемической болезни сердца (ИБС) или хронической сердечной недостаточности, ~ 30% —от инсульта. Профилактическое снижение кровяного давления резко уменьшает частоту связанной с гипертензией патологии.
Классификации артериальных гипертензий: по механизму развития - первичная (гипертоническая болезнь) и вторичная (симптоматическая) гипертензия - почечную (реноваскулярную и ренопаренхиматозную), эндокринная (при синдроме Иценко-Кушинга, феохромоцитоме, гипертиреозе, гиперпаратиреозе), нейрогенная (органические повреждения структур головного мозга, регулирующих артериальное давление), рефлексогенная (повреждение барорецепторных зон), гемодинамическая (эритремия, коарктация аорты, недостаточность аортального клапана).
Гипертоническая болезнь (эссенциальная гипертензия) - хроническое заболевание, основным проявлением которого служит повышение артериального давления. Факторы риска: наследственность, психоэмоциональное перенапряжение и избыточное потребление поваренной соли, а также курение, злоупотребление алкоголем, повышенная масса тела, сахарный диабет, гиподинамия и др. Все факторы риска артериальной гипертензии приводят к увеличению артериального давления вследствие спазма артериол и мелких артерий, повышения периферического сосудистого сопротивления, обусловленного активацией, прежде всего, ренинангиотензиновой системы, а также повышением минутного объема сердца (гиперволемией).
Другими словами: В табл. 11. 2 перечислены типы и основные причины гипертензии. У небольшого количества пациентов (~ 5%) гипертензия является вторичной (или симптоматической ) как результат болезни почек или надпочечников, например первичного альдостеронизма, синдрома Кушинга, феохромоцитомы, а также сужения почечной артерии, вызываемого обычно атеросклеротическими бляшками (вазоренальиая гипертензия), или другой установленной причины. В ~ 95% случаев гипертензия является первичной (или идиопатической ). Эта форма гипертензии, как правило, не создает проблем в ближай шие сроки. При надлежащем лечении пациенты могут жить долго без проявления симптомов, если только не развиваются инфаркт миокарда, цереброваскулярные нарушения или другие осложнения.
У небольшого количества пациентов (~ 5%) кровяное давление быстро растет и в отсутствие лечения в течение 1-2 лет приводит к смерти. Данный клинический синдром, называемый злокачественной гипертензией (или быстро прогрессирующей ), характеризуется высоким кровяным давлением (систолическое давление выше 200 мм рт. ст., диастолическое давление выше 120 мм рт. ст. ), почечной недостаточностью, ретинальной геморрагией и экссудатом с отеком диска зрительного нерва или без отека. Синдром может возникнуть у нормотензивных лиц, однако чаще присоединяется к уже существующей доброкачественной гипертензии —первичной или вторичной.
Поддержание кровяного давления в пределах нормы.
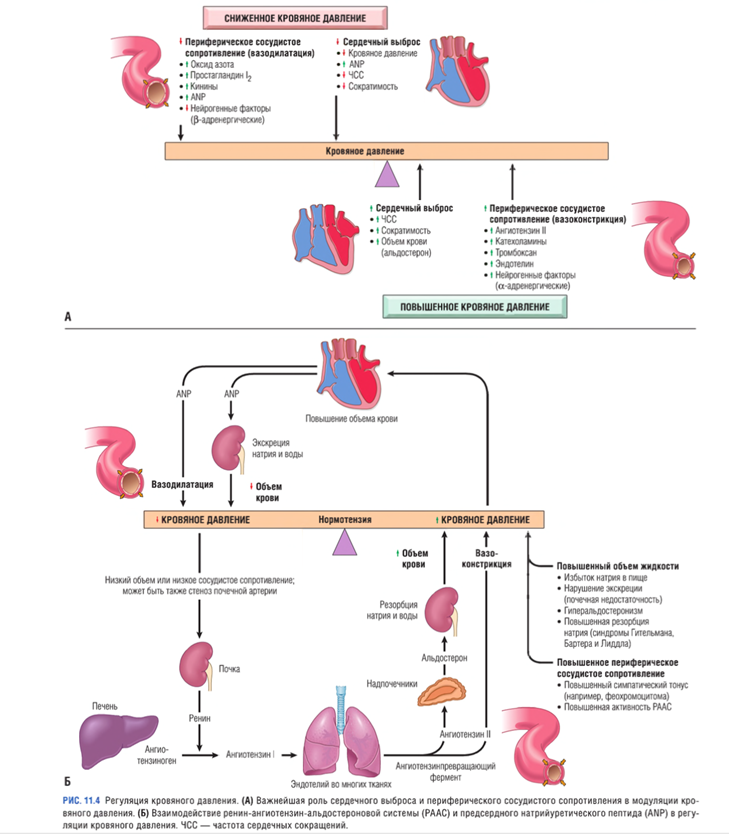
Кровяное давление — это функция сердечного выброса и периферического сосудистого сопротивления (рис. 11. 4А), двух гемодинамических переменных, находящихся под влиянием множественных генетических факторов и факторов окружающей среды. Главными факторами, определяющими различия кровяного давления в пределах одной популяции и между популяциями, являются возраст, пол, индекс массы тела и диета, в особенности потребление соли.
Сердечный выброс существенно зависит от объема крови, на который, в свою очередь, влияет гомеостаз натрия. Периферическое сосудистое сопротивление обеспечивают главным образом артериолы, и в его регуляции играют определенную роль ней рогенные и гормональные факторы. Нормальный сосудистый тонус отражает баланс между дей ствием гуморальных вазоконстрикторных факторов (например, ангиотензина II, катехоламинов и эндотелина) и вазодилататоров (например, кининов, простагландинов и оксида азота). Существует также ауторегуляцияпериферического сосудистого сопротивления, благодаря которой усиление кровотока индуцирует вазоконстрикцию, предотвращающую гиперперфузиютканей. На регуляцию кровяного давления воздей ствуют также местные факторы: pH и гипоксия, а- и б-адренергические системы, влияющие на частоту сердечных сокращений (ЧСС), силу сокращения сердца и сосудистый тонус. Интегрирующая функция этих систем обеспечивает необходимую перфузию всех тканей, несмотря на существующие регионарные различия.
В регуляции кровяного давления важную роль играют почки (см. рис. 11. 4Б):
· через РААС почки влияют как на периферическое сосудистое сопротивление, так и на гомеостаз натрия. В ответ на падение кровяного давления клетки, расположенные около почечных клубочков, продуцируют ренин. Он превращает ангиотензиноген плазмы в ангиотензин I, который затем трансформируется в ангиотензин II под дей ствиемангиотензинпревращающего фермента. Ангиотензин II повышает кровяное давление, увеличивая как периферическое сосудистое сопротивление (прямое дей ствие на гладко мышечные клетки сосудов), так и объем крови (стимуляция секреции альдостерона и усиление реабсорбции натрия в дистальных канальцах);
· Почки также продуцируют разнообразные антигипертензивные, расслабляющие сосуды вещества (включая простагландины и оксид азота), предположительно уравновешивающие вазопрессорные эффекты ангиотензина;
· При снижении кровяного давления клубочковая фильтрация падает, приводя к повышению реабсорбции натрия в проксимальных канальцах, благодаря чему натрий сохраняется, а объем крови увеличивается;
· Натрий уретические факторы, включая натрий уретические пептиды, секретируемые миокардом желудочков и предсердий в ответ на увеличение объема крови, ингибируют реабсорбцию натрия в дистальных канальцах, тем самым вызывая экскрецию натрия и диурез. Натрий уретические пептиды индуцируют также вазодилатацию, по этому их можно рассматривать в качестве эндо генных ингибиторов РААС.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|