
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
ПЕРВЫЙ МОСКОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ имени И.М.СЕЧЕНОВА 6 страница
2. Болезни крови
3. Прием иммуносупрессивных препаратов
4. Стрессы
5. ВИЧ инфекция
527. Что из нижеперечисленного относится к клиническим проявлениям
опоясывающего герпеса:
1. Локализация высыпаний по ходу нервных волокон
2. Продромальные явления
3. Невралгические боли
4. Сгруппированные везикулы
5. Корки
528. Что относится к осложнениям опоясывающего герпеса:
1. Нарушение водно-электролитного баланса
2. Постгерпетические невралгии
3. Вторичная пиодермия
4. Менингоэнцефалит
5. Гангренизация
529. Что относится к патоморфологическим изменениям при опоясывающем
герпесе:
1. Баллонирующая дистрофия
2. Акантолиз
3. Внутриэпидермальные везикулы
4. Неравномерный акантоз
5. Гигантские многоядерные кератиноциты
530. Укажите методы диагностики опоясывающего герпеса:
1. Реакция прямой иммунофлюоресценции с моноклональными антителами
2. ПЦР
3. РИБТ
4. Выделение вируса в культуре клеток
5. Гистологическое исследование биоптата
531. Какие препараты могут применяются в профилактических целях при простом герпесе:
1. Ацикловир
2. Тербинафин
3. Интерферон
4. Метотрексат
5. Азатиоприн
532. При каких состояниях возможно возникновение рецидива опоясывающего герпеса:
1. Приём цитостатиков
2. Приём антибиотиков
3. Приём иммуносупрессоров
4. ВИЧ - инфекция
5. Онкологические заболевания
533. Основные клинические признаки вульгарных бородавок:
1. Желтовато - серый цвет
2. Розовато - красноватый цвет
3. Полушаровидная форма
4. Полигональные очертания
5. Шероховатая поверхность
534. В патогенезе вульгарных угрей существенное значение имеют:
1. Гиперпродукция кожного сала
2. Усиленная кератинизация фолликулярного протока
3. Паралитическое расширение мелких сосудов
4. Абсолютная или относительная гиперандрогения
5. Активноcть Propionibacterium acnes
535. Клиническими разновидностями акне являются все нижеперечисленные,
кроме:
1. Медикаментозные акне
2. Себорейные акне
3. Юношеские акне
4. Поздние акне у женщин
5. Угри новорожденных
536. Розацеа характеризуется всем перечисленным, кроме:
1. Комедонов
2. Пустул
3. Локализации на лице
4. Телеангиэктазии
5. Эритемы
537. Для себорейного дерматита характерны признаки:
1. Везикул и пузырей
2. Лихенификации и лихеноидных полигональных папул
3. Депигментации
4. Шелушения жирными чешуйками в очагах эритемы
5. Поражения локтевых и подколенных складок, ладоней
538. Розацеа следует дифференцировать с:
1. Периоральным дерматитом
2. Дискоидной красной волчанкой
3. Фотодерматитом
4. Вульгарными угрями
5. Себорейным дерматитом
539. Выделяют следующие разновидности розацеа:
1. Отофима
2. Ринофима
3. Папулопустулезная розацеа
4. Офтальморозацеа
5. Эритематозная розацеа
540. В терапии розацеа используют:
1. Метронидазол
2. Изотретиноин
3. Доксициклин
4. Дипроспан
5. Преднизолон
541. В терапии тяжелых форм акне применяют:
1. Антибиотики
2. Изотретиноин
3. Антиандрогены
4. Метронидазол
5. Иммуномодуляторы
542. В патогенезе розацеа имеют значение следующие факторы, кроме:
1. Ангионевротических расстройств
2. Непереносимости глютена
3. Заболеваний желудочно-кишечного тракта
4. Эндокринопатий
5. Инсоляции
543. Вместной терапии акне целесообразно использование всех нижеперечисленных средств, кроме:
1. Местных антибиотиков
2. Местных ретиноидов
3. Местных стероидов
4. Бензоила пероксида
5. Салициловой кислоты
544. К врачу обратилась женщина 54 лет с жалобами на высыпания на коже лица, которые впервые появились около года назад и через некоторое время самостоятельно разрешились. Через полгода осенью после длительной инсоляции во время пребывания на даче отметила появление нарастающего стойкого покраснения кожи лица, а затем сыпи. Из анамнеза: с детства легко и быстро краснела. Менопауза в течение 2-х лет. При осмотре: высыпания представлены застойно-синюшной эритемой с большим количеством телеангиэктазий, которые локализуются только на коже лица, преимущественно в области щек, носа и подбородка, где кроме того имеются довольно многочисленные плоские лентикулярные папулы и единичные нефолликулярные пустулы. Субъективно: легкий зуд.
1. Дискоидная волчанка
2. Акне
3. Периоральный дерматит
4. Розацеа
5. Импетиго вульгарное
545. К вам обратился мужчина 27 лет с жалобами на покраснение кожи лица, которое появилось 2 года назад. Из анамнеза: самостоятельно пользовался различными кортикостероидными кремами и мазями, в том числе фторокортом, флуцинаром, целестодермом В и др. Отмечает положительный эффект от проводимой терапии, однако любая попытка отказаться от стероидной мази приводит к ухудшению кожного заболевания, при этом наблюдается значительное усиление покраснения кожи лица, отек, появление чувства жжения. Считает, что единственно возможным способом поддержания достойного эстетического вида кожи являются кортикостероидные средства. Последнее время использует дермовейт. При осмотре: кожа щёк, носа застойно гиперемирована с большим количеством синюшных телеангиэктазий. Субъективно: лёгкий зуд, чувство стягивания кожи, жжение.
1. Дискоидная волчанка
2. Розацеа
3. Периоральный дерматит
4. Акне
5. Себорейный дерматит

546. Какие подтипы розацеа выделяют:
1. Эритематозно-телеангиоэктатическая
2. Папулопустулезная
3. Инфильтративно-гипертрофическая
4. Некротическая
5. Гиперкератотическая
547. Обратилась девушка 27 лет с жалобами на высыпания на коже лица, которые впервые появились в возрасте 15 лет. Лечилась у дерматологов с диагнозом себорея, применяла различные косметические средствами для проблемной кожи лица с временным эффектом. Из семейного анамнеза: у матери кожа лица жирная, пористая. При осмотре: кожа лица тонкая, на ощупь жирная, шероховатая, имеет желтоватый оттенок за счет нежных прозрачных чешуек в Т-образной зоне и на висках. На носу, подбородке, в межбровье – многочисленные закупоренные комедонами устья волосяных фолликулов, в области щек закрытые комедоны – милиумы, мелкие папулы и пустулы, единичные рубчики, пигментированные пятна. Немногочисленные подобные высыпания имеются в верхней части груди спины. Субъективных ощущений нет. Какие факторы могли способствовать длительному и упорному течению болезни?
1. Нарушения функций вегетативной нервной системы
2. Характер питания
3. Очаги хронической инфекции
4. Патология эндокринной системы
5. Психические заболевания
548. Субъективно офтальморозацеа характеризуется:
1. Зудом
2. Жжением
3. Болезненностью
4. Светобоязнью
5. Ощущением инородного тела
549. У молодого человека 17 лет на фоне повышенной сальности кожи лица, верхней трети спины и груди, где видны многочисленные комедоны, периодически появляются гнойнички и узелки, не сопровождающиеся существенными субъективными ощущениями. Ваш диагноз:
1. Розацеа, пустулезная стадия
2. Фурункулез
3. Вторичный сифилис
4. Вульгарные угри
5. Вульгарный сикоз
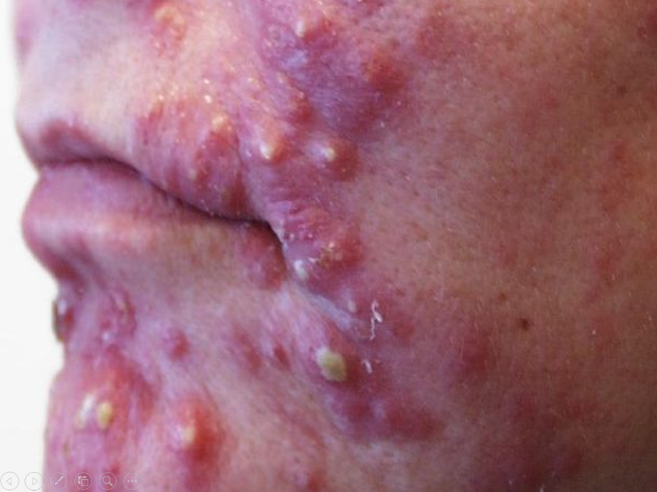
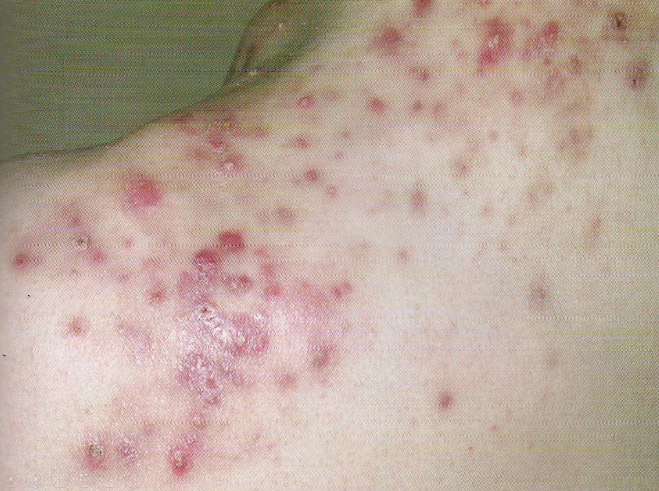
550. Больной 17 лет предъявляет жалобы на высыпания на лице, спине. Субъективные ощущения отсутствуют. Сопутствующие заболевания отрицает. В анамнезе у отца в переходном возрасте была угревая болезнь. Считает себя больным с 13 лет, когда без видимой причины появились множественные мелкие высыпания на лице. Постепенно процесс принял более распространенный характер. Из опроса больного выяснено, что он злоупотребляет шоколадными конфетами и булочками. Лечился амбулаторно, применял клерасил, спиртовые лосьоны, с незначительным эффектом. При осмотре на коже лица и спины наблюдаются множественные поверхностные элементы сыпи, имеют конусовидную форму, многие пронизаны волосом в центральной части, где просвечивает гнойное содержимое, диаметр их составляет 1-5 мм. На месте бывших элементов не остается стойких изменений кожи. Дайте определение первичному морфологическому элементу сыпи.
1. Фолликулярная пустула
2. Фликтена
3. Пузырек
4. Эктима
5. Узелок
551. Для наружной терапии стероидной розацеа рекомендуется использовать все, кроме:
1. Дипросалик
2. Элоком
3. Целестодерм В с гарамицином
4. Скинорен
5. Розамет
552. Укажите какая локализация сыпи характерна длярозацеа?
1. На коже лица и волосистой части головы
2. На коже лица и верхней части груди и спины
3. В складках кожи
4. Исключительно на коже лица
5. На коже лица, задней поверхности шеи
553. Развитию себорейного дерматита способствуют:
1. Наследственная предрасположенность
2. Нарушение равновесия между эстро- и андрогенными гормонами
3. Повышенная экскреция кожного сала
4. Развитие дрожжеподобных грибов Pityrosporum ovale
5. Очаги хронической инфекции
554. Наиболее выражены проявления себорейного дерматита на участках кожного покрова:
1. Лицо
2. Грудь
3. Спина
4. Волосистая часть головы
5. Верхние конечности
555. Дифференциальный диагноз себорейного дерматита проводят с:
1. Себорейным псориазом
2. Розацеа
3. Папулезным сифилидом
4. Атопическим дерматитом
5. Микозом гладкой кожи
556. Какие физиотерапевтические процедуры эффективны в лечении розацеа:
1. Дермабразия (шлифование)
2. Диатермокоагуляция
3. Лазеродеструкция сосудов
4. Криотерапия жидким азотом
5. Все вышеперечисленное верно
557. По характеру элементов выделяют угри:
1. Индуративные
2. Некротические
3. Медикаментозные
4. Флегмонозные
5. Конглобатные
558. При легкой степени тяжести угревой болезни используют:
1. Наружные ретиноиды
2. Системные антибиотики
3. Роаккутан
4. Топические антибиотики
5. Бензоила пероксид
559. При тяжелых формах акне, а также в случае неэффективности лечения используют системные ретиноиды (изотретиноин), которые обычно назначают на срок:
1. 2-3 месяца
2. 2-3 недели
3. 6-12 месяцев
4. 3-4 недели
5. 3-4 месяца
560. В местной терапии вульгарных угрей используют:
1. Азелаиновая кислота
2. Целестодерм В с гарамицином
3. Адвантан
4. Базирон АС
5. Дифферин
561. Какова профилактика рецидивов розацеа:
1. Длительные занятия физической нагрузкой
2. Фотозащитные средства с максимальным индексом фотозащиты
3. Исключение посещения солярия, бань, сауны
4. Курортное лечение на Черноморском побережье Крыма
5. Ношение широкополой шляпы
562. Укажите побочные эффекты длительного лечения кортикостероидами:
1. Атрофия кожи
2. Милиумы
3. Гипертрихоз лица
4. Телеангиэктазии
5. Стрии
563. Клиническая картина розацеа включает следующие признаки:
1. Очаги фолликулярного гиперкератоза
2. Атрофический рубец
3. Узелки и гнойнички на фоне эритемы
4. Инфильтрация кожи носа и увеличение его в размерах
5. Эритема с множественными телеангиэктазиями
564. В лечении вульгарных угрей используют все процедуры, кроме:
1. Пилинга
2. Механической чистки
3. Криомассажа жидким азотом
4. Токов Д’Арсонваля
5. ПУВА-терапии
565. Укажите типичный возраст появления вульгарных угрей:
1. Пожилой
2. Юношеский
3. Зрелый
4. Младший школьный
5. Вне зависимости от возраста
566. Акне представляет собой:
1. Гнойное воспаление апокринной потовой железы
2. Гнойное воспаление эккринной потовой железы
3. Гнойное воспаление сальной железы
4. Гнойное воспаление устья волосяного фолликула
5. Гнойное воспаление всего волосяного фолликула
567. В патогенезе вульгарных угрей существенное значение имеют все факторы, кроме:
1. Микробной обсемененности
2. Изменения количества кожного сала
3. Изменения качества сала
4. Паралитического расширения мелких сосудов
5. Усиления кератинизации фолликулярного аппарата
568. К тяжелым осложнениям вульгарных угрей относятся все, кроме:
1. Келоидных рубцов
2. Стойкой пигментации
3. Гипертрихоза
4. Психоэмоциональных расстройств
5. Длительного рецидивирующего течения, резистентного к терапии
569. К клиническим признакам вульгарных угрей относятся:
1. Наличие комедонов
2. Локализация на лице, спине, груди
3. Эволюционный полиморфизм высыпаний
4. Приуроченность пустул к сально-волосяному фолликулу
5. Все нижеперечисленное верно
570. Развитию и тяжелому течению себореи способствуют:
1. Наследственная предрасположенность
2. Эндокринопатии
3. Употребление в пищу большого количества экстрактивных веществ и углеводов
4. Патология ЖКТ
5. Все вышеперечисленное верно
571. В лечении себорейного дерматита применяют:
1. Кетоконазол
2. Серу
3. Дипросалик
4. Цинка пиритионат
5. Системные антимикотические средства
572. Какие из нижеперечисленных средств могут вызвать
появление медикаментозных угрей:
1. Препараты брома
2. Анаболические стероидные гормоны
3. Противосудорожные препараты
4. Цитостатические препараты
5. Препараты йода
573. К традиционным средствам терапии розацеа относят:
1. Азелаиновую кислоту
2. Метронидазол
3. Пасты с 2% нафталаном, ихтиолом
4. Ингибиторы кальциневрина
5. Дайвобет
574. Периоральным дерматитом чаще страдают:
1. Женщины в возрасте 40-60 лет
2. Мужчины после 60 лет
3. Женщины в возрасте 20-30 лет
4. Дети, первый год жизни
5. Женщины после 60 лет
575. Нередко при розацеа выявляется:
1. Дрожжеподобные грибы Pityrosporum ovale
2. Клещ Sarcoptes scabiei
3. Пузатый клещ зерновой чесотки
4. Грибы рода Candida
5. Клещ Demodex folliculorum
576. Выберите заболевания (одно или несколько), где провоцирующим фактором является злоупотребление стероидными мазями:
1. Масляные угри
2. Периоральный дерматит
3. Атерома
4. Атопический дерматит
5. Ринофима
577. Среди провоцирующих факторов в развитии периорального дерматита важную роль играет использование:
1. Наружных антимикотикотических средств
2. Наружных ретиноидов
3. Наружных антибиотиков
4. Фторированных топических ГКС
5. Местных противовирусных препаратов
578. Развитию периорального дерматита способствуют:
1. Стресс
2. Патология ЖКТ
3. Эндокринная патология
4. Гормональный дисбаланс
5. Все вышеперечисленное верно
579. Клиническая картина периорального дерматита представлена:
1. Нефолликулярными милиарными папулами
2. Комедонами
3. Фолликулярными пустулами
4. Пузырьками
5. Гиперемией кожи
580. Среди субъективных ощущений, сопровождающих периоральный дерматит, отмечают:
1. Резкое жжение
2. Горение
3. Зуд
4. Стягивание кожи
5. Все вышеперечисленное верно
581. Дифференциальный диагноз периорального дерматита проводится со
следующими заболеваниями:
1. Розацеа
2. Акне
3. Себорейный дерматит
4. Атопический дерматит
5. Ничего из вышеперечисленного
582. Лечение периорального дерматита включает в себя:
1. Антигистаминные
2. Седативные препараты
3. Кортикостероидные мази
4. Растительные примочки
5. Увлажняющие кремы
583. Наиболее эффективно патогенетическое лечение периорального дерматита:
1. Дипросаликом
2. Кетоконазолом
3. Метронидазолом
4. Азелаиновой кислотой
5. Дифферином
584. При истинной акантолитической пузырчатке триггерными факторами могут быть:
1. Лекарственные препараты
2. Стресс
3. Пищевые продукты, содержащие в своем составе группу тиола или танины
4. Длительный контакт с различными химическими веществами
5. Инсоляция
585. Клиническими формами истинной акантолитической пузырчатки являются:
1. Вегетирующая
2. Себорейная
3. Листовидная
4. Паранеопластическая
5. Вульгарная
586. Типичным для вульгарной пузырчатки является следующий первичный морфологический элемент:
1. Узелок
2. Пузырек
3. Пятно
4. Напряженный мелкий пузырь
5. Напряженный крупный пузырь
587. Больная, 45 лет, обратилась с жалобами на появление мелких напряженных пузырей и эрозий. Субъективные ощущения отсутствуют. Больна в течение трех недель. Начало заболевания связывает со стрессом. При осмотре - на неизмененнойкоже спины, грудной клетки, верхних конечностей выявляются мелкие напряженные пузыри, эрозии с ярко-розовым дном, резкими границами, некоторые покрыты корочками. При потягивании эпидермиса в сторону неизмененной кожи наблюдается отслойка эпидермиса. Укажите предположительный диагноз.
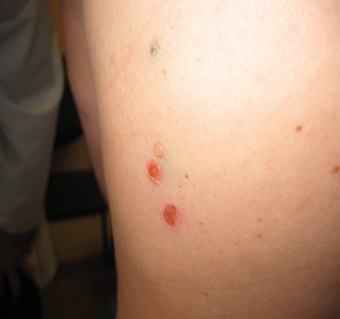
1. Истинная акантолитическая пузырчатка
2. Герпетиформный дерматит Дюринга
3. Простой герпес
4. Буллезный пемфигоид Левера
5. Опоясывающий герпес
588. При вульгарной пузырчатке в процессе клинической эволюции элементов возникают следующие вторичные морфологические элементы:
1. Язва
2. Корка
3. Воспалительное пятно
4. Рубец
5. Эрозия
589. Первичный морфологический элемент кожи при дебюте
вульгарной пузырчатки располагается
1. По краю рубца
2. На фоне эритемы
3. На поверхности папулы
4. На неизмененной коже
5. На поверхности бляшки
590. При вульгарной пузырчатке пузыри и эрозии могут иметь
следующую локализацию
1. Кожа
2. Слизистая оболочка гениталий
3. Слизистая оболочка полости рта
4. Слизистая оболочка носа
5. Слизистая оболочка гортани
591. При истинной акантолитической пузырчатке поражение слизистой оболочки полости рта сопровождается следующими субъективными ощущениями:
1. Жжением
2. Болезненностью
3. Зудом
4. Парестезиями
5. Чувством стянутости
592. Клинические проявления вегетирующей пузырчатки на коже изначально локализуются
1. На тыльной поверхности кистей
2. Вокруг естественных отверстий
3. В области кожных складок
4. Вокруг пупка
5. В области перехода слизистых оболочек на кожу
593. При вегетирующей пузырчатке типа Аллопо первичным морфологическим элементом сыпи является:
1. Везикула
2. Папула
3. Пустула
4. Бугорок
5. Воспалительное пятно
594. Больной с предположительными диагнозами истинная акантолитическая пузырчатка, буллезный пемфигоид Левера при проведении реакции прямой иммунофлюоресценции была выявлена фиксация IgG в межклеточной субстанции преимущественно в шиповатом слое эпидермиса, незначительное количество – в базальном. Укажите диагноз.
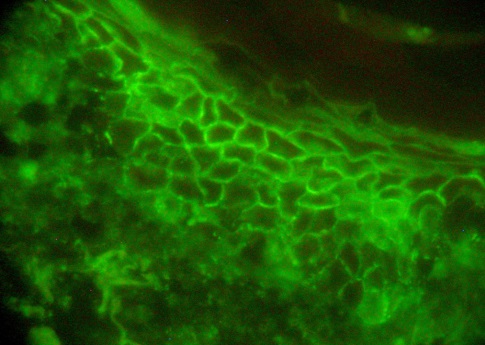
1. Герпетиформный дерматит Дюринга
2. Истинная акантолитическая пузырчатка
3. Простой герпес
4. Буллезный пемфигоид Левера
5. Опоясывающий герпес
595. Паранеопластическая пузырчатка развивается у больных, страдающих следующей патологией:
1. Рак внутренних органов
2. Лимфопролиферативные заболевания крови
3. Диабет
4. Болезнь Крона
5. Синдром Шегрена
596. Больной Б., 50 лет, обратился с жалобами на высыпания, локализующиеся преимущественно на коже лица, волосистой части головы, грудной клетки, спины, рук. Субъективно: боль в области высыпаний. Болен около месяца. При осмотре: сыпи представлена преимущественно обширными эрозиями, покрытыми корками и чешуйками. На видимо неизмененной коже единичные вялые пузыри до 1, 5 см в диаметре и мелкие напряженные с прозрачным или гнойным содержимым. При обследовании больного диагноз истинной акантолитической пузырчатки был подтвержден, выявлена опухоль легкого с метастазами во внутригрудные лимфоузлы. Назовите клиническую разновидность истинной акантолитической пузырчатки у данного больного.
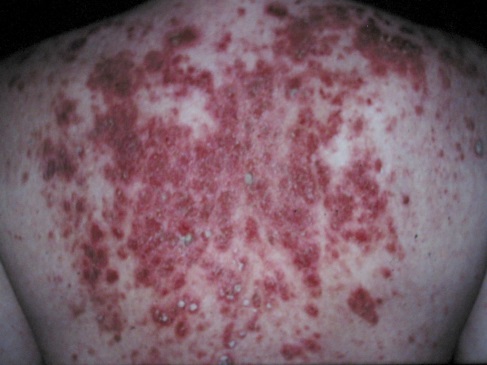
1. Вульгарная
2. Паранеопластическая
3. Вегетирующая
4. Листовидная
5. Себорейная
597. Какие феномены и симптомы характерны для истинной акантолитической пузырчатки:
1. Феномен Никольского
2. Симптом «груши»
3. Феномен «кровяной росы»
4. Симптом Бенье-Мещерского
5. Сетка Уикхема
598. В основе феномена Никольского лежит:
1. Гранулез
2. Паракератоз
3. Акантоз
4. Акантолиз
5. Спонгиоз
599. При цитологическом исследовании акантолитические клетки обнаруживают
при:
1. Герпетиформном дерматите Дюринга
2. Истинной акантолитической пузырчатке
3. Сифилитической пузырчатке
4. Экземе
5. Плоскоклеточном раке кожи
600. Для подтверждения диагноза истинной акантолитической
пузырчатки необходимо провести следующее лабораторное исследование:
1. Цитологическое исследование мазков-отпечатков
2. Гистологическое исследование биоптата кожи
3. Проведение реакции прямой иммунофлюоресценции
4. Посев содержимого пузыря на флору и чувствительность к антибиотикам
5. Исследование содержимого пузыря на эозинофилы
601. Основным патогистологическим признаком истинной акантолитической пузырчатки является:
1. Спонгиоз
2. Акантолиз
3. Акантоз
4. Гиперкератоз
5. Паракератоз
602. При патогистологическом исследовании биоптата кожи при вульгарной пузырчатке пузырь выявляют:
1. Над базальным слоем эпидермиса
2. На уровне базальной мембраны эпидермиса
3. Под роговым слоем эпидермиса
4. В средних отделах дермы
5. В сосочках дермы
603. При постановке реакции прямой иммунофлюоресценции при истинной акантолитической пузырчатке иммуноглобулины (Ig) определяют:
1. В межклеточных мостиках шиповатого слоя эпидермиса
2. В базальной мембране эпидермиса
3. В виде гранул на верхушке сосочков дермы
4. В мембране сосудов дермы
5. Диффузно в верхних слоях дермы
604. Наиболее эффективным препарат для лечения истинной акантолитической пузырчатки является:
1. Эритромицин
2. Бисептол
3. Рифампицин
4. Преднизолон
5. Делагил
605. Основными клиническими проявлениями буллезного пемфигоида Левера являются:
1. Крупные напряженные пузыри, расположенные на фоне эритемы
2. Отрицательный симптом Никольского
3. Вялые пузыри, расположенные на видимо здоровой коже
4. Положительный симптом Никольского
5. Локализация сыпи на лице, груди, межлопаточной области
606. Больная М., 65 лет, обратилась с жалобами на крупные напряженные пузыри и эрозии, расположенными на фоне эритемы. Субъективно: болезненность в области эрозий. При осмотре: локализация сыпи по всему кожному покрову. На фоне эритемы – крупные и мелкие напряженные пузыри до 5 см в диаметре, с прозрачным содержимым; эрозии с резкими границами, ярко-розовым дном. Феномен Никольского отрицательный. При обследовании у больной была выявлена фиксация IgG и С3 компонента комплемента в области базальной мембраны. Поставьте диагноз.
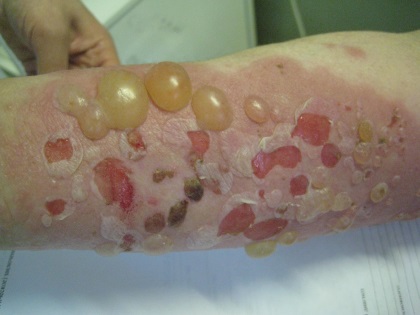
1. Герпетиформный дерматит Дюринга
2. Истинная акантолитическая пузырчатка
3. Простой герпес
4. Буллезный пемфигоид Левера
5. Опоясывающий герпес
607. Укажите патогномоничный уровень фиксации аутоантител при буллезном пемфигоиде Левера:
1. Фиксация IgG в межклеточном пространстве шиповатого слоя эпидермиса;
2. Фиксация IgG в базальной мембране эпидермиса;
3. Фиксация IgM в стенках сосудов дермы
4. Фиксация IgG и IgА в сосочках дермы;
5. Фиксация аутоантител в зернистом слое эпидермиса.
608. Для подтверждения диагноза буллезного пемфигоида Левера необходимо провести следующее лабораторное исследование:
1. Цитологическое исследование мазков-отпечаток
2. Гистологическое исследование биоптата кожи
3. Проведение реакции прямой иммунофлюоресценции
4. Посев содержимого пузыря на флору и чувствительность к антибиотикам
5. Цитологическое исследование содержимого пузыря для выявления эозинофилов
609. Пузырь при буллезном пемфигоиде Левера образуется за счет:
1. акантолиза шиповатого слоя эпидермиса;
2. аутоиммунного процесса в зоне между базальноклеточной плазматической мембраной и базальной пластинкой;
3. паппиллярных микроабсцессов;
4. плотного инфильтрата из эозинофилов в сосочковом слое дермы;
5. скопления аутоиммунных комплексов на верхушках сосочков дермы.
610. Больной К., 70 лет, обратился с жалобами на пузырные высыпания по всему кожному покрову. Субъективно: болезненность в области высыпаний. Считает себя больным в течение месяца. Начало заболевания ни с чем не связывает. При осмотре: сыпь представлена крупными и мелкими пузырями, с напряженной покрышкой, и эрозиями, расположенными на эритематозном фоне. При проведении реакции прямой иммунофлюоресценции были выявлена фиксация IgG, представленная на фотографии. Поставьте диагноз.
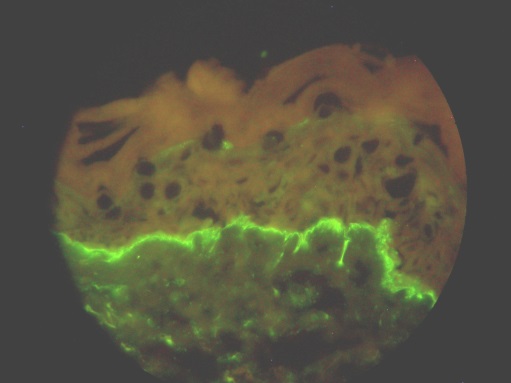
1. Герпетиформный дерматит Дюринга
2. Истинная акантолитическая пузырчатка
3. Простой герпес
4. Буллезный пемфигоид Левера
5. Опоясывающий герпес
611. Больной С., 75лет, обратился с жалобами на пузырные высыпания по всему кожному покрову. Субъективно: болезненность в области высыпаний. Считает себя больным в течение месяца. Начало заболевания ни с чем не связывает. При осмотре: сыпь представлена крупными и мелкими пузырями, с напряженной покрышкой, и эрозиями, расположенными на эритематозном фоне. Гистологические изменения представлены на фото. Поставьте предположительный диагноз.
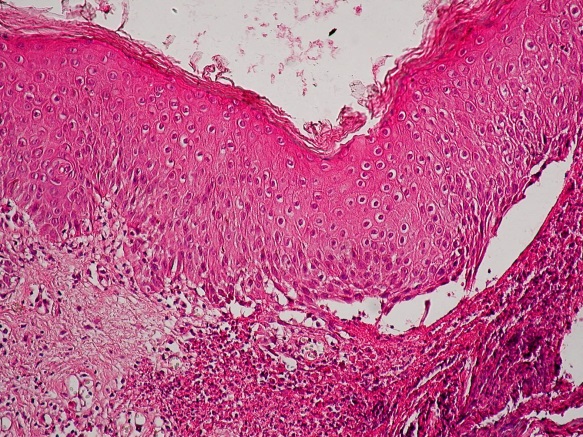
1. Герпетиформный дерматит Дюринга
2. Истинная акантолитическая пузырчатка
3. Простой герпес
4. Буллезный пемфигоид Левера
5. Опоясывающий герпес
612. Наиболее эффективным препарат для лечения буллезного пемфигоида Левера является:
1. Эритромицин
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|