
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Хронический панкреатит
Фолиной Ольги 11 гр леч ф.
Тема: болезни желчного пузыря
№ 5
Хронический бескаменный холецистит — заболевание с рецидивирующим течением, в основе которого лежит полиэтиологической природы воспалительный процесс в стенке желчного пузыря (ЖП), с вторичными нарушениями его концентрационной и моторно-эвакуаторной функций и изменениями физико-химических свойств желчи (дисхолия).
Основой медикаментозного лечения ХБХ является противовоспалительная терапия. Выбор антибактериального препарата зависит от индивидуальной переносимости и от чувствительности к антибиотику микрофлоры желчи.
Наиболее эффективными являются антимикробные препараты группы фторхинолонов — норфлоксацин (нолицин, норбактин, гираблок) 0,4 г 2 раза в сутки, офлоксацин (таривид, заноцин) 0,2 г 2 раза в сутки, ципрофлоксацин (ципробай, ципролет, цифран) 0,5 г 2 раза в сутки, левофлоксацин (таваник, лефокцин) 0,5 г 2 раза в сутки; макролиды -эритромицин 0,25 г 4 раза в сутки, азитромицин (сумамед, азитрокс, азитрал) 0,5 г 1 раз в сутки, кларитромицин (клацид, клабакс, клеримед) 0,5 г 2 раза в сутки, рокситромицин (рулид, роксид, роксолид) 0,1 г 2 раза в сутки, мидекамицин (макропен) 0,4 г 2 раза в сутки и полусинтетические тетрациклины — доксациклин (вибрамицин, юнидокс солютаб, медомицин) 0,1 г 2 раза в сутки, метациклин 0,15 г 4 раза в сутки. В последнее время используют селективный антибиотик — рифаксимин по 200 мг — 2 таблетки 3 раза в сутки (суточная доза — 1200 мг). Можно применять полусинтетические пенициллины: ампициллин 0,5 г 4 раза в сутки, оксациллин 0,5 г 4 раза в сутки, ампиокс 0,5 г 4 раза в сутки — хотя они менее активны. В тяжелых случаях — цефалоспорины (кетоцеф, цефобид, клафоран, цефепим, роцефин).
Предпочтительнее пероральный путь приема антибиотика, курс лечения — 7—8 дней, возможно повторение курса с другими антибиотиками через 3—4 дня. При отсутствии чувствительности микрофлоры желчи к антибиотикам или наличии аллергии к ним рекомендуется котримаксозол (бисептол, бактрим) 2 таблетки 2 раза в сутки, хотя его эффективность значительно ниже, чем у антибиотиков, а неблагоприятное влияние на печень — выше. Хороший эффект дает применение нитрофурановых препаратов — фуразолидона, фурадонина, а также метронидозола (0,5 г 3 раза в сутки в течение 7—10 дней).
№6
Постхолецистэктомический синдром
На сегодняшний день специалисты предпочитают заменять этот термин на другой — «дисфункция сфинктера Одди». Поэтому не каждый больной, предъявляющий жалобы на наличие у него абдоминальных симптомов после того, как был удалён жёлчный пузырь, имеет постхолецистэктомический синдром.
Поэтому данный диагноз не правомочен.
Постхолецистэктомический синдром (ПХЭС) – патология, возникающая в результате проведения холецистэктомии — оперативного удаления желчного пузыря. Это совокупность клинических признаков, обусловленная дисфункцией системы желчевыделения: изменением сократительной способности сфинктера Одди, затрудненным поступлением поджелудочного сока и желчи в кишечник.
Ведущим причинным фактором болезни является дисфункция билиарной системы, проявляющаяся нарушением привычного тока желчи.
Патогенетические звенья ПХЭС:
· Холецистэктомия,
· Развитие хронической дуоденальной непроходимости,
· Гипертензия в 12-перстной кишке,
· Дуоденогастральный и гастроэзофагеальный рефлюкс,
· Застой желчи,
· Бактериальная контаминация кишечника,
· Усугубление гипертензии,
· Асинхронизм поступления химуса, желчи и поджелудочного сока в кишечник,
· Развитие вторичной панкреатической недостаточности.
Проявляется ПХЭС приступообразной болью в правом подреберьи, диспепсией, расстройством стула, признаками гиповитаминоза, похудением. Каждый четвертый больной, перенесший холецистэктомию, предъявляет подобные жалобы. Диагностика патологии основывается на данных УЗИ, ФГДС, КТ брюшной полости.
Лечение заключается в соблюдении щадящей диеты, приеме спазмолитических и ферментных препаратов. В тяжелых случаях проводят хирургическое вмешательство.
№7
Холангит- воспалительное заболевание вне- и внутрипеченочных желчных протоков, имеющее острое или хроническое рецидивирующее течение.
Симптомы
Бактериальный холангит
Классические симптомы холангита: боль в правом подреберье, озноб, лихорадка, триада Шарко (сочетание лихорадки, озноба и желтухи).
Боль обычно локализуется в эпигастральной области, носит интенсивный и коликообразный характер.
Лихорадка, как правило, имеет интермиттирующий характер, но у пожилых больных и лиц, находящихся в состоянии иммуносупрессии, может быть субфебрильной.
В случае когда к описанным симптомам присоединяются признаки сепсиса в виде артериальной гипотензии и нарушения психики, данный симтомокомплекс именуют пентадой Рейнолда.
Первичный склерозирующий холангит
У больных первичным склерозирующим холангитом (ПСХ) выявляют многие клинические признаки, характерные для первичного билиарного цирроза (ПБЦ). Заболевание обычно начинается незаметно и ретроспективно сложно зафиксировать временной интервал дебюта болезни.
Отдельные признаки болезни могут появляться у 75% больных ПСХ в течение 1-2 лет до постановки диагноза.
Основные жалобы связаны с усиливающейся общей слабостью и кожным зудом, к которым впоследствии присоединяется желтуха. Данная триада симптомов характерна для 2/3 больных.
При появлении клинических признаков холангита (боль в правом подреберье, лихорадка и желтуха) необходимо исключить возможность развития осложнений (холедохолитиаза и прочих). На стадии клинических проявлений у 75% больных обнаруживают желтуху в сочетании с гепатоспленомегалией. Меланодермию и ксантелазмы (ксантомы) отмечают реже, чем у пациентов с ПБЦ.
№8
Клинические проявления хронического холецистита
Основные синдромы
• Типичные боль или дискомфорт в правом подреберье.
• Синдром желудочной диспепсии, часто с признаками дуоденогастроэзофагеального рефлюкса (горечь во рту).
• Синдром кишечной диспепсии (часто).
• Приступы желчной колики (у части пациентов).
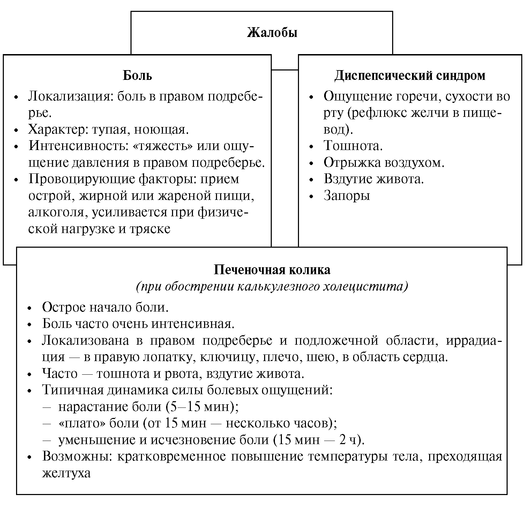
Клиническая картина в зависимости от тяжести заболевания
1. Для легкой формы хронического холецистита характерен незначительно выраженный болевой синдром. Боль локализована, как правило, в правом подреберье, возникает через 40-90 минут после погрешности в диете (употребление острой, жирной, жареной, обильной пищи), длится до 30 минут, проходит часто самостоятельно. Боли могут возникать или усиливаться при длительном пребывании в положении сидя (за рулем автомобиля, за экраном компьютера и т. д.). Боль отличается монотонностью, может иррадиировать вверх, в правое плечо и шею, правую лопатку. Механизм боли чаще дистензионный, реже - спастический, по типу желчных неинтенсивных колик. Обострения 1-2 раза в год. Продолжительность обострения не более 2-3 нед. Диспепсические явления отсутствуют или выражены умеренно. Функция печени, как правило, не нарушена.
2. Для хронического холецистита средней тяжести характерен стойкий болевой синдром. Боли выраженные, с типичной иррадиацией, связаны с малейшей погрешностью в диете, небольшими физическими и/или эмоциональными перенапряжениями. Обострения бывают чаще (5-6 раз в год), длительные. Часто беспокоят диспепсические явления: тошнота, изжога, металлический вкус во рту, на высоте болей может быть рвота пищей, желчью, отрыжка. Больные отмечают и синдром кишечной диспепсии (метеоризм, чередование запоров и поносов). Нередко отмечаются раздражительность, бессонница, снижение работоспособности.
3. Для тяжелой формы хронического холецистита характерен резко выраженный болевой синдром. Диспепсические явления почти постоянные. Отмечаются частые обострения и продолжительные желчные колики (1-2 раза в месяц и чаще). Медикаментозная терапия малоэффективна. Часто развиваются осложнения (перихолецистит, холангит, перфорация желчного пузыря, водянка пузыря, эмпиема).
№9
Билиарный сладж — осадок в жёлчном пузыре, образующийся при застое жёлчи. Осадок состоит из кристаллов холестерина, солей кальция, билирубиновых пигментов, муцинов и других компонентов.
Билиарный сладж обычно диагностируется с помощью компьютерной томографии или трансабдоминальной ультрасонографии. Дополнительно может быть проведена эндоскопическая ультрасонография и исследование жёлчи.
Холелитиаз проходит несколько стадий. Начальная – билиарный сладж. Литогенная (вязкая) желчь способствует образованию осадка, который состоит из слипшихся кристаллов холестерина и внеклеточных пузырьков воздуха. Накапливаясь в желчном пузыре, мутный ил плотно облегает стенки слизистой оболочки. Замедленная моторика органа не способна выводить сладж в природном режиме. Возникают воспалительные и застойные процессы в протоках, которые в медицине определяются как билиарный сладж в желчном пузыре.
Без своевременного лечения билиарный сладж в 32% случаев развивается в холелитиаз.
Стадии:
· I – элементы осадка не превышают 3,5-5 мкм, симптоматика отсутствует;
· II – характеризуется образованием плотных сгустков желчи гелеобразной формы, появляются умеренная боль, тошнота;
· III – на стенках слизистой оболочки желчного пузыря возникает холестериновый полипоз, образованный кристаллами осадка, требуется оперативное вмешательство.
Подход к медикаментозному лечению основан на следующих принципах:
· блокировать синтез холестерина в желчи;
· восстановить сократительную функцию желчного пузыря;
· уменьшить всасывание жиров в стенки кишечника.
№10
Назначение желчегонных препаратов требует дифференцированного подхода в зависимости от наличия воспаления и типа дисфункции. Они показаны только после стихания воспалительного процесса.
Все желчегонные препараты делят на две большие группы: холеретики — средства, стимулирующие желчеобразование, и холекинетики — средства, стимулирующие желчевыделение.
1.К холеретикам относятся препараты, увеличивающие секрецию желчи и стимулирующие образование желчных кислот (истинные холеретики), которые подразделяются:
− на препараты, содержащие желчные кислоты — дехолин, аллохол, холензим, хологон;
− препараты растительного происхождения — хофитол, танацехол, холагол, гепабене, гепабель, силимарин;
− препараты, увеличивающие секрецию желчи за счет водного компонента (гидрохолеретики) — минеральные воды.
Показания к применению холеретиков: хронический холецистит и холангит, лечение дискинезии желчевыводящих путей и запоров. При необходимости холеретики комбинируют с антибиотиками, анальгетиками и спазмолитиками, а также со слабительными средствами [5]. Первостольник должен помнить, что холеретики противопоказаны при острых формах холецистита, панкреатита, холангита, гепатите, язвенной болезни желудка и двенадцатиперстной кишки. Их прием на фоне перечисленных заболеваний может спровоцировать ухудшение самочувствия и необходимость хирургического вмешательства.
2.К холекинетикам, стимулирующих желчевыделение, относятся:
− холекинетики — средства, вызывающие повышение тонуса сфинктеров желчевыводящих путей и желчного пузыря — сульфат магния, карловарская соль, сорбит, ксилит, холагогум, олиметин, ровахоль, препараты, содержащие масляные растворы — тыквеол;
− препараты, вызывающие расслабление желчных путей (холеспазмолитики) — платифиллин, гастроцепин, но-шпа, дуспаталин, одестон.
Препараты указанных групп следует назначать дифференцированно, в зависимости от вида дискинезии, сопровождающей ХБХ.
Показания к применению холекинетиков:
· атония желчного пузыря с застоем желчи;
· дискинезия желчного пузыря;
· хронический холецистит;
· хронический гепатит;
· анацидные и сильные гипоацидные гастриты;
· проведение дуоденального зондирования.
Холеспазмолитики назначают при гиперкинетической форме дискинезии желчевыводящих путей и при желчнокаменной болезни. Их применяют для купирования болевого синдрома умеренной интенсивности, часто сопровождающего патологию желчевыводящих путей.
Такие препараты противопоказаны при острых заболеваниях печени, при обострении гиперацидного гастрита и язвенной болезни желудка и двенадцатиперстной кишки. В таком случае прием холеспазмолитиков только ухудшит ситуацию.
| Желчегонные средства (по группам) | Показания к применению | Побочные эффекты | Примеры |
| Холеретики, в составе которых есть желчные кислоты | Хронические воспалительные заболевания печени и желчевыводящих путей, включая хронический холецистит, холангит. Применяют их и при дискинезии желчевыводящих путей, а также при лечении запоров | В отдельных случаях не желчегонные холеретики могут вызвать аллергические реакции, а также диарею (вследствие стимуляции моторики кишечника) | Активированный уголь+желчь+крапивы двудомной листья+чеснока посевного луковицы. Желчь+поджелудочной железы порошок+слизистой тонкой кишки порошок |
| Холеретики (синтетические препараты) | Применяют при холециститах, гастроэнтеритах (особенно при инфекции, вызванной кишечной палочкой), лямблиозе, дискинезии желчевыводящих путей, дискинезии сфинктера Одди. Безусловным преимуществом является их противовоспалительный эффект. Часто назначаются с ферментами, антибиотиками, спазмолитиками и анальгетиками | В первые дни лечения нередко возникает ощущение давления в области печени, чувство горечи во рту, иногда усиливаются диспептические явления (изжога, отрыжка и пр.). Возможны аллергические реакции (крапивница, зуд, парестезии, отек кожи и слизистых оболочек) | Циквалон, гидроксиметилникотинамид, гимекромон, осалмид |
| Холеретики (препараты растительного происхождения) | Назначаются при холециститах, дискинезии желчных путей, а также при запорах | Возможно развитие аллергических реакций. Обтурационная желтуха, аллергические заболевания | Бессмертника песчаного цветки, пижмы обыкновенной цветков экстракт, берберин, экстракт артишока, плоды фенхеля, лопуха корни, одуванчика корни |
| Холеретики, увеличивающие секрецию желчи за счет водного компонента: | Профилактика желчнокаменной болезни. Минеральные воды принимают за 20–30 минут до еды по 1/2 стакана 3–4 раза в день, при хорошей переносимости – по 1 стакану 3–4 раза в день | Индивидуальная непереносимость | Щелочные минеральные воды |
| Холекинетики (в том числе растительного происхождения) | Атония желчного пузыря с застоем желчи, дискинезия желчного пузыря, хронический холецистит, хронический гепатит, анацидные и сильные гипоацидные гастриты | Тошнота, рвота, полиурия, обострение воспалительных заболеваний кишечника. Побочные эффекты от желчегонных холекинетиков возникают рефлекторно за счет стимуляции рецепторов слизистой оболочки двенадцатиперстной кишки | Магния сульфат, растительные масла, горечи, сорбитол, маннитол, ксилит |
| Холеспазмолитики | Гиперкинетическая форма дискинезии желчевыводящих путей при желчнокаменной болезни. Для купирования болевого синдрома умеренной интенсивности, часто сопровождающего патологию желчевыводящих путей | Тошнота, рвота, полиурия, обострение воспалительных заболеваний кишечника | Гиосцина бутилбромид, дротаверин, папаверин |
№ 11
Дифференциальная диагностика
1.Хронический панкреатит
Критерии диагностики
Сочетание:
• типичных клинических проявлений (боль, диспепсия, указание в анамнезе на этиологический фактор, характерные физикальные симптомы, признаки панкреатической недостаточности: стеаторея, снижение содержания в кале эластазы;
• Болезненность в локальных точках и зонах:
— точка Дежардена - на 6 см выше пупка по условной линии, соединяющей пупок и правую подмышечную впадину;
— зона Шоффара - треугольник, ограниченный передней срединной линией, линией, на которой расположена точка Дежардена, и перпендикуляром, проведенным из этой точки к передней срединной линии;
— зона Губергрица-Скульского расположена симметрично зоне Шоффара, но слева;
— точка Мейо-Робсона - на границе наружной и средней трети линии, проведенной от пупка к середине левой реберной дуги;
— точка Губергрица расположена симметрично точке Дежардена, но слева;
— точка Малле Ги - пересечение наружного края прямой мышцы живота с левой реберной дугой.
• достоверных признаков панкреатита по данным ультразвукового или других методов визуализации (кальцинаты, неравномерная дилатация протоков, кисты).
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|