- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Хроническая ишемическая болезнь сердца 2 страница
При рентгенологическом исследовании обнаруживают типичную аортальную конфигурацию тени сердца с приподнятой и закругленной верхушкой, увеличенным левым желудочком, выбухающей первой дугой по левому контуру за счет расширения восходящей аорты.
При зондировании и левой вентрикулографии регистрируют повышение систолического давления в левом желудочке, достигающее 200—250 мм рт. ст., градиент систолического давления между левым желудочком и аортой. Определяют также локализацию, характер и протяженность сужения, наличие регургитации через митральный клапан, степень гипертрофии миокарда, сократительную функцию сегментов левого желудочка.
У больных старше 40 лет и у пациентов, жалующихся на загрудинные сжимающие боли, независимо от возраста выполняют селективную корона-рографию. Определяют тип коронарного кровообращения, локализацию, протяженность и степень стенозов венечных артерий.
481
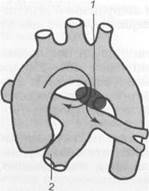
Лечение. Операция показана детям грудного возраста, если имеются признаки недостаточности коовообращения, не поддающиеся консервативному лечению. Детям старше 5 лет операция показана при градиенте систолического давления между левым желудочком и аортой более 50 мм рт. ст.; пациентам старшего возраста — при наличии жалоб и клинических признаков аортального стеноза независимо от величины градиента давления.
Операцию выполняют в условиях искусственного кровообращения и кардиоплегии. Сросшиеся створки рассекают по комиссурам, имеющиеся фиброзные утолщения створок иссекают, восстанавливая функцию клапана. При значительных морфологических изменениях створок, их обызвествлении выполняют иссечение и протезирование клапана.
При подклапанном стенозе, обусловленном диафрагмой, ее иссекают. При идиопатическом гипертрофическом субаортальном стенозе выполняют операцию — П-образную миосептэкто-мию: в гипертрофированной части межжелудочковой перегородки, загораживающей выход из левого желудочка, острым путем проделывают желобо-видный ход. При надклапанном стенозе расширяют просвет аорты, рассекая ее продольно и вшивая заплату в разрез. При невозможности выполнить такую операцию суженный участок аорты резецируют с последующим наложением анастомоза конец в конец или заменяют участок аорты сосудистым трансплантатом.
17.4.1.3. Открытый артериальный проток
Среди врожденных пороков сердца изолированный открытый артериальный проток составляет 16—24 % (рис. 17.2). У 5—12 % больных он сочетается с другими врожденными пороками. Проток расположен между начальным отделом нисходящей аорты тотчас после отхождения левой подключичной и левой легочной артерий или впадает в развилку легочного ствола. Длина протока — 1 см, диаметр — от 1 мм до 2 см, а может быть таким же, как диаметр аорты. Стенки функционирующего протока по строению отличаются от стенки аорты и легочной артерии большим количеством фиброзной соединительной ткани, в которой заключены отдельные пучки мышечных волокон. В стенке протока нередко обнаруживают воспалительные и дегенеративные изменения. Открытый артериальный проток необходим в эмбриональном периоде, так как по нему плацентарная кровь из правого желудочка и ствола легочной артерии, минуя нефункционирующие легкие,
|
|
поступает в аорту и большой круг кровообращения. Вскоре после рождения проток закрывается, превращаясь в соединительнотканный тяж — артериальную связку.
В постнатальном периоде по функционирующему протоку значительная часть крови из левого желудочка и восходящей аорты поступает в легочную артерию и затем из малого круга кровообращения по легочным венам вновь возвращается в левый желудочек. Таким образом, часть циркулирующей крови совершает кругооборот
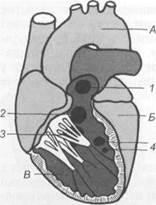
Рис. 17.2. Открытый артериальный проток.
I — боталлов проток (соединяет аорту с легочной артерией); 2 — легочная артерия.
 по укороченному пути, минуя большой круг кровообращения. Направление и величина сброса крови из аорты в легочную артерию определяются разностью сопротивления сосудов большого и малого круга кровообращения. При развитии высокой легочной гипертензии сброс может стать двунаправ-ленным или из легочной артерии в аорту; в этом случае насыщение крови кислородом в нижней части туловища будет меньше, чем в верхней.
по укороченному пути, минуя большой круг кровообращения. Направление и величина сброса крови из аорты в легочную артерию определяются разностью сопротивления сосудов большого и малого круга кровообращения. При развитии высокой легочной гипертензии сброс может стать двунаправ-ленным или из легочной артерии в аорту; в этом случае насыщение крови кислородом в нижней части туловища будет меньше, чем в верхней.
При открытом артериальном протоке увеличивается нагрузка на левый желудочек. Ударный и минутный объем крови увеличивается на величину сброса через проток. Соответственно увеличивается кровоток по малому кругу кровообращения и прогрессирует легочная гипертензия. Вследствие прогрессирующей легочной гипертензии возрастает нагрузка на правый желудочек. Появляются признаки недостаточности кровообращения, особенно выраженные у маленьких детей.
Клиническая картина и диагностика. Основными симптомами являются одышка, усиливающаяся при нагрузке, сердцебиение. Ребенок отстает в физическом развитии, часто болеет респираторными заболеваниями.
При аускультации во втором межреберье слева по среднеключичной ли-нии выслушивается непрерывный систолодиастолический ("машинный") шум. При нарастании легочной гипертензии диастолический компонент шума уменьшается и исчезает, остается только систолический шум.
На электрокардиограмме выявляют нормограмму. При выраженной легочной гипертензии появляется правограмма.
При рентгенологическом исследовании выявляют симптомы увеличенного кровенаполнения сосудов легких — усиление легочного рисунка, выбухание дуги легочной артерии.
При зондировании зонд может пройти из ствола легочной артерии в аорту через открытый проток. Определяют увеличение насыщения крови кислородом в легочной артерии, повышение давления в правом желудочке. При аортографии контрастированная кровь поступает в легочную артерию.
Осложнениями открытого артериального протока являются бактериальный эндокардит, аневризматическое расширение протока и разрыв.
Лечение. Операцию выполняют из левостороннего бокового доступа. Артериальный проток выделяют, перевязывают двумя лигатурами и прошивают третьей. При легочной гипертензии закрытие боталлова протока может привести к повышению давления в легочной артерии, перегрузке правых отделов сердца и правожелудочковой недостаточности.
Начиная с 1991 — 1992 гг. в некоторых клиниках стали успешно применять торакоскопическое закрытие боталлова протока у новорожденных с высоком риском открытого оперативного вмешательства. По определенным показаниям с 1986 г. используют малоинвазивное транскатетерное закрытие протока специальными устройствами, позволяющими ввести их в просвет протока и обтурировать его. Эффективность и стоимость этой процедуры уступают открытому оперативному вмешательству. Оперативное вмешательство до 5-летнего возраста дает наилучшие результаты. Операция у взрослых более опасна, так как возможно прорезывание швов вследствие склеротических изменений сосудов.
17.4.1.4. Дефект межпредсердной перегородки
В изолированном виде данный порок наблюдается у 20—25 % больных с врожденными пороками (рис. 17.3). Дефект межпредсердной перегородки возникает в результате недоразвития первичной или вторичной перегород-
483
ки. Исходя из этого, различают первичный и вторичный дефекты межпред-сердной перегородки. Первичные дефекты расположены в нижней части межпредсердной перегородки на уровне фиброзного кольца атриовентрику-лярных клапанов. Иногда они сочетаются с расщеплением передневнутрен-ней створки митрального клапана. Диаметр дефекта колеблется от 1 до 5 см. Вторичные (высокие) дефекты встречаются наиболее часто (у 75—95 % больных). Они локализуются в задних отделах межпредсердной перегородки. Среди них выделяют высокие дефекты (в области впадения нижней полой вены) и дефекты в области овального окна. Вторичные дефекты часто сочетаются с впадением правых легочных вен в правое предсердие (примерно у 30 % больных).
Нарушение гемодинамики при дефектах межпредсердной перегородки обусловлено сбросом артериальной крови из левого предсердия в правое. В среднем величина сброса может достигать 8—10 л/мин. При наличии дефекта в перегородке значительная часть артериальной крови исключается из нормального кровотока, так как, минуя левый желудочек, она поступает из левого в правое предсердие, в правый желудочек, в сосуды легких и затем вновь возвращается в левое предсердие. Возникает перегрузка правого желудочка, что ведет к его гипертрофии, последующей дилатации и переполнению сосудистой системы легких избыточным количеством крови, а это вызывает легочную гипертензию. Последняя на ранних стадиях имеет функциональный характер и обусловлена рефлекторным спазмом артериол. Со временем спазм сосудов сменяется их облитерацией. Легочная гипертензия становится необратимой, прогрессирующей. Изменения в легких развиваются рано и быстро приводят к тяжелой декомпенсации правого желудочка. Частым осложнением дефекта межпредсердной перегородки является септический эндокардит.
При первичном дефекте межпредсердной перегородки нарушения гемодинамики выражены в большей степени. Этому способствует митральная регургитация, при которой кровь в период каждой систолы из левого желудочка поступает обратно в левое предсердие. Поэтому при первичном дефекте перегородки имеется больший объем артериального шунтирования, быстро развивается перегрузка и расширение левого желудочка.
|
|
Клиническая картина и диагностика. Наиболее частыми симптомами являются одышка, приступы сердцебиения, утомляемость при обычной физической нагрузке, отставание в росте, склонность к пневмониям и простудным заболеваниям.
При объективном исследовании часто виден "сердечный горб". Во втором межреберье слева выслушивается систолический шум, обусловленный усилением легочного кровотока и относительным стенозом легочной артерии. Над легочной артерией II тон усилен, имеется расщепление II тона вследствие перегрузки право-
Рис. 17.3. Дефекты межпредсердной и межжелудочковой перегородок.
I — субпульмональный; 2 — субаортальный; 3 — дефект пол створкой митрального клапана; 4 — дефект в мышечной части перегородки; А — аорта; Б — левый желудочек; В — правый желудочек.
го желудочка, удлинения его систолы, неодновременного закрытия клапанов аорты и легочной артерии.
На электрокардиограмме выявляют признаки перегрузки правых отделов сердца с гипертрофией правого предсердия и желудочка. Можно выявить деформацию зубца Р, удлинение интервала P—Q, блокаду правой ножки предсердно-желудочкового пучка. При первичном дефекте имеется отклонение электрической оси влево, а при вторичном — вправо.
На рентгенограммах в прямой проекции отмечают расширение правой границы сердца за счет расширения правого желудочка, предсердия, увеличения ствола легочной артерии; увеличение второй дуги по левому контуру сердца, усиление легочного рисунка. При вторичном дефекте обнаруживают увеличение только правого желудочка, а при первичном — обоих желудочков и левого предсердия.
Эхокардиография показывает изменение размеров желудочков, парадоксальное движение межпредсердной перегородки, увеличение амплитуды движения задней стенки левого предсердия.
При цветном допплеровском сканировании выявляется сброс крови из левого предсердия в правый желудочек, величина дефекта, расширение правых отделов сердца и ствола легочной артерии.
Диагноз ставят на основании данных УЗИ и катетеризации сердца, при ко-торой устанавливают повышение давления в правом предсердии, в правом желудочке и легочной артерии. Между давлением в желудочке и легочной артерии может быть градиент, не превышающий 30 мм рт. ст. Одновременно обнаруживают повышение насыщения крови кислородом в правых отделах сердца и легочной артерии по сравнению с насыщением в полых венах.
Для определения размеров дефекта применяют ультразвуковое допплеро-графическое исследование или специальные катетеры с баллоном, который можно заполнять контрастным веществом. Зонд проводят через дефект и по| диаметру контрастированного баллона судят о величине дефекта. Направление шунта и величину сброса определяют с помощью ультразвукового цвет-ного допплеровского исследования. При отсутствии соответствующей аппаратуры эти сведения можно получить путем катетеризации полостей сердца и введения контраста. На ангиокардиокинограмме определяют последова-тельность заполнения отделов сердца контрастированной кровью.
Лечение только оперативное. Операцию проводят в условиях искусствен-ного кровообращения. Доступ к дефекту осуществляют, широко вскрывая правое предсердие. При незначительных размерах дефект ушивают. Если его диаметр превышает 1 см, то закрытие производят с помощью синтети-ческой заплаты или лоскутом, выкроенным из перикарда. При впадении легочных вен в правое предсердие один из краев заплаты подшивают не к ла-теральному краю дефекта, а к стенке правого предсердия таким образом, чтобы кровь из легочных вен после реконструкции поступала в левое предсердие. Первичный дефект всегда устраняют с помощью заплаты. Перед его закрытием производят пластику расщепленной створки митрального клапана путем тщательного ушивания. Таким образом ликвидируют митральную недостаточность.
17.4.1.5. Дефект межжелудочковой перегородки
Один из наиболее частых врожденных пороков сердца встречается в изолированном виде приблизительно у 30 % всех больных этой группы (см. рис. 17.3).
Дефекты могут располагаться в различных местах межжелудочковой перегородки, наиболее часто — в мембранозной части, реже — в мышечной. Диаметр дефектов колеблется от нескольких миллиметров до 1—2 см, однако иногда достигает значительной величины, и межжелудочковая перегородка почти полностью отсутствует. Примерно у 50 % больных имеются со-четанные пороки сердца.
Нарушения гемодинамики связаны со сбросом артериальной крови из левого желудочка в правый и затем в малый круг кровообращения. Направление артериовенозного шунта обусловлено более высоким давлением в левом желудочке, значительным превышением системного сосудистого сопротивления над сопротивлением в малом круге кровообращения. Величина сброса определяется размерами дефекта. Наличие артериовенозного шунта в первую очередь приводит к перегрузке правого желудочка и его гипертрофии. Вся сбрасываемая кровь, попадая в легкие, переполняет сосуды малого круга кровообращения. Возникает легочная гипертензия. Давление в легочной артерии становится равным системному или превышает его. Развивается синдром Эйзенменгера. Направление шунта меняется. Сброс крови через дефект идет справа налево. В большой круг кровообращения начинает поступать венозная кровь, что обусловливает появление цианоза. Стойкая и высокая легочная гипертензия рано приводит к сердечной недостаточности.
Клиническая картина и диагностика. У новорожденных и детей первых лет жизни заболевание протекает тяжело с явлениями декомпенсации, проявляющейся одышкой, цианозом, увеличением печени, гипотрофией. У детей старшего возраста симптомы заболевания выражены менее резко. При обследовании выявляют задержку в физическом развитии, асимметрию грудной клетки за счет "сердечного горба". Необратимые изменения в сосудах легких могут развиваться на первом году жизни. При возникновении ве-нозно-артериального шунта у больных развивается правожелудочковая недостаточность.
В третьем—четвертом межреберье слева от грудины выслушивают грубый систолический шум. При нарастании легочной гипертензии и уменьшении сброса шум становится короче и может исчезать. В этот период обычно появляется цианоз. Одновременно во втором межреберье по левому краю грудины выслушивается диастолический шум, который свидетельствует о присоединении относительной недостаточности клапана легочной артерии.
На электрокардиограмме при умеренной легочной гипертензии определяют перегрузку и гипертрофию правого желудочка, при повышении сосудисто-легочного сопротивления и нарастании легочной гипертензии начинают преобладать признаки недостаточности кровообращения.
Рентгенологическое исследование выявляет признаки увеличения кровотока в малом круге кровообращения: усиленный легочный рисунок, увеличение калибра легочных сосудов, увеличение второй дуги по левому контуру сердца, которое расширено в поперечнике за счет обоих желудочков.
При катетеризации полостей сердца обнаруживают повышение содержания кислорода в крови, взятой из правого желудочка. При введении катетера в левый желудочек определяют поступление контрастного вещества через дефект перегородки в правый желудочек и легочную артерию. Дефект в межжелудочковой перегородке и его размеры можно определить неинвазив-ным способом с помощью ультразвукового цветного допплеровского сканирования.
Лечение. Операция должна быть выполнена до появления синдрома Эйзенменгера, при котором оперативное закрытие дефекта, как правило, не-
эффективно и приводит к быстрой недостаточности правого желудочка с летальным исходом в ближайшие сроки после операции, так как правый же-лудочек не справляется с высоким давлением в сосудах легких. Оперативное закрытие дефекта межжелудочковой перегородки производят в условиях ис-кусственного кровообращения и кардиоплегии. Доступ к дефекту чаще все-го осуществляют через разрез стенки правого предсердия, реже — желудоч-ка. Порок ликвидируют путем закрытия отверстия заплатой. Ушивание пе-больших дефектов может быть выполнено в условиях общей или краниопе-ребральной гипотермии, без искусственного кровообращения. Результаты оперативного лечения хорошие, если операция выполнена в ранние сроки до развития осложнений.


 17.4.1.6. Тетрада Фалло
17.4.1.6. Тетрада Фалло
Этот порок синего типа составляет 14—15 % всех врожденных пороков сердца (рис. 17.4). Характерно сочетание следующих признаков: 1) стеноза устья легочного ствола; 2) дефекта межжелудочковой перегородки; 3) смещения аорты вправо и расположения ее устья над дефектом межжелудочковой перегородки; 4) гипертрофии стенки правых отделов сердца.
Возможны следующие варианты сужения легочной артерии: а) подкла-панный стеноз — фибромускулярное сужение выходного отдела правого желудочка протяженностью от нескольких миллиметров до 2—3 см; б) клапанный стеноз (срастание створок, неправильное формирование клапана); в) комбинация клапанного и подклапанного стеноза; г) гипоплазия основного ствола, атрезия устья легочной артерии или стеноз ее ветвей. Дефект межжелудочковой перегородки при тетраде Фалло имеет большие размеры, диаметр его равен диаметру устья аорты, дефект расположен в мембраноз-ной части перегородки. Декстропозиция устья аорты может быть различной выраженности. Тетрада Фалло часто сочетается с дефектом межпредсердной перегородки (пентада Фалло), открытым артериальным протоком, двойной дугой аорты и др.
|
|
Нарушения гемодинамики при тетраде Фалло в первую очередь определяются степенью сужения легочной артерии. В результате сопротивления, возникающего на пути тока крови из правого желудочка в легочную арте-| рию, правый желудочек выполняет большую работу, что приводит к его гипертрофии. Значительная часть венозной крови, минуя малый круг кровообращения, поступает в левый желудочек и аорту. Величина минутного объ-1 ема малого круга кровообращения резко уменьшается, а большой круг кровообращения перегружается венозной кровью. Снабжение организма кислородом снижается, развивается гипоксия органов и тканей.
Клиническая картина и диагностика. Новорожденный с тетрадой Фалло развит нормально, так как в перинатальный
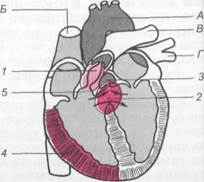
Рис. 17.4. Тетрада Фалло.
I — клапанный и подклапанный стенозы; 2 — дефект межжелудочковой перегородки; 3 — аорта; 4 — гипертрофия миокарда правого желудочка; А — аорта; Б — верхняя полая вена; В — легочная артерия; Г — легочные вены.
период имеющиеся аномалии сердца не препятствуют нормальному кровообращению плода. Первые признаки порока появляются через несколько дней или недель после рождения. Во время крика ребенка или в периоды кормления отмечают появление синюшности. Цианоз и одышка становятся с каждым месяцем все более выраженными. У детей в возрасте 1—2 лет кожные покровы приобретают синеватый оттенок, становятся видны расширенные темно-синего цвета венозные сосуды. Особенно резко цианоз выражен на губах, конъюнктивах, ушных раковинах, ногтевых фалангах рук и ног. Пальцы имеют вид барабанных палочек, ребенок отстает в физическом развитии. Нередко тетраде Фалло сопутствуют другие пороки развития: воронкообразная грудь, незаращение верхней губы и мягкого неба, плоскостопие и др. Для больных с тетрадой Фалло характерно вынужденное положение "сидя на корточках". После нескольких шагов ребенок вынужден садиться для отдыха на корточки, ложиться на бок. Нередко больные полностью прикованы к постели. При выраженной картине заболевания часто развиваются приступы одышки с резким цианозом, во время которых больные часто теряют сознание. Причиной этих приступов при фибромускуляр-ном подклапанным стенозе является внезапный спазм мышц выводного отдела правого желудочка, что еще больше уменьшает количество крови, поступающей из сердца в легочную артерию, и снижает насыщение артериальной крови кислородом. Без операции большинство больных умирают до совершеннолетия.
При объективном исследовании нередко виден "сердечный горб". Перку-торно определяют умеренное увеличение границ сердца, а при аускульта-ции — укорочение I тона на верхушке сердца и ослабление II тона на легочной артерии. Во втором—третьем межреберье у левого края грудины выслушивается систолический шум. В анализах крови отмечается увеличение количества эритроцитов до 6—10,0 • 1012/л, повышение уровня гемоглобина до 130-150 г/л.
На фонокардиограмме регистрируется шум над легочной артерией. Электрокардиография выявляет признаки гипертрофии правого желудочка. При рентгенологическом исследовании обнаруживают признаки, характерные для тетрады Фалло: уменьшение интенсивности рисунка корней легких, обеднение легочного рисунка в связи с недогрузкой малого круга кровообращения, увеличение тени сердца, смещение верхушки сердца влево и вверх, западение контура сердца на уровне дуги легочной артерии, расширение восходящей части и дуги аорты. Сердце при этом принимает форму "деревянного башмака".
С помощью УЗИ и цветного допплеровского сканирования можно выявить основные морфологические изменения структур сердца, свойственные этому пороку, и изменения в направлении кровотока. При катетеризации сердца катетер из правого желудочка без труда проникает через дефект в перегородке в восходящую часть аорты. При введении контрастного вещества в правый желудочек контрастированная кровь одновременно заполняет восходящую аорту и легочную артерию.
Лечение. Различают радикальные и паллиативные методы коррекции порока.
Радикальное устранение порока осуществляется в условиях искусственного кровообращения и кардиоплегии. Операция состоит в закрытии межжелудочкового дефекта и устранении стеноза. В зависимости от вида стеноза производят рассечение сросшихся створок клапана легочной артерии по их комиссурам, иссечение фиброзно-мышечного валика выводного отдела правого желудочка, вшивание синтетической заплаты в продольный разрез
 | |||
 | |||
 | |||
|
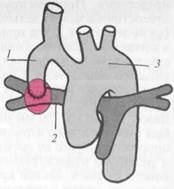
Рис. 17.5. Операция Блелока—Тауссиг (анастомоз между правой подключичной и легочной артериями).
I — правая подключичная артерия; 2 — правая легочная артерия; 3 — аорта.
выводного тракта правого желудочка и ствола легочной артерии. Дефект межжелудочковой перегородки устраняют с помощью заплаты путем подшивания ее к краям дефекта.
Паллиативные операции заключаются в наложении обходных межартериальных анастомозов (рис. 17.5). Наиболее распространенным типом операции является соединение правой или левой ветви легочной артерии с подключичной артерией путем наложения прямого анастомоза по типу конец в конец или с помощью трансплантата либо синтетического протеза, вшиваемого между указанными сосудами. Кровь из артерии по анастомозу поступает в легкие и далее по легочным венам в левое предсердие. Таким образом, количество оксигенированной крови, попадающей в левый желудочек, увеличивается и цианоз значительно уменьшается. Паллиативные операции выполняют у новорожденных и у детей с тяжелыми приступами одышки и цианозом. Цель операции — дать детям возможность пережить тяжелый период, с тем чтобы впоследствии произвести радикальную операцию.
17.5. Приобретенные пороки сердца
Наиболее частой причиной поражения клапанов сердца и развития порока является ревматизм, далее следуют септический эндокардит, инфаркт миокарда, обусловливающий постинфарктные пороки (дефект межжелудочковой перегородки, недостаточность левого предсердно-желудочкового клапана, аневризма сердца), травмы грудной клетки.
Вследствие поражения соединительной ткани при ревматизме створки правого и левого предсердно-желудочковых и аортального клапанов утолщаются, срастаются, что приводит к стенозу. Недостаточность клапана возникает вследствие истончения, деформации, изъеденности краев створок клапана и отложения солей кальция в них.
Различают стеноз или недостаточность клапанов либо комбинированный порок, когда имеются сращение створок и их недостаточность одновременно. Клапан легочной артерии поражается ревматическим процессом редко.
17.5.1. Стеноз левого атриовентрикулярного отверстия (митральный стеноз)
Изолированный стеноз составляет 44—68 % всех приобретенных пороков сердца. В норме площадь левого атриовентрикулярного отверстия составляет 4—6 см2 и коррелирует с площадью поверхности тела. Суженное левое атриовентрикулярное отверстие является препятствием для изгнания крови из левого предсердия в левый желудочек, поэтому давление в леном предсердии повышается до 20—25 мм рт. ст. Вследствие этого возникает рефлекторный спазм артериол легких, что уменьшает приток крови в левое
предсердие. Прогрессирующее уменьшение левого атриовентрикулярного отверстия вызывает дальнейший рост давления в полости левого предсердия (до 40 мм рт. ст.), что приводит к повышению давления в легочных сосудах и правом желудочке. Если величина капиллярного давления в легочных сосудах и правом желудочке превышает онкотическое давление крови, то развивается отек легких. Спазм артериол системы легочной артерии предохраняет легочные капилляры от чрезмерного повышения давления и повышает сопротивление в системе легочной артерии. Давление в правом желудочке может достигать 150 мм рт. ст. Значительная нагрузка на правый желудочек при стенозе левого атриовентрикулярного отверстия приводит к неполному опорожнению его во время систолы, повышению диастолического давления и развитию относительной недостаточности правого предсердно-желудоч-кового клапана. Застой крови в венозной части большого круга кровообращения приводит к увеличению печени, появлению асцита и отеков.
Клиническая картина и диагностика. При незначительном сужении левого атриовентрикулярного отверстия нормальная гемодинамика поддерживается усиленной работой левого предсердия, при этом больные могут не предъявлять жалоб. Прогрессирование сужения и повышение давления в малом круге кровообращения сопровождаются одышкой, интенсивность которой соответствует степени сужения митрального клапана; приступами сердечной астмы, кашлем — сухим или с отделением мокроты, содержащей прожилки крови, слабостью, повышенной утомляемостью при физической нагрузке, сердцебиением, реже болью в области сердца. При выраженной гипертензии в малом круге кровообращения в сочетании с левожелудочко-вой недостаточностью нередко возникает отек легких.
При объективном исследовании выявляют характерный румянец с лиловым оттенком в виде бабочки на бледном лице, цианоз кончика носа, губ и пальцев. При пальпации области сердца отмечают дрожание над верхушкой — "кошачье мурлыканье", при аускультации усиление I тона (хлопающий тон). На верхушке слышен тон открытия митрального клапана. Хлопающий I тон в сочетании со II тоном и тоном открытия создает на верхушке характерную трехчленную мелодию — "ритм перепела". При повышении давления в легочной артерии во втором межреберье слева от грудины слышен акцент II тона. К характерным аускультативным симптомам при митральном стенозе относят диастолический шум, который может возникать в различные периоды диастолы.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|