
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Диагностические критерии
Диагностические критерии
Жалобы и анамнез:
· лихорадка в сочетании с жалобами на кашель, одышка, отделение мокроты и/или боли в грудной клетке.
· дополнительно часто немотивированная слабость; утомляемость; сильное потоотделение по ночам.
NB! Острое начало заболевания, возможно связанное с предшествующими респираторными инфекциями и другими факторами внешней среды.
Физикальное обследование:
Классические объективные признаки:
· усиление голосового дрожания;
· укорочение (тупость) перкуторного звука над пораженным участком легкого;
· локально выслушивается бронхиальное или ослабленное везикулярное дыхание;
· звучные мелкопузырчатые хрипы или крепитация. У части пациентов объективные признаки ВП могут отличаться от типичных или отсутствовать вовсе (примерно у 20% больных).
Лабораторные исследования:
Диагностически значимыми являются общий анализ крови и рентгенологическое исследование. Другие исследования необходимы для определения тяжести ВП, выявления возбудителя с последующей коррекцией антибактериальной терапии и проведения дифференциальной диагностики.
· общий анализ крови (лейкоцитоз или лейкопения, нейтрофильный сдвиг, ускорение СОЭ);
· биохимический анализ крови (может быть увеличение уровня мочевины и креатинина);
· С-реактивный белок (СРБ) количественное определение;
· Прокальцитониновый тест(ПКТ) при тяжелом течение пневмонии;
· общий анализ мокроты (увеличение лейкоцитов преимущественно за счет нейтрофилов и лимфоцитов);
· исследование мокроты на флору и чувствительность к антибиотикам (по показаниям);
· исследование мокроты на БК (по показаниям);
· коагулограмма (фибриноген, АЧТВ, МНО, Д-димер);
· определение газового состава артериальной крови (при SрO2 <92%);
· ИФА на микоплазменную инфекцию.
Инструментальные исследования:
· Обзорная рентгенография органов грудной полости в передней прямой и боковой проекциях – основным признаком пневмонии является затенение, инфильтрация (очаговая, сегментарная, долевая и более) легочной ткани. Диагноз ВП является определенным [УД – А] при наличии рентгенологически подтвержденной очаговой инфильтрации легочной ткани. [УД – В].
· Компьютерная томография грудного сегмента проводится при наличии клинических признаков пневмонии и рентген негативной картине, тяжелой пневмонии, отсутствии эффекта от стартовой антибактериальной терапии, ухудшения состояния пациента;
· Пульсоксиметрия, а при SрO2 < 92% - исследование газов артериальной крови (PO2, PCO2, pH, бикарбонаты) [УД – B];
· ЭКГ в стандартных отведениях [УД – D];
· УЗИ сердца (ЭХО-кардиография) при тяжелом течение пневмонии для проведения дифференциальной диагностики с застойными явлениями в малом круге кровообращения и тромбоэмболиями.
Постановка диагноза:
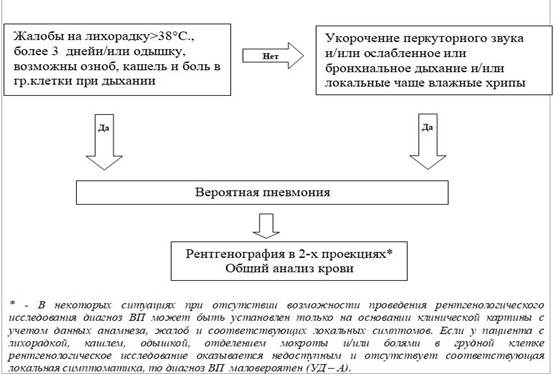
Лечение:
Тактика лечения на амбулаторном уровне: амбулаторно лечение проводится у пациентов с внебольничной пневмонией нетяжелого течения.
NB! Не целесообразно лечение по принципу стационарозамещающей помощи(дневной стационар), в связи с отсутствием необходимости проведения инъекционного введения препаратов, несоблюдением режимов терапии и высоким риском развития осложнений.
Немедикаментозное лечение:
· для уменьшения интоксикационного синдрома и облегчения выделения мокроты - поддержание адекватного водного баланса (достаточный прием жидкости);
· прекращение курения;
· устранение воздействия на больного факторов окружающей среды, вызывающих кашель (дыма, пыли, резких запахов, холодного воздуха).
Медикаментозное лечение:
Перечень основных лекарственных средств:
Основными препаратами для лечения внебольничной пневмонии являются антибактериальные препараты.
Среди пациентов, которые могут получать лечение в амбулаторных условиях (на дому), выделяют 2 группы, различающиеся по этиологической структуре и тактике АБТ.
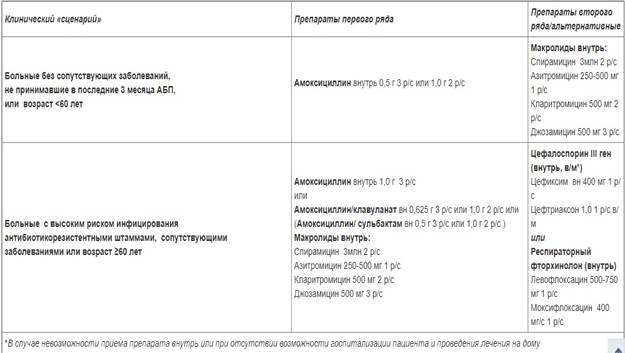
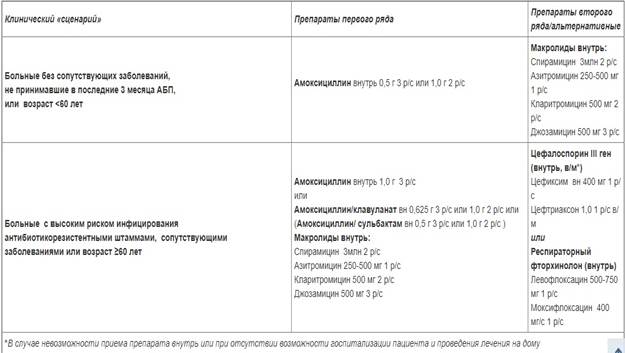
1. Первая группа пациентов: без сопутствующих заболеваний, не принимавшие за последние 3 мес АБП ≥ 2 дней, в возрасте до 60 лет. У этих больных адекватный клинический эффект может быть получен при применении пероральных препаратов (УД – С). В качестве препаратов выбора рекомендуются амоксициллин (УД – D) или макролиды. В ходе КИ не выявлено различий в эффективности этих антибиотиков, а также макролидов или респираторных фторхинолонов (УД – А).
Макролиды предпочтительны при подозрении на «атипичную» этиологию заболевания (M.pneumoniae, C.pneumoniae). Следует использовать наиболее изученные при ВП макролиды с улучшенными фармакокинетическими свойствами, благоприятным профилем безопасности, минимальной частотой лекарственных взаимодействий (азитромицин, кларитромицин, джозамицин, спирамицин).
2. Вторая группа пациентов: с высоким риском инфицирования антибиотикорезистентными штаммами (прием антибиотиков в течение предшествующих 3 месяцев; госпитализация в течение предшествующих 3 месяцев; пребывание в домах длительного ухода; лечение в дневных стационарах поликлиник; лечение гемодиализом); а также пациенты с сопутствующими заболеваниями (ХОБЛ, диабет, застойная сердечная недостаточность, хроническая почечная недостаточность, цирроз печени, хронический алкоголизм, наркомания, истощение и др.).
У пациентов этой группы адекватный клинический эффект может быть получен при назначении пероральных антибиотиков. С целью преодоления устойчивых штаммов пневмококков рекомендовано увеличить суточную дозу амоксициллина у взрослых до 3 г (по 1 г каждые 8 часов), а также назначение аминопенициллинов в оптимизированной лекарственной форме с повышенной биодоступностью (диспергируемые таблетки).
Также препаратами выбора рекомендуются амоксициллин/клавуланат или амоксициллин/сульбактам.
 При ВП при наличии скудной или вязкой мокроты показаны мукоактивные препараты различного механизма действия (амброксол, ацетилцистеин, карбоцистеин, эрдостеин) внутрь, инъекционно или в виде ингаляций через небулайзер (при наличии соответствующей формы выпуска).
При ВП при наличии скудной или вязкой мокроты показаны мукоактивные препараты различного механизма действия (амброксол, ацетилцистеин, карбоцистеин, эрдостеин) внутрь, инъекционно или в виде ингаляций через небулайзер (при наличии соответствующей формы выпуска).
Бронходилататоры показаны больным с явлениями бронхиальной обструкции и гиперреактивности дыхательных путей. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в ингаляционной форме (в том числе через небулайзер). В случае невозможности применения ингаляционных бронходилататоров могут быть использованы производные метилксантинов в виде пероральных пролонгированных форм.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|