
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
ТОКСОПЛАЗМОЗ
Одобрено Объединенной комиссией
По качеству медицинских услуг Министерства здравоохранения и социального развития
Республики Казахстан от «16» августа 2016 года
Протокол №9
КЛИНИЧЕСКИЙ ПРОТОКОЛДИАГНОСТИКИ И ЛЕЧЕНИЯ
ТОКСОПЛАЗМОЗ
1. Содержание:
| Соотношение кодов МКБ-10 и МКБ-9 | |
| Дата разработки протокола | |
| Пользователи протокола | |
| Категория пациентов | |
| Шкала уровня доказательности | |
| Определение | |
| Классификация | |
| Диагностика и лечение на амбулаторном уровне | |
| Показания для госпитализации | |
| Диагностика и лечение на этапе скорой неотложной помощи | |
| Диагностика и лечение на стационарном уровне | |
| Медицинская реабилитация | |
| Паллиативная помощь | |
| Сокращения, используемые в протоколе | |
| Список разработчиков протокола | |
| Конфликт интересов | |
| Список рецензентов | |
| Список использованной литературы |
2. Соотношение кодов МКБ-10 и МКБ-9:
|
МКБ-10 |
МКБ-9 | ||
| Код | Название | Код | Название |
| B58 | Токсоплазмоз | - | - |
| Включено: инфекция, вызванная Toxoplasma gondii | - | - | |
| Исключено: врожденный токсоплазмоз (Р37. 1) | - | - | |
| B58. 0 | Токсоплазмозная окулопатия. | - | - |
| B58. 1 | Токсоплазмозный гепатит (K77. 0) | - | - |
| B58. 2 | Токсоплазмозный менингоэнцефалит (G05. 2) | - | - |
| B58. 3 | Легочный токсоплазмоз (J17. 3) | - | - |
| B58. 8 | Токсоплазмоз с поражением других органов | - | - |
| B58. 9 | Токсоплазмоз неуточненный | - | - |
3. Дата разработки протокола: 2016 год.
4. Пользователи протокола: врачи скорой неотложной помощи, фельдшера, врачи общей практики, терапевты, инфекционисты, акушер-гинекологи, невропатологи, офтальмологи, пульмонологи.
5. Категория пациентов: взрослые, беременные.
6. Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследование случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандоминизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
7. Определение: Токсоплазмоз – зоонозное протозойное заболевание, характеризующееся хроническим течением, полиморфизмом клинических проявлений, преимущественным поражением ЦНС, органов зрения, печени и легких[1].
8. Классификация [1]:
В зависимости от механизма заражения выделяют:
· врожденный токсоплазмоз;
· приобретенный токсоплазмоз.
По клиническим проявлениям выделяются формы:
· острая;
· энцефалитическая;
· тифоподобная;
· смешанная;
· хроническая;
· латентная.
По степени тяжести:
· легкая;
· среднетяжелая;
· тяжелая.
9. ДИАГНОСТИКА И ЛЕЧЕНИЕ НА АМБУЛАТОРНОМ УРОВНЕ**:
1) Диагностические критерии [1, 2, 3, 4, 5] Жалобы и анамнез:
Острый токсоплазмоз:
· острое начало болезни;
· повышение температуры тела (в пределах 37-39°С);
· головная боль, слабость, недомогание;
· боли в мышцах;
· боли в суставах;
· сыпь;
· нарушение стула (диарея).
Хронический токсоплазмоз:
· постепенное начало болезни;
· длительное течение (от нескольких месяцев до нескольких лет с периодами обострения и ремиссии);
· длительная лихорадка субфебрильного типа;
· головная боль;
· общая слабость, повышенная утомляемость;
· снижение памяти;
· нарушение сна;
· боли в мышцах;
· боли в суставах;
· одышка, сердцебиение, боли в области сердца;
· судороги;
· нарушение зрения.
Эпидемиологический анамнез: контакт с домашней кошкой, употребление недостаточно термически обработанного мяса, несоблюдение правил личной гигиены и пр.
Физикальное обследование: Острый токсоплазмоз: Энцефалитическая форма:
· лихорадка различного характера и различной продолжительности;
· синдром интоксикации;
· признаки менингита (ригидность затылочных мышц, положительные симптомы Кернига, Брудзинского);
· признаки энцефалита (судороги, парезы, параличи и др. );
· увеличение лимфатических узлов, печени, селезенки.
Тифоподобная форма:
· лихорадка;
· макуло-папулезная сыпь, появляется на 4-7 день болезни, обильная, по всему телу;
· увеличение лимфатических узлов, печени и селезенки;
· диарея.
Смешанная форма:
· сочетание симптомов энцефалитической и тифоподобной, а также возможны поражения глаз (хориоретинит), пневмония, миокардит, эндокардит и поражение других внутренних органов.
Хронический токсоплазмоз:
· повышенная температура тела (чаще субфебрильная) в течение длительного времени или чередуется с периодами апирексии;
· признаки хронической интоксикации (прогрессирующая слабость, головная боль, пониженный аппетит, раздражительность, снижение памяти, нарушение сна, неврозоподобные изменения);
· генерализованная лимфаденопатия;
· увеличение печени и селезенки;
· миозит;
· признаки миокардита (смещение границ сердца влево, приглушение тонов, тахикардия, экстрасистолия, нарушение проводимости, очаговые и диффузные изменения в миокарде);
· иногда возможны:
· интерстициальная пневмония;
· хронический гастрит;
· энтероколит;
· поражение желчевыводящих путей;
· поражение нервной системы (менингоэнцефалит; энцефалит; церебральный арахноидит; диэнцефальные расстройства; судорожный синдром);
· поражение глаз (хориоретинит, гранулематозный увеит, катаракта, кератоувеит, прогрессирующая близорукость, поражение зрительного нерва (ухудшение зрения, слепота));
· поражение половой сферы (нарушение менструального цикла, сальпингоофорит, эндометрит, бесплодие, импотенция);
· эндокринные нарушения (недостаточность надпочечников и щитовидной железы).
Латентная форма токсоплазмоза развивается, как правило, у иммунокомпетентных лиц:
· отсутствие клинических проявлений;
· положительные результаты серологических исследований.
Лабораторные исследования [1, 2, 3]:
Неспецифическая лабораторная диагностика:
ОАК: лейкопения, нейтропения, относительный лимфомоноцитоз, нормальные показатели СОЭ.
ПЦР: обнаружение ДНК T. gondii в крови, ликворе и биоптатах.
Серологические методы:
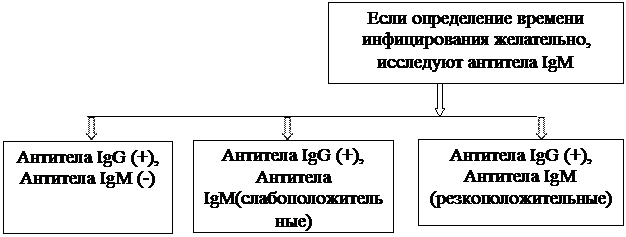
ИФА: обнаружение специфических антител (в динамике с интервалом 3-4 недели) с определением принадлежности антител к классам IgM (для дифференциальной диагностики острого и хронического процессов) и IgG; Иммуноблот (Line-blot):
· выявление специфических антител к отдельным белкам T. gondii;
· выявление низкоавидных IgG – антител в сыворотке крови с расчетом индекса авидности (ИА), при первичной постановке диагноза (диагностика первичной инфекции), особенно у беременных женщин, когда не определяются специфические антитела класса IgM.
Инструментальные исследования: не предусмотрены.


|
|
|
|
 |
 |
 |


 Алгоритм специфической (серологической) диагностики токсоплазмоза
Алгоритм специфической (серологической) диагностики токсоплазмоза
 |
 |  | ||
|
|
|
 |
Да Да Да
 |  |  | |||
 |





 Алгоритм диагностического поиска при наличии у больного генерализованной лимфаденопатии [5]
Алгоритм диагностического поиска при наличии у больного генерализованной лимфаденопатии [5]
 |
Да


 |

|
 |
|
3) Дифференциальный диагноз и обоснование дополнительных исследований*:
| Диагноз | Обоснование для дифференциально й диагностики | Обследования | Критерии исключения диагноза |
| Бруцеллез | Лимфаденопатия, длительная лихорадка, миалгии, полиартралгии, увеличение печени и селезенки | Консультация инфекциониста (реакции Райта, Хеддльсона, РПГА, ИФА, ПЦР, гемокультура) | Характерен микрополиаденит, отсутствует мезаденит, лихорадка различного типа (ремитирующая, волнообразная, субфебрильная и пр. ) относительно удовлетворительно переносится больными, ознобы, ночные поты, сочетанные органные поражения различных органов и систем. Эпидемиологический анамнез: употребление сырого молока, сметаны и других продуктов животного происхождения или контакт с сырьем животного происхождения (мясо, шкуры и пр. ). |
| Инфекционный мононуклеоз | Лимфаденопатия, увеличение печени, селезенки | Консультация инфекциониста | Увеличение лимфатических узлов происходит с первых дней болезни, чаще шейных и подмышечных, реже другой локализации, мезаденит наблюдается редко. Характерна различного типа лихорадка продолжительностью от 1 до 3 недель, преобладание |
| увеличения селезенки до значительных размеров, тонзиллит различного характера (катаральный, некротический и пр. ). Характерные изменения периферической крови (лейкоцитоз, нейтропения, лимфомоноцитоз, атипичные мононуклеары). | |||
| Корь | Лимфаденопатия, лихорадка | Консультация инфекциониста | Чаще увеличены шейные, затылочные и подмышечные лимфоузлы. Характерны катаральный синдром, выраженный конъюнктивит, этапность высыпания, пятна Бельского-Филатова- Коплика, отсутствует увеличение печени и селезенки. |
| Аденовирусная инфекция | Лимфаденопатия, лихорадка, увеличение печени, селезенки | Консультация инфекциониста | Чаще умеренно увеличиваются углочелюстные, заднешейные, затылочные лимфатические узлы. Наличие признаков острого воспаления дыхательных путей (ринита, фарингита, ларингита и пр. ), признаков поражения глаз (конъюнктивит, реже кератит). |
| Листериоз | Лимфаденопатия, лихорадка, увеличение печени и селезенки | Консультация инфекциониста | Характерно острое начало, высокая лихорадка (39-40°С), выраженные симптомы интоксикации (головная боль, бессонница), |
| ознобы, наличие сыпи, поражение зева. Характерный эпидемиологический анамнез (контакт с сельскохозяйственными животными, употребление продуктов животного происхождения). | |||
| Лимфогрануле матоз | Лимфаденопатия, лихорадка, увеличение печени и селезенки | Консультация онколога | Начинается, как правило, с увеличения периферических лимфатических узлов, чаще шейно- подчелюстных, которые постепенно увеличиваются и сливаются в крупные конгломераты. Позже появляются признаки общей интоксикации, лихорадка, ночная потливость, больные худеют. |
4) Тактика лечения[ 1, 3 ]:
Тактика лечения токсоплазмоза осуществляется с учетом:
· клинической формы (острая, хроническая с активацией инфекционного процесса);
· степени тяжести (легкая, среднетяжелая, тяжелая);
· органной патологии (энцефалит, миокардит, пневмония, хориоретинит, гепатит и др. ).
Немедикаментозное лечение:
Режим – с учетом клинической формы. Диета: Стол №15
Медикаментозное лечение:
Лечение хронического токсоплазмоза показано при:
· активации инфекционного процесса;
· невынашивании беременности (лечение проводят вне периода беременности).
Этиотропная (противопротозойная) терапия:
Применяют сочетание (комбинацию) пириметамина с сульфаниламидами или антибиотиками.
· пириметамин - по 75 мг в сутки, однократно, внутрь в течение первых 3-х дней лечения, затем по 25 мг в сутки, однократно с 4-го по 7-й день лечения;
· сульфадизин по 500 мг 4 раза в сутки, внутрь в течение 7 дней или (при плохой переносимости сульфадизина):
· пириметамин (по вышеуказанной схеме) в комбинации с клиндамицином по 450 мг 4 раза в сутки, внутрь в течение 7 дней.
Проводят 1 курс лечения.
одновременно назначают кальция фолинат по 2-10 мг в сутки, внутрь на весь период лечения этиотропными препаратами.
или
ко-тримоксазол – 480 мг (сульфаметоксазол 400 мг + триметаприм 80 мг) по 1 таблетке 2 раза в сутки в течение 10 суток. Проводят 2 курса с интервалом в 10 суток. Одновременно применяют фолинат кальция по 2-10 мг в сутки.
Патогенетическая терапия проводится в зависимости от характера органной патологии.
· глюкокортикоиды - при хориоретините и поражении ЦНС. При необходимости назначают:
· десенсибилизирующие лекарственные средства.
Перечень основных лекарственных средств:
· пириметамин таблетки 25 мг;
· сульфадиазин таблетки 0, 5 г;
· спирамицин таблетки 1, 5 млн МЕ, 3 млн МЕ;
· ко-тримоксазол таблетки 480 мг;
· клиндамицин капсулы 75 мг, 150 мг;
· фолиевая кислота таблетки 1 мг, 5 мг;
· кальция фолинат таблетки 15 мг, капсулы 15 мг, 100 мг.
Перечень дополнительных лекарственных средств:
· диклофенак таблетки 25 мг, 50 мг, 100 мг, капсулы 100 мг, раствор для инъекций 1 мл – 25 мг, 1 амп – 75 мг;
· мелоксикам таблетки 7, 5 мг, 15 мг;
· нимесумед таблетки 100 мг;
· аскорбиновая кислота таблетки 50 мг, 100 мг, 500 мг;
· азоксимера бромид во флаконах 6 мг;
· преднизолон таблетки 5 мг, раствор ампулы – 30 мг.
5) Показания для консультации специалистов:
· консультация невропатолога – при наличии энцефалита, менингоэнцефалита;
· консультация окулиста – при наличии признаков поражения глаз;
· консультация кардиолога – при наличии признаков поражения сердца;
· консультацияакушер-гинеколога – при наличии патологии половой (репродуктивной) системы;
· консультация ревматолога – при поражении мышц и суставов.
6) Профилактические мероприятия:
Информирование пациента по:
· предупреждению заражения от домашних кошек;
· исключению употребления в пищу недостаточно термически обработанных мясных продуктов, немытых овощей, фруктов, зелени;
· исключению дегустации сырого мясного фарша или сырого мяса;
· тщательному соблюдению личной гигиены (мытье рук после обработки сырого мяса, при контакте с землей).
7) Мониторинг состояния пациента**: ( карта наблюдения за пациентом, индивидуальная карта наблюдения пациента, индивидуальный план действий)
8) Индикаторы эффективности лечения:
· купирование клинических проявлений токсоплазмоза.
10. ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИС УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ:
Показания для плановой госпитализации: не проводится.
Показания для экстренной госпитализации:
· больные острым токсоплазмозом не зависимо от степени тяжести;
· больные хроническим токсоплазмозом с преимущественным поражением ЦНС, сердца и глаз;
· беременные, больные манифестными формами (острая, хроническая) независимо от степени тяжести и срока беременности.
11. ДИАГНОСТИКА И ЛЕЧЕНИЕ НА ЭТАПЕ СКОРОЙ НЕОТЛОЖНОЙ ПОМОЩИ**:
1) Диагностические мероприятия: не проводятся.
2) Медикаментозное лечение: не проводятся.
12. ДИАГНОСТИКА И ЛЕЧЕНИЕ НА СТАЦИОНАРНОМ УРОВНЕ:
1) Диагностические критерии на стационарном уровне: см. пункт 9 подпункт 1
Жалобы и анамнез: см. пункт 9 подпункт 1
Физикальное обследование: см. пункт 9 подпункт 1 Лабораторные исследования: см. пункт 9 подпункт 1 Инструментальные исследования:
· люмбальная (спинномозговая) пункция с последующим паразитологическим (микроскопическим) и общим анализом ликвора (при менингите);
· рентгенография легких, черепа (по показаниям);
· УЗИ органов брюшной полости (по показаниям);
· КТ/МРТ (при менингите, менингоэнцефалите);
· ЭКГ.
2) Диагностический алгоритм: смотрите пункт 9, п 2.
3) Перечень основных диагностических мероприятий:
· ОАК;
· ОАМ;
· Паразитологический(микроскопический) метод: выявление T. Gondii;
· ПЦР: обнаружение ДНК T. Gondii;
· ИФА.
4) Перечень дополнительных диагностических мероприятий:
· люмбальная (спинномозговая) пункция с последующим паразитологическим и общим анализом ликвора;
· рентгенография легких, черепа;
· УЗИ органов брюшной полости;
· КТ/МРТ;
· ЭКГ.
5) Тактика лечения[1, 3]:
Тактика лечения токсоплазмоза осуществляется с учетом:
· клинической формы (острая, хроническая с активацией инфекционного процесса);
· степени тяжести (легкая, среднетяжелая, тяжелая);
· органной патологии (энцефалит, миокардит, пневмония, хориоретинит, гепатит и др. ).
Немедикаментозное лечение:
Режим – с учетом клинической формы. Диета – стол №15.
Этиотропная (противопротозойная) терапия:
Применяют сочетание (комбинацию) пириметамина с сульфаниламидами или антибиотиками.
· пириметамин - по 75 мг в сутки, однократно, внутрь в течение первых 3-х дней лечения, затем по 25 мг в сутки, однократно с 4-го по 7-й день лечения;
· сульфадизин по 500 мг 4 раза в сутки, внутрь в течение 7 дней или (при плохой переносимости сульфадизина):
· пириметамин (по вышеуказанной схеме) в комбинации с клиндамицином по 450 мг 4 раза в сутки, внутрь в течение 7 дней.
Проводят 1 курс лечения.
одновременно назначают кальция фолинат по 2-10 мг в сутки, внутрь на весь период лечения этиотропными препаратами.
или
ко-тримоксазол – 480 мг (сульфаметоксазол 400 мг + триметаприм 80 мг) по 1 таблетке 2 раза в сутки в течение 10 суток. Проводят 2 курса с интервалом в 10 суток. Одновременно применяют фолинат кальция по 2-10 мг в сутки.
Патогенетическая терапия проводится в зависимости от характера органной патологии.
· глюкокортикоиды - при хориоретините и поражении ЦНС. При необходимости назначают:
· десенсибилизирующие лекарственные средства.
Перечень основных лекарственных средств:
· пириметамин таблетки 25 мг;
· сульфадиазин таблетки 0, 5 г;
· спирамицин таблетки 1, 5 млн МЕ, 3 млн МЕ;
· ко-тримоксазол таблетки 480 мг;
· клиндамицин капсулы 75 мг, 150 мг;
· фолиевая кислота таблетки 1 мг, 5 мг;
· кальция фолинат таблетки 15 мг, капсулы 15 мг, 100 мг.
Перечень дополнительных лекарственных средств:
· диклофенак таблетки 25 мг, 50 мг, 100 мг, капсулы 100 мг, раствор для инъекций 1 мл – 25 мг, 1 амп – 75 мг;
· мелоксикам таблетки 7, 5 мг, 15 мг;
· нимесумед таблетки 100 мг;
· аскорбиновая кислота таблетки 50 мг, 100 мг, 500 мг;
· азоксимера бромид во флаконах 6 мг;
· преднизолон таблетки 5 мг, раствор ампулы – 30 мг.
Хирургическое вмешательство: нет.
Другие виды лечения: нет.
6) Показания для консультации специалистов:
· консультация невропатолога – при наличии энцефалита, менингоэнцефалита;
· консультация окулиста – при наличии признаков поражения глаз;
· консультация кардиолога - при наличии признаков поражения сердца;
· консультация акушер-гинеколога – при наличии патологии половой (репродуктивной) системы;
· консультация ревматолога – при поражении мышц и суставов.
7) Показания для перевода в отделение интенсивной терапии и реанимации:
· отек мозга (при энцефалитической форме).
8) Индикаторы эффективности лечения
· купирование клинических проявлений токсоплазмоза.
13. МЕДИЦИНСКАЯ РЕАБИЛИТАЦИЯ: нет.
14. ПАЛЛИАТИВНАЯ ПОМОЩЬ: нет.
15. Сокращения, используемые в протоколе:
ИА – индекс авидности
ИФА– иммуноферментный анализ КТ – компьютерная томография
МРТ – магниторезонансная томография ПЦР – полимеразная цепная реакция РИФ – реакция иммунофлюоресценции СОЭ – скорость оседания эритроцитов УЗИ – ультразвуковое исследование ЦНС – центральная нервная система ЭКГ - электрокардиография
16. Список разработчиков протокола:
1) Кошерова Бахыт Нургалиевна – доктор медицинских наук, РГП на ПХВ
«Карагандинский государственный медицинский университет», профессор, проректор по клинической работе и непрерывному профессиональному развитию, главный внештатный инфекционист МЗСР РК.
2) Муковозова Лидия Алексеевна – доктор медицинских наук, РГП на ПХВ
«Государственный медицинский университет г. Семей», профессор кафедры неврологии, психиатрии и инфекционных болезней.
3) Токаева Алма Зейноллакызы – кандидат медицинских наук, РГП на ПХВ
«Государственный медицинский университет г. Семей», доцент кафедры неврологии, психиатрии и инфекционных болезней.
4) Кулжанова Шолпан Адлгазыевна – доктор медицинских наук, АО
«Медицинский университет Астана», заведующая кафедрой инфекционных болезней и эпидемиологии.
5) Мажитов Талгат Мансурович – доктор медицинских наук, АО «Медицинский университет Астана», профессор кафедры клинической фармакологии и интернатуры.
17. Конфликт интересов: отсутствует.
18. Список рецензентов: Доскожаева Сауле Темирбулатовна – Доктор медицинских наук, АО «Казахский медицинский университет непрерывного образования», проректор по учебной работе, заведующая кафедрой инфекционных болезней с курсом детских инфекций.
19. Условия пересмотра протокола: пересмотр протокола через 3 года после его опубликования и с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
20. Список использованной литературы:
1) Инфекционные болезни: национальное руководство / Под ред. Н. Д. Ющука, Ю. Я. Венгерова. – М.: ГЭОТАР-Медиа, 2010. – 1056 с. – (Серия «Национальные руководства»).
2) Долгих Т. И. Токсоплазмоз: современная стратегия лабораторной диагностики
// Инфекция и иммунитет. 2011, Т. 1, №1, с. 43-50.
3) Покровский В. И., Пак С. Г., Брико Н. И., Данилкин Б. К. Инфекционные болезни и эпидемиология. Учебник. Третье издание. «ГЭОТАР-Медиа», 2013.
4) Казанцев А. П. Токсоплазмоз. М., Медицина, 1985. –167с.
5) Казанцев А. П. Дифференциальная диагностика инфекционных болезней. – М.: ООО «Медицинское информационное агентство», 1999. – 482 с.: ил.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|