
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
КЕССОННАЯ БОЛЕЗНЬ
Декомпрессионная болезнь встречается у рабочих различных профессий, труд которых связан с пребыванием в условиях повышенного атмосферного давления. К ним относятся водолазы, рабочие, занятые в строительстве мостовых опор, проходке обводненных шахтных стволов и других сооружений в водонасыщенных грунтах или под водой. Кессонные работы осуществляются также и при возведении фундаментов зданий и оборудования, в строительстве туннелей метрополитена.
Основной опасностью при выполнении кессонных работ является декомпрессия, т. е. период выхода рабочих из кессона. Лишь в том случае, если переход от нормального атмосферного давления к повышенному и обратно совершался недостаточно медленно, быстрее установленного для этого времени, могут развиться различные патологические явления, в том числе декомпрессионная (кессонная) болезнь.
Патогенез. Заболевание развивается вследствие перехода газов крови и тканей организма из растворенного состояния в свободное — газообразное — в результате быстрого понижения избыточного давления. Образующиеся при этом газовые пузырьки нарушают нормальное кровообращение, раздражают нервные окончания, деформируют и повреждают ткани организма. При нормальном атмосферном давлении между парциальным давлением газов в легких и напряжением их в крови и тканях организма существует динамическое равновесие.
Основная часть общего давления газов в легких, а следовательно, в крови и тканях приходится на долю азота, физиологически инертного газа, не участвующего в газообмене. Поэтому во время пребывания в условиях повышенного давления наиболее важным процессом, происходящим в организме, является насыщение крови и тканей газами. В то время как поступающий в организм под повышенным давлением кислород, растворяясь в жидкостях и тканях, в значительной мере усваивается, азот лишь физически растворяется в тканях и постепенно насыщает их.
Насыщение (сатурация) жидкостей и тканей происходит до тех пор, пока не наступит равновесия и давление азота в них не будет равно парциальному давлению его в окружающей среде. Разные ткани организма насыщаются азотом с неодинаковой скоростью. Азот плохо растворяется в крови, но очень хорошо в липоидной ткани, которой богаты нервная ткань, подкожная клетчатка. Степень насыщения тканей азотом возрастает с повышением давления. При декомпрессии в организме происходит обратный процесс — выведение из тканей растворенного в них азота (десату-рация). В зависимости от скорости его избыточное количество азота в тканях поступает в кровь в растворенном состоянии либо в виде пузырьков. Последние, как правило, возникают в случае очень быстрого падения давления и являются причиной газовой эмболии и развития десатурационной (кессонной) болезни.
Клиническая картина. Симптоматика декомрессионной болезни характеризуется своеобразием и полиморфностью. Различают острые и хронические формы болезни.
Острая декомпрессионная болезнь. Болезнь развивается не сразу: первые симптомы ее возникают через 10— 15 мин и позже после декомпрессии, т. е. в период образования более или менее крупных пузырьков газа. Рабочие жалуются на боли в ушах, «расширение живота», ощущение недомогания, холода, боли в суставах. В дальнейшем развивается определенная клиническая симптоматика, проявление и тяжесть которой определяются величиной, количеством и локализацией газовых пузырьков в организме. По выраженности выделяют легкую, среднюю и тяжелую формы острой кессонной болезни.
Легкая форма проявляется в виде чрезвычайно сильных болей в области какого-либо сустава или нескольких суставов. Признаки заболевания возникают внезапно. Механизм болей обусловлен нарушением питания эмболизированного участка ткани (надкостница, кость, сустав, фасция, мышцы, нерв). Чаще всего возникают упорные боли в одном или нескольких суставах конечностей, особенно в коленных и плечевых, а также в луче-запястных, локтевых и голеностопных. Боль не имеет точной локализации. Больше всего она ощущается вокруг сустава, ирради-ируя во все стороны от него. Боли, как правило, усиливаются при пальпации сустава и сгибании конечности. Интенсивность болей варьирует от легкого «нытья» до мучительной боли, обездвиживающей больного. Замечено, что чаще всего в процесс вовлекаются суставы и мышцы, на которые падает наибольшая физическая нагрузка.
К легкой форме относятся и все кожные случаи («кессонная чесотка»). Зуд обычно ощущается на туловище или на проксимальных частях конечностей. Характер зуда напоминает кожный зуд при укусе насекомых. При объективном осмотре определяется болезненность нервных стволов, мышц и суставов при их пальпации. Часто отмечают отек околосуставной ткани, выпот в суставах. Определенные участки кожи имеют «мраморный»
рисунок вследствие эмболии кожных сосудов. Скопление газа в подкожной клетчатке дает начало развитию подкожной эмфиземы.
Прогноз артралгий, характерных для клинической картины легкой формы кессонной болезни, при современных средствах лечения благоприятный. Лечебная рекомпрессия снимает болевой синдром и ведет к быстрому выздоровлению.
Заболевание средней тяжести характеризуется поражением внутреннего уха, желудочно-кишечного тракта и органа зрения. Прежде всего формируется синдром Меньера в результате образования пузырьков газа в лабиринте внутреннего уха. По-видимому, газовая эмболия сосудов сочетается с образованием периваскулярных геморрагии и выходом газа в периваскулярные
области.
В клинической картине можно отметить небольшой скрытый период, после которого появляются резкая слабость, тяжесть боль в голове. Эти симптомы усиливаются и сочетаются с резким головокружением, рвотой, шумом и звоном в ушах, снижением слуха. Появляются сильная бледность, потоотделение, слабость. Головокружение беспокоит даже в положении лежа. Больные жалуются, что все предметы вращаются перед глазами; небольшой поворот головы значительно усиливает болезненные явления. При осмотре определяются горизонтальный нистагм, брадикардия. Возможна потеря сознания. Желудочно-кишечные поражения характеризуются скоплением газа в кишечнике, сосудах брыжейки и сопровождаются появлением очень сильных болей в животе, частой дефекацией. Живот напряжен, пальпация его болезненна. Снижается острота зрения, сопровождающаяся расширением зрачков и угнетением их реакции на свет. Картина глазного дна варьирует от нормальной до различной степени гиперемии дисков зрительных нервов. Значительно реже развивается папиллит с отеком по типу застойных дисков.
Прогноз при кессонной болезни средней тяжести, как правило, благоприятный при условии своевременной и правильной лечебной рекомпрессии.
Тяжелая форма кессонной болезни в настоящее время наблюдается крайне редко. Она характеризуется образованием эмболов в сосудах ЦНС, сердца и легких. Больные отмечают резкую общую слабость и слабость в ногах, резкий кашель, сильную боль в грудной клетке, особенно при вдохе, одышку. В дальнейшем появляются клинические признаки отека легких. При множественной аэроэмболии в полостях правого сердца и сосудах легких скапливается значительное количество газовых пузырьков различных размеров, вызывающих нарушение сердечнососудистой деятельности. В таких случаях отмечаются бледность, резкая слабость, частое и поверхностное дыхание; артериальное давление падает. Пульс вначале частый, затем замедляется, кожные покровы бледно-сероватого оттенка или синюшные. При выраженных явлениях гипоксии наступает потеря сознания. Возмо-
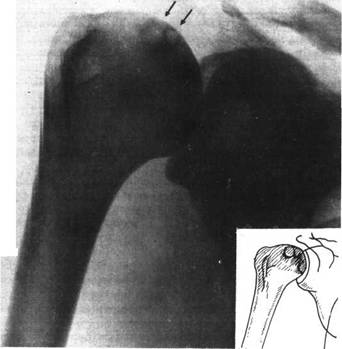
Декомпрессионная болезнь. Рентгенограмма правого плечевого сустава. Начальные поражения. В области головки плечевой кости субхондрально расположены очаги остеолиза, кокруг которых заметно склерозирование костной ткани (указано стрелками).
жен инфаркт миокарда и легких. Церебральные поражения обусловлены газовыми эмболами в головном мозге. После короткого скрытого периода возникают резкие головные боли, слабость. В легких случаях пропадает чувствительность одной половины тела, в более тяжелых — возникают явления паралича: теряется речь, появляются признаки пареза лицевого нерва и патологии других черепных нервов, а также параплегии или парапарез нижних конечностей. Параличи нижних конечностей сопровождаются расстройствами мочеиспускания и дефекации (анурия и запор). Определяются высокие сухожильные и периостальные рефлексы.
Во всех случаях тяжелой формы кессонной болезни необходимо проводить срочную рекомпрессию. Любое промедление снижает возможность излечения и увеличивает количество серьезных резидуальных нарушений.
Хроническая декомпрессионная болезнь. Различают две ее разновидности. Первичная хроническая форма развивается медленно. Латентный период с незначительной симптоматикой, затрудняющей раннюю диагностику заболевания.
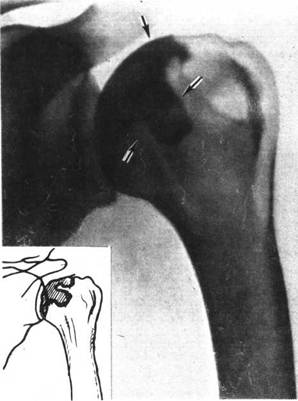
Декомпрессионные изменения средней степени. Рентгенограмма левого плечевого сустава больного А.
Слияние очагов асептического некроза, широкая зона остеосклероза в их окружности (указано стрелками).
Вторичная хроническая форма представляет собой комплекс патологических сдвигов, проявляющихся как результат перенесенной острой кессонной болезни. К клиническим сиптомам первой разновидности хронической формы кессонной болезни относится деформирующий остеоартроз, ко второй — аэропатический миелоз и синдром Меньера.
При хронической форме заболевания газовые эмболы локализируются в различных органах, но главным образом в костях. Изменения в костях характерны для медленного, затяжного течения процесса. Вначале они протекают бессимптомно и обнаруживаются лишь при осложнении их деформирующим остеоартрозом. В длинных трубчатых костях при этом определяются многочисленные участки разряжения, окруженные зоной склероза. Секвест-роподобные гомогенные/Уплотнения выявляются обычно и со стороны суставной поверхности головки плечевой кости с нали-
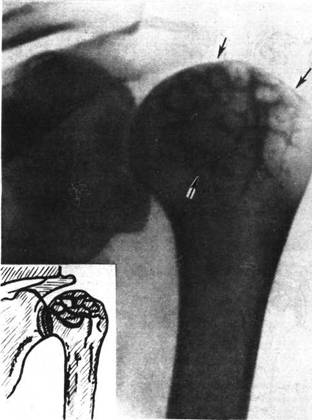
Рентгенограмма левого плечевого сустава того же больного через 3 года. Значительное увеличение размеров некротизированных участков. Видны тени некротических масс, головка плечевой кости уплощена, контуры суставной поверхности волокнистые (указано стрелками).
чием четкой зоны резорбции от основной склерозированной массы головки (рис. 29). Костные инфаркты возникают чаще в местах, богатых желтым костным мозгом: проксимальные или дисталь-ные отделы длинных трубчатых костей, губчатые кости. Поражение эпифизарных концов трубчатой кости почти всегда сочетается с вовлечением в процесс суставных хрящей и суставных сумок. Все это впоследствии приводит к возникновению выраженных явлений деформирующего остеоартроза тазобедренных и плечевых суставов с довольно стойким болевым синдромом и нарушением функций конечностей. В первую очередь поражаются головка и проксимальный конец диафиза бедра, затем — головка и верхняя часть диафиза плеча, далее — дистальные отделы бедра, проксимальные концы большеберцовой кости, нижние концы плечевой и лучевой костей (рис. 30, 31, 32).

Рентгенограмма правого тазобедренного сустава того же больного через 7 лет после начала заболевания.
Выраженный остеоартроз, уплощение головки, уплощение и укорочение шейки бедренной кости.
Поражение, как правило, бывает множественным, двусторонним, с одновременным изменением смежных суставов.
Диагноз. Декомпрессионную болезнь диагностируют на основании характерных жалоб и клинических симптомов, которые появляются после декомпрессии. Обращают внимание на выяснение режима декомпрессии и условий пребывания под повышенным давлением. Появление кожного зуда, болевых ощущений, синдрома Меньера, параличей, внезапного коллапса — все это является специфичным при учете предшествующей декомпрессии.
Подтверждает правильность диагноза эффективность повторного помещения пострадавшего в условия повышенного давления (рекомпрессия). Кроме этого, обнаружение на рентгенограммах пузырьков в полостях суставов, синовиальных влагалищах сухожилий, фасциях мышц, а также поражения костей и суставов могут служить диагностическим тестом.
Дифференциальная диагностика основывается на анализе санитарно-производственной характеристики условий труда, профессионального маршрута больного и клинико-рентгенологических признаков заболевания. Необходимо учитывать, что ряд симптомов может напоминать интоксикацию оксидами азота, кислородное отравление, а также костно-суставные изменения посттравматического характера. Во всех случаях знание условий декомпрессии, в которых развилось заболевание, позволяет правильно поставить диагноз.
Лечение. Основным и радикальным методом терапии является лечебная рекомпрессия, которая предусматривает повторное помещение пострадавшего в условия повышенного давления. Проведение лечебной рекомпрессии обязательно при всех формах декомпрес-сионной (кессонной) болезни. Чем раньше будет начата рекомпрессия, тем быстрее и действеннее будут ее результаты, тем благоприятнее клинический и трудовой прогноз.
Рекомпрессию проводят в специально оборудованном «лечебном шлюзе», представляющем собой горизонтально расположенный цилиндр. В торце цилиндра устраивается входная дверь. Шлюз перегорожен на две половины: входную и главную камеру, где установлена койка. Воздушными вентилями регулируют давление на 0, 1 ати в продолжение не менее 20 мин. В шлюзе есть также телефон и обогревательные приборы, поддерживающие температуру воздуха 18—22°С.
При рекомпрессии после быстрого подъема давления в «лечебном шлюзе» переходят к медленному вышлюзовыванию. Существует пять режимов лечебной рекомпрессии, отличающихся величиной первичного повышения давления в камере, временем пребывания под наибольшим давлением, а также временем и порядком рекомпрессионного режима.
Выбирая режим рекомпрессии, руководствуются характером болезненных симптомов и интенсивностью их развития, а также учитывают то рабочее давление, при котором находился пострадавший. Так, например, вышлюзовывание в тяжелых случаях проводится очень медленно, в течение 20 мин, и более чем на 0, 1 ати, в легких случаях давление понижается на 0, 1 ати за 10—12 мин. По окончании лечебной рекомпрессии за больным устанавливают тщательное врачебное наблюдение в течение 12 ч.
После выхода из «лечебного шлюза» больному проводится активная физиотерапия (лампа-соллюкс, кварц, диатермия и т. п. ) в сочетании с горячими суховоздушными или водяными ваннами. В зависимости от состояния больного назначают симптоматическое лечение: стимуляция сердечно-сосудистой системы, согревание, кислород, болеутоляющие средства, мероприятия, направленные на профилактику или ликвидацию отека легких. Одним из эффективных методов лечения является гипербарическая окси-генация. В дальнейшем рекомендуется врачебное наблюдение.
Экспертиза трудоспособности. При легкой форме кессонной болезни на время лечения выдается больничный лист сроком на 10 дней. В случ& е необходимости дальнейшего лечения в амбулаторных условиях больной может быть временно переведен на работу вне воздействия повышенного атмосферного давления и других неблагоприятных факторов с оформлением трудового больничного листа.
После выздоровления больной признается трудоспособным для работы в кессоне. Во избежание рецидива рекомендуется в последующем остерегаться охлаждения, а после окончания работы обязательны общее прогревание и массаж.
При кессонной болезни средней тяжести после определенного периода временной нетрудоспособности пострадавшему может быть разрешено возвращение к прежней работе. Наличие осложнений в виде стойких органических изменений, сопровождающихся менье-ровским синдромом, изменений со стороны органа зрения и желудочно-кишечного тракта ведет к стойкой утрате трудоспособности с довольно большим числом противопоказательных видов трудовой деятельности.
Чрезвычайно сложна и ответственна врачебно-трудовая экспертиза больных с тяжелыми формами кессонной болезни. Трудовой прогноз при данной форме практически всегда неблагоприятный. Это дает основание принять решение о той или иной степени стойкой утраты трудоспособности. Больные подлежат направлению на ВТЭК для определения степени утраты трудоспособности и разработки мероприятий реабилитационного характера. Вопросы экспертизы трудоспособности при хронической форме декомпрес-сионной болезни решаются в зависимости от выраженности клинической картины и степени снижения квалификации.
Профилактика. Основным профилактическим мероприятием является строгое соблюдение «Правил безопасности при производстве работ под сжатым воздухом (кессонные работы)», утвержденных Секретариатом ВЦСПС 21. 01. 56 г. Ограничивается допустимое давление в кессоне: оно не должно превышать 4 ати, что соответствует глубине воды 40 м. Согласно этим правилам, строго нормируются продолжительность рабочего времени в кессоне и продолжительность вышлюзовывания (чем больше давление, тем короче рабочее время и продолжительнее период декомпрессии).
В соответствии с правилами рабочий день в кессоне делится на две подсмены с перерывами между ними 8—10 ч, во время которых рабочий должен находиться вне кессона. Продолжительность рабочего дня вместе со шлюзованием не должна превышать при давлении от 0, 1 до 2, 9 ати 6 ч, при давлении от 2, 91 до 3, 5 ати — 5 ч 20 мин; при давлении\эт 3, 51 до 3, 9 ати эти работы выполняются только в одну смену, причем продолжительность работы в камере должна быть не более 1 ч 30 мин.
Для лиц, приступивших к работе под повышенным давлением впервые или после месячного перерыва в работе, при давлении свыше 1, 2 ати в первые 4 дня рабочий день сокращается: в 1-й день на 1/2 смены, во 2-й — на 1/3 и в 3-й и 4-й дни — на '1/4 смены. Вышлюзовывание должно проводиться в два этапа в зависимости от сменности работы в кессоне и в соответствии с нормами вышлюзовывания, регламентированными правилами безопасности.
При водолазных работах применяется ступенчатая декомпрессия с остановками на определенных глубинах. Время остановки зависит от глубины спуска и длительности пребывания водолаза на грунте.
Для профилактики кессонной болезни большое значение имеют качество и количество подаваемого в рабочую камеру воздуха. Правилами безопасности предусматривается, что количество подаваемого в кессоны воздуха должно быть не менее 25 м3/ч на одного работающего с содержанием в нем не менее 20% кислорода, не более 0, 1% углекислого газа и не выше ПДК вредно действующих газов. При этом температура воздуха при давлении до 2 ати должна быть не ниже 16°С и не выше 22°С, а свыше 2, 5 ати — 18—23°С. Большое значение для профилактики заболевания имеют мероприятия по предупреждению охлаждения тела — обеспечение всех рабочих теплой влагонепроницаемой одеждой и обувью.
По окончании смены кессонные рабочие должны принимать душ (температура воды 37—38°С), после чего им выдают 2 стакана горячего натурального кофе или чая с сахаром.
· Литература:
основная:
1. Артамонова В. Г., Мухин Н. А. Профессиональные болезни: Учебник. - 4-е изд. - М.: Медицина, 2004. - 480 с.
2. Косарев В. В., Лотков В. С., Бабанов С. А. Профессиональные болезни. Учебное пособие для вузов. М.: «ГЭОТАР-Медиа», 2008. -160 с.
дополнительная:
1. Сраубаев Е. Н., ред. Организация профилактических медицинских осмотров работающих во вредных и опасных условиях труда. Методические рекомендации. Астана, 2008. – 46 с.
2. Шаталов Н. Н., Артамонова В. Г. Руководство к практическим занятиям по профессиональным болезням. - М., Медицина, 1991.
3. Кулкыбаев Г. А., Аманбеков У. А. Профессиональные заболевания. Руководство для врачей. Караганда-Алматы, «Ғ ЫЛЫМ» 2001. - 575 c.
4. Кодекс Республики Казахстан «О здоровье народа и системе здравоохранения», 2010 г.
5. Закон Республики Казахстан «Об охране здоровья граждан» от 7 июля 2006 г.
6. Приказ №243 Министра здравоохранения Республики Казахстан от 12. 03. 2004 года «Об утверждении Перечня вредных производственных факторов, профессий, при которых обязательны предварительные и периодические медицинские осмотры. Инструкции по проведению обязательных предварительных и периодических медицинских осмотров работников, подвергающихся воздействию вредных, опасных и неблагоприятных производственных факторов»
7. Приказ № 182-п Министерства труда и социальной защиты населения Республики Казахстан от 31 июля 2007 г. «Список производств, цехов, профессий и должностей, перечень тяжелых работ, работ с вредными (особо вредными) и (или) опасными условиями труда, работа в которых дает право на сокращенную продолжительность рабочего времени и на дополнительный оплачиваемый ежегодный трудовой отпуск».
8. Тогузбаева К. К., Филин А. П. и др. Физиолого-гигиеническая характеристика производственного ультразвука и инфраструктуры. Учебно-методическое пособие, Алматы, 1998.
9. Касенова С. Л. Внутренние болезни. Учебное пособие для студентов медико-профилактического факультета. Алматы, «Жазуши», 2005., 184 с.
10. Измеров Н. Ф., ред. Российская энциклопедия по медицине труда. – М.: ОАО «Издательство Медицина», 2005. – 656 с.
· Контрольные вопросы:
1. Патогенетические механизмы действия атмосферного давления.
2. Клиническая картина кессонной болезни.
3. Диагностика, лечение, профилактика.
4. Медико-социальная экспертиза, диспансеризация и трудовая реабилитация.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|