
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Диета – одна из важных составляющих при диализе.
ДИАЛИЗ ПОЧЕК
Современная медицина помогает поддерживать здоровье людей при тяжелых заболеваниях с помощью специальных аппаратов. Диализ почек - один из таких случаев. Данная медицинская манипуляция буквально спасает жизни людей при острой почечной недостаточности, а также при обширных интоксикациях лекарственными препаратами, спиртом, токсинами.

Виды:
В настоящее время для очищения крови используют специальную аппаратуру, через фильтры которой пропускается кровь (аппарат «искусственная почка») или свойства брюшины человека, выступающая в роли естественной биологической мембраны.
Различают следующие виды диализа почек:
1. гемодиализ – при этом способе кровеносную систему пациента соединяют со специальным аппаратом, через систему мембран и фильтров которого пропускается постепенно вся кровь человека;

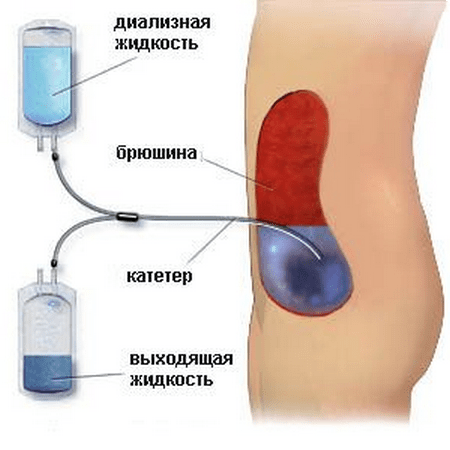
2. перитонеальный диализ – в этом случае через специально созданный доступ в брюшную полость подается специальный раствор, который выводится через несколько часов.
Пациент должен понимать, что диализ крови становится мероприятием, которое должно повторяться неоднократно (от 3 раз в неделю при гемодиализе до 2-3 сеансов в день при перитонеальном).
Диализ становится только временным замещением естественной функции очищения организма, в норме проходящей в почках и не оказывает влияние на основную причину заболевания (лечение той патологии, которая стала причиной развития почечной недостаточности, не проводится).
В том случае, когда у больного развивается острая почечная недостаточность, использование диализа почек позволяет в течение короткого времени и практически полностью удалить из организма продукты обмена белковой природы (белки, гормоны) и нормализовать состав электролитов крови на время, необходимое для восстановления главного органа мочевыделительной системы.
В том случае, когда у пациента развивается хроническая почечная недостаточность, диализ почек позволяет поддерживать состояние организма в пределах относительной нормы и дождаться пересадки почки (или продлить срок жизни пациента).
С помощью «искусственной почки» из организма пациента выводятся следующие вредные продукты метаболизма:
1. мочевина, которая образуется вследствие распада белка в процессе пищеварения;
2. креатинин - вещество, являющееся конечным продуктом энергообмена в мышечной ткани;
3. различные токсины экзогенного происхождения - стронций, мышьяк и пр.;
4. медикаментозные препараты-транквилизаторы, барбитураты, вещества на основе борной кислоты, сульфаниламиды и др.;
5. неорганические вещества, такие как натрий, кальций, калий и пр.;
6. избыток воды.
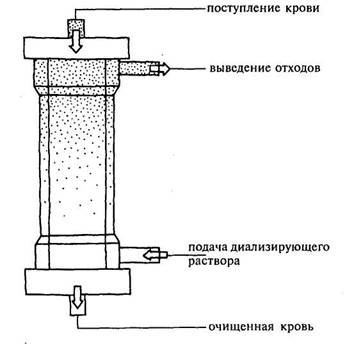
Лицензированный прибор для гемодиализа должен состоять из следующих функциональных элементов:
1. Система для работы с кровью, в которую входят насосы для перекачивания крови и гепариновой подачи, механизм устранения воздушных везикул из кровотока, чувствительный элемент для измерения давления в сосудах.
2. Система для смешивания рабочего раствора - диализата. Она состоит из механизмов, контролирующих температуру раствора, гемодинамику в нем и процесс фильтрования.
3. Фильтр-диализатор - в виде специальной мембраны натурального или синтетического происхождения.
Процедура проводится следующим образом. Пациенту вводят в вену иглу, и его кровь поступает в аппарат, накапливаясь с одной стороны мембраны (диализатора). С другой стороны фильтра через трубку вводится рабочий раствор. Диализат «вытягивает» из кровотока токсины, избыток воды, катионы, анионы и пр., тем самым очищая его. Важно, чтобы рабочий раствор подбирался индивидуально для каждого пациента.
Диализ выполняет следующие функции:
1. Очистка крови от вторичных метаболитов. Почечная недостаточность ведет к тому, что у больного в кровотоке возрастает концентрация токсических соединений. В диализирующем растворе они полностью отсутствуют. Переход вторичных метаболитов из организма в аппарат искусственной почки происходит благодаря физическому механизму диффузии: вещества из высококонцентрированного раствора переходят в менее концентрированную жидкость.
2. Приведение числа электролитов в норму. Электролитические элементы - натрий, калий, кальций, магний, хлор и пр. - необходимы для нормальной работы всего тела, однако их избыток почки здорового человека должны выводить в процессе мочеиспускания. При диализе не происходит переход абсолютно всех электролитов в рабочий раствор - необходимое для функционирования их число остается в крови пациента.
3. Создание баланса кислотно-щелочной среды в организме. Для выполнения этой функции в диализат вводится специальное буферное вещество-бикарбонат натрия. Это соединение через мембрану аппарата всасывается кровью и проникает в эритроциты. В результате нескольких химических преобразований рН крови увеличивается в сторону слабощелочного, приближаясь к норме.
4. Удаляет избыток воды. Этот эффект достигается механизмом ультрафильтрации. Под давлением, обеспеченным насосом, кровь пациента переходит через перфорированную мембрану в емкость с диализатом. В последнем давление низкое. Разность давлений обеспечивает переход избытка воды в раствор. Эта функция аппарата «искусственной почки» способствует снятию отечности в различных частях тела больного: легких, суставах, перикарде, мозге.
5. Предупреждает развитие тромбоза. Это свойство обеспечивается введением в диализат гепарина, который «разжижает» плазму крови.
6. Профилактика развития воздушной эмболии. На трубке, по которой очищенная кровь возвращается в тело пациента, установлено специальное устройство, которое создает отрицательное давление на определенном участке. С его помощью образовавшиеся в ходе транспорта пузырьки воздуха удаляются из кровотока.
Чтобы понять, насколько эффективно прошел сеанс диализа, проводится анализ на содержание мочевины в кровотоке. При прохождении 3 сеансов в неделю процент очистки плазмы должен превышать 65. При двухразовом выполнении процедуры кровь должна очищаться от мочевины на 90% и выше.
Побочные эффекты:
К сожалению, чистка крови от токсинов аппаратным путем - стресс для организма, а потому диализ почек может вызвать некоторые нарушения в работе внутренних органов и систем.
Возможно возникновение следующих состояний:
1. анемия, поскольку число красных кровяных клеток резко снижается;
2. реакция со стороны ЦНС в виде временного онемения конечностей;
3. перепады давления в кровеносных сосудах;
4. поражение костной ткани;
5. воспаление оболочек сердечной мышцы.
Вышеперечисленные случаи редки, однако есть побочные эффекты диализа, которые время от времени могут случиться у каждого пациента:
- чувство тошноты; рвота; учащение или замедление сердечного ритма; мышечные судороги; спазм бронхиального дерева; ухудшение зрение и слуха; болевые ощущения в грудной клетке или спине.
Особенности перитонеального диализа:
Данная разновидность процедуры необходима в среднем 10% больных хронической почечной недостаточностью. Она проводится следующим образом. Пациенту делают прокол на животе, в который устанавливается катетер. Необходимо подождать несколько недель, прежде чем можно будет осуществить первую процедуру. Она заключается в том, что человеку через установленный катетер в полость брюшины вводят 2 литра диализирующего раствора. Эту манипуляцию нужно выполнить 4 раза за сутки, каждый раз сливая «отработанную» жидкость и вводя новую.
В случае перитонеального способа проведения процедуры вредные и избыточные продукты обмена веществ выводятся через мелкие кровеносные сосуды брюшной полости. При этом нет необходимости в установке перфорированной мембраны - брюшина выступает естественным барьером, через который диффундируют вещества.
Преимуществом такого типа очищения является возможность выполнения процедуры дома, сниженная нагрузка на сосуды и сердце, так как 1 сеанс занимает целые сутки, и фильтрация крови происходит не так быстро, как при стандартном гемодиализе. Существенным недостатком является высокий риск инфицирования брюшной полости. Кроме того, такой способ диализа нежелателен для людей с избыточным весом и спайками в кишечнике.
Противопоказания:
1. Пациенты с инфекционным заболеванием в активной стадии, поскольку при диализе кровоток усиленно циркулирует, ускоренно распространяя инфекционного агента по всему телу.
2. Пациенты, перенесшим инсульт, инфаркт миокарда и имеющим психические нарушения (эпилепсию, шизофрению и пр. ).
3. Больные с туберкулезом в остром течении.
4. Онкобольные.
5. Пациенты с тяжелой форме гипертонической болезни.
6. Люди преклонного возраста (80 и старше).
7. Больные с патологиями кровеносной системы (лейкоз, анемия и пр. ).
Но если возникает смертельная опасность, гемодиализ необходимо проводить, невзирая на все противопоказания.
Диета – одна из важных составляющих при диализе.
При почечной недостаточности показан так называемый стол №7:
1. Уменьшение суточной нормы белка. Кроме того, больным необходимо отдавать предпочтение белковой пище растительного происхождения. Животные белки допускаются, но в меньшем процентном соотношении.
2. Ограничение количества жидкости (в среднем до 1 л жидкости в сутки).
3. Ограничение количества соли (до 1 гр в сутки).
4. Ограничение продуктов, богатых Na, Ca, K.
Во время лечения врач прорабатывает диету для каждого пациента индивидуально для достижения максимального эффекта от сеансов гемодиализа, чтобы пациент проживал как можно дольше.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|