
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Выделительная система
ЛЕКЦИЯ 9
Выделительная система
Включает почку и мочевыводящие пути (мочеточники, мочевой пузырь, мочеиспускательный канал).
Почки. Источник развития – сегментные ножки (часть мезодермы). Покрыт соединительнотканной капсулой с большим содержанием жировой ткани (она важна для удержания органа). В области ворот располагаются: почечная артерия, почечная вена, лоханки и мочеточник. Корковое вещество располагается под капсулой. Мозговое вещество разделено на пирамиды, которые свободно выступают в полость чашек.
Почка человека имеет выраженное дольчатое строение. Доли, количеством 8-12, пирамидной формы. Основание пирамиды обращено к выпуклой поверхности, а вершина – к лоханкам. Важно знать, что каждая доля имеет изолированное кровообращение.
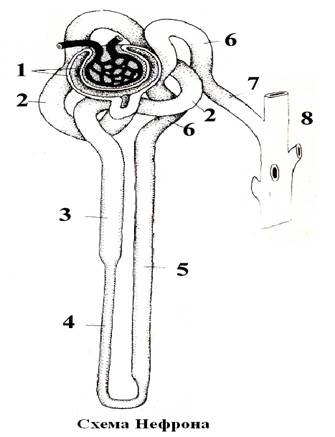
Рис.41
1. Капсула почечного тельца
2. Проксимальный каналец
4. Петля Генле
6. Дистальный каналец
8. Собирательная трубка
Нефрон – структурная и функциональная единица почки, состоит из почечного тельца и канальцев. Канальцы имеют следующие части: проксимальный каналец, петля Генле и дистальный каналец, который впадает в собирательную трубку (не часть нефрона). В корковом веществе почки располагаются почечные тельца, а также проксимальные и дистальные канальцы нефрона, а в мозговом – петли Генле и собирательные трубки (Рис.41).
Строение нефрона станет более понятным после предварительного ознакомления с кровообращением почки.
Кровообращение почки
В области ворот в почку входит почечная артерия и делится на междолевые (по количеству долек). На границе между корковым и мозговым веществами междолевые артерии делятся на дуговые артерии, которые идут параллельно поверхности почки. От них в сторону коркового вещества идут междольковые артерии, которые отдают приносящие артериолы. Последние, войдя в почечные тельца, распадаются на капилляры (первичная капиллярная сеть). Из почечных телец выходят выносящие артериолы. Они вновь распадаются на капилляры (вторичная капиллярная сеть), оплетающие проксимальные и дистальные извитые канальцы. Далее венозная часть: венозные капилляры – звездчатые вены под капсулой – междольковые вены, впадающие в дуговые.
В сторону мозгового вещества от дуговых артерий отходят прямые, которые распадаются на капилляры, оплетающие петли Генле и собирательные трубки. Венозная часть: венозные капилляры – прямые вены, впадающие в дуговые.
Почечное тельце состоит из капсулы и капилляров сосудистого клубочка (первичная капиллярная сеть). Капсула имеет форму двустенной чаши. Части капсулы: наружный листок, внутренний листок и между ними – полость, которая переходит в просвет проксимального канальца. Наружный листок образован однослойным плоским эпителием, переходящим в однослойный кубический эпителий проксимального канальца.
Внутренний листок состоит из клеток – подоцитов. Клетки имеют отростки: большие (цитотрабекулы), от которых отходят малые (цитоподии). Подоциты своими малыми отростками охватывают капилляры сосудистого клубочка. Клетки, совместно с капиллярами, образуют фильтрационный барьер, через который фильтруется плазма крови с образованием первичной мочи (Рис.43).
Компоненты фильтрационного барьера:
1. Эндотелиальные клетки капилляров. В их цитоплазме имеются многочисленные поры диаметром 60-100 нм. Они задерживают лишь форменные элементы крови.
2. Базальная мембрана эндотелия и подоцитов (сливаются), которая также имеет поры диаметром около 20 нм.
3. Фильтрационные щели – это промежутки между малыми отростками подоцитов; диаметр – около 10 нм (Рис.43).
Фильтрационный барьер пропускает все компоненты плазмы крови, в том числе и белки с молекулярным весом менее 40000. Таким образом, первичная моча – это плазма крови без высокомолекулярных белков. Она поступает в полость капсулы, оттуда фильтрату одна дорога – в каналец нефрона для реабсорбции. За сутки образуется большое количество первичной мочи – около 100-150 л. 99% этого фильтрата подвергается обратному всасыванию через стенку канальцев.
В промежутках между подоцитами располагаются мезангиальные клетки, которым приписывают функции: 1. Фагоцитоз остатков базальной мембраны; 2. Опорная по отношению к капиллярам; 3. Синтез фактора активации тромбоцитов.
Следует отметить, что отмеченная выше базальная мембрана в 3 раза толще, чем обычная. Она постоянно образуется эндотелиальными клетками, следовательно и постоянно разрушается (большой объем работы) и фагоцитируется мезангиальными клетками (полностью обновляется за 1 год).
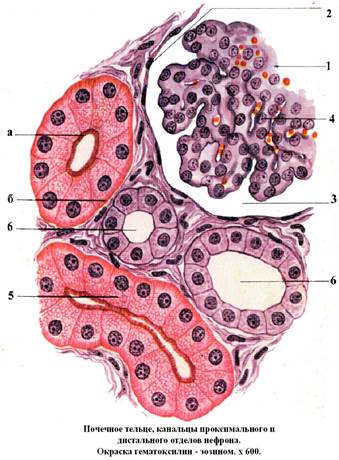
Рис. 42
1. Почечное тельце
2. Наружный листок капсулы
3. Полость капсулы
4. Сосудистый клубочек
5. Проксимальный каналец
6. Дистальный каналец
Канальцы нефрона
Проксимальный отдел образован однослойным кубическим эпителием. Характерные признаки: 1. На апикальной части – щеточная каемка (совокупность микроворсинок), 2. Базальная исчерченность, образована складками цитолеммы базальной части, между которыми большое скопление продольно ориентированных митохондриев, 3. Мутная (темная) цитоплазма, связанная с наличием большого количества гранул, вакуолей, пиноцитозных пузырьков (Рис.42).
Петля Генле имеет нисходящий и восходящий отделы. Нисходящий отдел состоит из однослойного плоского эпителия с редкими микроворсинками и складками в базальной части. Восходящее колено также образовано однослойным плоским эпителием, переходящим в однослойный кубический. Нет микроворсинок и базальной исчерченности.
Дистальный отдел. Эпителий однослойный кубический; мало микроворсинок, базальная исчерченность слабо выражена, цитоплазма светлая.
Собирательные трубки (не относятся к нефрону) имеют в стенке однослойный цилиндрический эпителий. В базальной части скопления митохондриев и впячивания базальной мембраны.
Функция канальцев – реабсорбция (обратное всасывание) компонентов первичной мочи. В проксимальных канальцах реабсорбция облигатная, не контролируемая гормонами. Здесь подвергается обратному всасыванию в кровь 85% воды и ионов натрия, вся глюкоза и все белки, которые попали в фильтрат (путем пиноцитоза).
В петлях Генле и дистальных канальцах реабсорбция факультативная; контролируется гормоном – вазопрессином. В этих отделах канальцев реабсорбируются в основном воды и ионы.
В собирательных трубочках также совершается реабсорбция воды и ионов. Она контролируется гормоном коры надпочечников – альдостероном.
Различают нефроны корковые и околомозговые (юкстамедуллярные). В корковых нефронах диаметр выносящей артериолы меньше приносящей, а в околомозговых – диаметры одинаковые.
Строма почки образована рыхлой соединительной тканью, которая заполняет промежутки между тельцами и канальцами. В этих прослойках располагаются сосуды и нервные образования (нервные волокна, окончания). Надо помнить, что прослойки соединительной ткани весьма тонкие, чем можно объяснить остроту течения воспалительных заболеваний почек (острые нефриты), при которых легко сдавливаются канальцы нефрона с нарушением процессов реабсорбции.
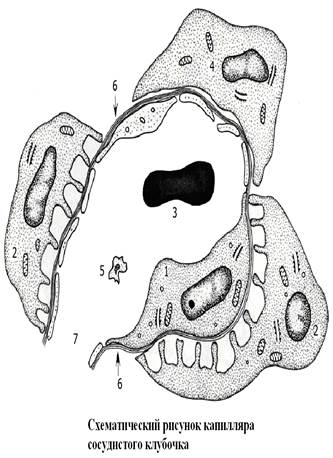
Рис.43
- Клетка эндотелия
- Подоцит
- Эритроцит
- Мезангиальная клетка
6. Базальная мембрана
Эндокринный аппарат почки
Представлен околоклубочковым (юкстагломерулярным) комплексом (аппаратом ЮГА). Он располагается на одном из полюсов почечного тельца. Здесь, между приносящей и выносящей артериолами, ложится часть дистального канальца, т.е. каналец нефрона возвращается к собственному тельцу. Для чего? Для проверки качества конечного продукта деятельности почечного тельца (фильтрация) и канальцев нефрона (реабсорбция) и для коррекции качества этого продукта.
Компоненты околоклубочкового комплекса:
1. Клетки плотного пятна,
2. Юкстагломеруллярные (околоклубочковые) клетки,
3. Мезангиальные (парагломеруллярные) клетки.
Клетки плотного пятна. Это клетки прилежащей части дистального канальца между приносящей и выносящей артериолами. Имеют цилиндрическую форму, ядра смещены к апикальной части. Между клетками – щели; в этом месте отсутствует базальная мембрана.
Функционально – это хеморецепторы; регистрируют концентрацию ионов натрия в первичной моче (натриевый рецептор) с целью коррекции процессов реабсорбции.
Юкстагломеруллярные клетки располагаются, в основном, в стенке приносящей артериолы. Это видоизмененные гладкомышечные клетки средней оболочки артериолы. Имеют полигональную форму; характерно наличие в цитоплазме оксифильно окрашенной зернистости, содержащая фермент – ренин. Клетки контактируются с эндотелием артериол и клетками плотного пятна (нет базальной мембраны).
Клетки ЮГА вырабатывают фермент – ренин, который опосредованно повышает артериальное давление. Механизм. Ренин превращает белок плазмы ангиотензин (субстрат фермента) в ангиотензин I. Далее фермент плазмы – дипептидаза превращает ангиотезин I в ангиотензин II, который обладает выраженным сосудосуживающим (гипертензивным) действием. Таким образом, ренин лишь включает реакцию образования ангиотензина II. По видимому, ренин постоянно не выделяется.
Есть факторы, способствующие выработке фермента:
1. Падение артериального давления. Снижение давления в приносящей артериоле – сигнал к выделению ренина. Таким образом, клетки ЮГА – это барорецепторы, регистрирующие изменения артериального давления;
2. Повышение интерстициального (внутреннего) давления в почках, имеющее место при воспалении (нефриты).
Надо полагать, что повышение интерстициального давления при воспалительных процессах каким-то образом приводит к ишемии почек, а далее – падение давления крови в приносящей артериоле с последующей выработкой ренина клетками ЮГА.
Очень важно запомнить описанный механизм повышения артериального давления – одного из основных симптомов воспалительных заболеваний почек (острых и хронических нефритов).
Клетки ЮГА вырабатывают также эритропоэтины, которые способствуют дифференцировке стволовых клеток в сторону образования эритроцитов. Недостаточная их выработка, имеющая место при воспалительных заболеваниях почек, может стать причиной нарушения эритропоэза (анемии).
В понятие «эндокринная функция» следует включить и выработку простагландинов интерстициальными клетками, которые располагаются между канальцами и кровеносными сосудами (в строме органа). Считают, что простогландины обладают антигипертензивным действием (понижают артериальное давление).
Мочеточник. Состоит из слизистой, мышечной и адвентициальной оболочек. В составе слизистой, подслизистой, мышечной оболочки имеются: эпителий (переходный), собственная пластинка из рыхлой соединительной ткани и мышечная пластинка. На поверхности слизистой оболочки – хорошо выраженные продольные складки. Мышечная оболочка в верхней 2/3 имеет два слоя – внутренний продольный и наружный циркулярный. Адвентициальная оболочка – из рыхлой соединительной ткани (Рис.44).
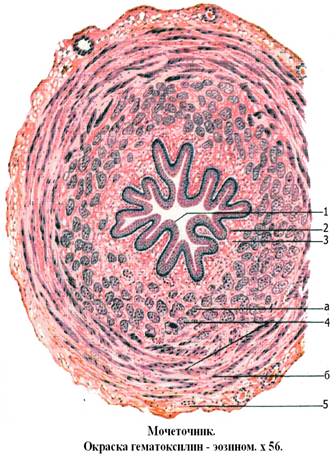
Рис.44
1. Переходный эпителий слизистой оболочки
2. Собственная пластинка слизистой оболочки
3. Подслизистая оболочка
4. Мышечная оболочка
5. Адвентициальная оболочка
Мочевой пузырь. Стенка образована оболочками: слизистая, подслизистая, мышечная и наружная. В слизистой оболочке те же слои, что и в мочеточниках. Подслизистая оболочка из рыхлой соединительной ткани, отсутствует только в области мочеточниково-уретрального треугольника. Мышечная оболочка состоит из трех слоев: наружный и внутренний – продольные, средний – циркулярный. Наружная оболочка в верхней части – серозная, а в остальных отделах – адвентициальная.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|