
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
n Фибринолизин,. n ДНК-аза, . n Лецитиназа.
n Фибринолизин,
n ДНК-аза,
n Лецитиназа.
 2. Факторы, угнетающие фагоцитоз:
2. Факторы, угнетающие фагоцитоз:
= микрокапсула,
= белок А.
 3. Белковые токсины - эзотоксины
3. Белковые токсины - эзотоксины
n Мембраноповреждающие (основной – a-токсин) - действуют на клетки крови (в т.ч. эритроциты = гемолизины) и тучные клетки;
n Эксфолиативные (эксфолиатины)– действуют на клетки кожи, вызывают пузырчатку новорожденных, буллезное импетиго, скарлатиноподобную сыпь;
n Экзотоксин синдрома токсического шока(ЭТШ).
n Им обладают более 50 % штаммов S. aureus.
Стафилококковые инфекции
Источник инфекции
Человек:
- больные,
- носители (временные и постоянные);
2. Животные.
Путь: аэрогенный,
контактный,
фекально-оральный (алиментарный).
 1. Болезни кожи и подкожной клетчатки:
1. Болезни кожи и подкожной клетчатки:
- пиодермия и эксфолиатиновый дерматит новорожденных,
- у более старших детей и взрослых:
= абсцесс,
= фурункул,
= панариций и др.
 2. Болезни органов дыхания:
2. Болезни органов дыхания:
= ангина,
= плеврит,
= пневмония и др.
 3. Болезни нервной системы и органов чувств:
3. Болезни нервной системы и органов чувств:
= менингит,
= отит,
= конъюнктивит и др.
 4. Болезни органов пищеварения:
4. Болезни органов пищеварения:
= стоматит,
= перитонит,
= энтерит,
= энтероколит и др.
 5. Болезни костно-мышечной системы и соединительной ткани:
5. Болезни костно-мышечной системы и соединительной ткани:
- артриты,
- остеомиелит,
- периостит и др.
 6. Болезни системы кровообращения:
6. Болезни системы кровообращения:
- эндокардит,
- перикардит и др.
 7. Болезни мочеполовых органов:
7. Болезни мочеполовых органов:
- пиелит,
- цистит,
- уретрит,
- мастит,
- эндометрит,
- орхит и др.
 8. Стафилококковый сепсис.
8. Стафилококковый сепсис.
 Неспецифическая = комплекс мер, направленных на:
Неспецифическая = комплекс мер, направленных на:
А. ликвидацию источника инфекции,
Б. разрыв механизма и путей передачи.
 Специфическая
Специфическая
Профилактика
n Неспецифическая = комплекс мер, направленных на:
А. ликвидацию источника инфекции,
Б. разрыв механизма и путей передачи.
n Специфическая
 Неспецифическая профилактика стафилококковых инфекций, направленная на ликвидацию источника инфекции:
Неспецифическая профилактика стафилококковых инфекций, направленная на ликвидацию источника инфекции:
1. Выявление и лечение больных и носителей.
 2.Ежедневный осмотр медперсонала, с целью выявления и отстранения от работы лиц с гнойно-воспалительными заболеваниями (особенно кистей рук и носоглотки).
2.Ежедневный осмотр медперсонала, с целью выявления и отстранения от работы лиц с гнойно-воспалительными заболеваниями (особенно кистей рук и носоглотки).
 3. Проведение планового обследования медперсонала на носительство стафилококка в верхних дыхательных путях, выявление резидентных носителей и их санация с помощью:
3. Проведение планового обследования медперсонала на носительство стафилококка в верхних дыхательных путях, выявление резидентных носителей и их санация с помощью:
 стафилококкового бактериофага,
стафилококкового бактериофага,
 хлорофиллипта,
хлорофиллипта,
 эктерицида,
эктерицида,
 лизоцима.
лизоцима.
 Санация антибиотиками носителей стафилококка недопустима!!!
Санация антибиотиками носителей стафилококка недопустима!!!
Неспецифическая профилактика стафилококковых инфекций, направленная на разрыв механизма и путей передачи
строгий санитарно-гигиенический режим,
строгое соблюдение правил:
асептики,
антисептики,
дезинфекции,
стерилизации.
Специфическая профилактика
стафилококковый анатоксин
Лечение стафилококковых инфекций
острые инфекции:
n антибиотики (по результатам антибиотикограммы),
n до получения результатов антибиотикограммы:
- антибиотики широкого спектра действия,
Н-р, полусинтетическим пенициллины, обладающие устойчивостью к β-лактамазе.
- комбинированные препараты, содержащие блокаторы
β-лактамазы,
н-р, амоксиклав (=амоксициллин в комбинации с клавулановой кислотой).
n хронические и тяжелые инфекции:
- аутовакцина,
- стафилококковый анатоксин,
- противостафилококковый человеческий
иммуноглобулин,
- антистафилококковая плазма.
Микробиологическая диагностика стафилококковых инфекций

Классификация стрептококков
по полисахаридному антигену
в реакции преципитации (РП) подразделяют на 20 групп (A – V).
Наибольшую роль в патологии человека играют стрептококки группы А.
Классификация стрептококков
по способности вызывать гемолиз
на МПА с кровью барана:
-гемолитические – окруженные небольшой зоной гемолиза с зеленоватым оттенком, (из-за чего называются еще зеленящими стрептококками),
-гемолитические – окруженные прозрачной зоной гемолиза, играют основную роль (среди других стрептококков) в патологии человека,
-гемолитические стрептококки не образуют на агаре с кровью барана визуально видимых зон гемолиза (негемолитические).
S. pyogenes – серогруппа А
S. pneumoniae – серогруппа не определена
Оральные стрептококки:
S. mutans,
S. mitis,
S. salivarius,
S. sanguis
S. pyogenes = гноеродный кокк,
гемолитический стрептококк
Морфологические свойства
- овальные грамположительные кокки,
- располагающиеся в мазке цепочками,
- спор и макрокапсул не образуют,
- неподвижны
Культуральные свойства
- растут на сложных средах (содержащих глюкозу, сыворотку или кровь) при 370С, образуют через сутки мелкие прозрачные S-формы колоний
- на жидких дают придонный рост, оставляя среду прозрачной.
Биохимические свойства
- как стафилококки, но менее выражена протеолитическая активность,
- в отличие от стафилококков не образуют каталазы.
Факторы патогенности
n 1. Пили
 М-белок (адгезия, угнетение фагоцитоза, суперантиген),
М-белок (адгезия, угнетение фагоцитоза, суперантиген),
n 2. Ферменты
 стрептокиназа(гидролиз фибрина),
стрептокиназа(гидролиз фибрина),
 аминопептидаза (угнетает хемотаксис фагоцитов),
аминопептидаза (угнетает хемотаксис фагоцитов),
 гиалуронидаза (обуславливает инвазию),
гиалуронидаза (обуславливает инвазию),
 ДНК-аза(стрептодорназа).
ДНК-аза(стрептодорназа).
n 3. Белковые токсины
 стрептолизины О и S,
стрептолизины О и S,
 цитотоксин(у нефритогенных стрептококков),
цитотоксин(у нефритогенных стрептококков),
 эритрогенин (у скарлатинозного стрептококка – пироген и аллерген).
эритрогенин (у скарлатинозного стрептококка – пироген и аллерген).
Эпидемиология
стрептококковых инфекций
источники инфекции:
- человек (больной, носитель)
- животные,
механизмы передачи:
- аэрогенный (основной),
- контактный (дополнительный)
Патогенез стрептококковых инфекций
n 2 группы заболеваний:
- Нагноительные (ангины, абсцессы, флегмоны, гаймориты)
- Ненагноительные (рожистое воспаление, стрептодермия, импетиго, скарлатина)
Стрептококковые инфекции
 Профилактика
Профилактика
n неспецифическая – предупреждение хронизации процесса
n специфическая – не разработана
 Этиотропная терапия
Этиотропная терапия
n пенициллины (к ним у стрептококков устойчивость не развивается)
Микробиологическая диагностика стрептококковых инфекций
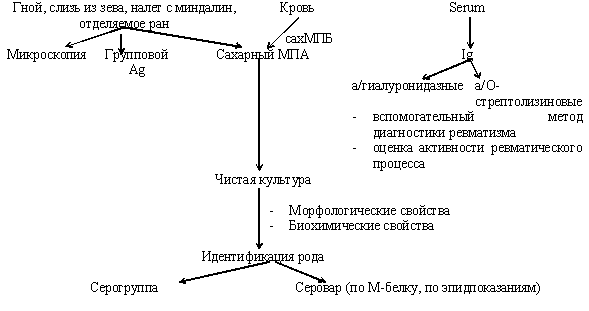
,
МЕНИНГОКОКК
Neisseria meningitidis
 По капсульным антигенам выделяют
По капсульным антигенам выделяют
9 серогрупп: A, B, C, D, X, Y, Z, W135, E29.
 Штаммы серогруппы А вызывают эпидемические вспышки,
Штаммы серогруппы А вызывают эпидемические вспышки,
В, С и Y – спорадические случаи заболеваний.
 На основании различий типоспецифических антигенов выделяют серотипы, которые обозначают арабскими цифрами.
На основании различий типоспецифических антигенов выделяют серотипы, которые обозначают арабскими цифрами.
 Серотипы выявлены в серогруппах В, С, Y, W135.
Серотипы выявлены в серогруппах В, С, Y, W135.
морфологические свойства
- бобовидные грамотрицательные кокки,
- располагающиеся в мазке попарно,
- спор не образуют,
- образуют с трудом обнаруживаемую макрокапсулу,
- неподвижны.
культуральные свойства
- растут на сложных питательных средах (содержащих большое количество белка, например сывороточных) при 370С (лучше – при повышенном СО2),
- образуют через 2-3 суток мелкие круглые бесцветные нежные S-колонии маслянистой консистенции.
 биохимические:
биохимические:
- оксидазоположительны (родовой признак),
- ферментируют до кислоты глюкозу и мальтозу (видовой признак).
факторы патогенности:
n Капсула,
n Эндотоксин,
n Пили,
n IgA-протеазы.
Менингококковая инфекция
 Эпидемиология
Эпидемиология
n источник инфекции: человек
 в 70-80% случаев – носители,
в 70-80% случаев – носители,
 в 10-30% случаев – больные менингококковым назофарингитом,
в 10-30% случаев – больные менингококковым назофарингитом,
 в 1-3% случаев – больные генерализованными формами менингококковой инфекции.
в 1-3% случаев – больные генерализованными формами менингококковой инфекции.
n механизм передачи – аэрогенный (воздушно-капельный путь)
 Патогенез
Патогенез
Входные ворота: слизистые оболочки носоглотки.
 Размножаясь, они формируют первичный очаг воспаления.
Размножаясь, они формируют первичный очаг воспаления.
 По окончаниям обонятельного нерва воспалительный процесс может распространиться на оболочки мозга.
По окончаниям обонятельного нерва воспалительный процесс может распространиться на оболочки мозга.
 Возможно и гематогенное распространение менингококка по организму.
Возможно и гематогенное распространение менингококка по организму.
 Важная роль в патогенезе принадлежит эндотоксину, который обнаруживается в крови и спинномозговой жидкости, участвует в развитии токсического шока и угнетении фагоцитарной активности нейтрофилов.
Важная роль в патогенезе принадлежит эндотоксину, который обнаруживается в крови и спинномозговой жидкости, участвует в развитии токсического шока и угнетении фагоцитарной активности нейтрофилов.
 Клинические проявления
Клинические проявления
1. бактерионосительство,
2. менингококковый назофарингит,
3. менингококкцемия,
4. эпидемический цереброспинальный менингит .
 Иммунитет
Иммунитет
n обусловлен комплементсвязывающими антителами против капсульных полисахаридов (постинфекционный – перекрестный)
Профилактика менингококковой инфекции
n Неспецифическая – соблюдение санитарно-противоэпидемического режима в дошкольных, школьных учреждениях и местах постоянного скопления людей.
n Специфическая:
n активная – химическая вакцина (полисахариды групп А и С).
n В России проводят вакцинацию групп риска менингококковой вакциной А или бивакциной А+С.
n В замкнутых коллективах, если имеется хотя бы один случай менингококковой инфекции, проводят химиопрофилактику с применением антибиотиков.
n Для создания пассивного иммунитетадетям дошкольного возраста вводят однократно иммуноглобулин.
Этиотропная терапия менингококковой инфекции
n антибиотики (по результатам антибиотикограммы),
n сульфаниламиды.
n Препарат выбора – бензилпенициллин,
n эффективны также полусинтетические пенициллины (ампициллин, оксациллин).
n Оптимально назначение антибиотиков в сочетании с диуретиками.
Микробиологическая диагностика
Материал для исследования:
 носоглоточная слизь (от больных и носителей), которую берут специальным тампоном, изогнутым под углом, с задней стенки глотки при визуальном контроле, вводя тампон за мягкое небо,
носоглоточная слизь (от больных и носителей), которую берут специальным тампоном, изогнутым под углом, с задней стенки глотки при визуальном контроле, вводя тампон за мягкое небо,
 ликвор, кровь, гной с мозговых оболочек, соскоб с элементов геморрагической сыпи на коже.
ликвор, кровь, гной с мозговых оболочек, соскоб с элементов геморрагической сыпи на коже.
 при цереброспинальном менингите исследуемым материалом является ликвор, берут его в день госпитализации больного асептически люмбальной пункцией в количестве 2-5 мл.
при цереброспинальном менингите исследуемым материалом является ликвор, берут его в день госпитализации больного асептически люмбальной пункцией в количестве 2-5 мл.
 от трупа гной с мозговых оболочек, соскоб из кожных поражений берут во время вскрытия.
от трупа гной с мозговых оболочек, соскоб из кожных поражений берут во время вскрытия.
 Поскольку менингококки очень неустойчивы вне организма человека, клинический материал транспортируют в утепленных контейнерах при 30-350.
Поскольку менингококки очень неустойчивы вне организма человека, клинический материал транспортируют в утепленных контейнерах при 30-350.
 1. Бактериологический – основной.
1. Бактериологический – основной.
Материал засевают на чашки с питательным агаром, содержащим кровь, сыворотку крови или асцитическую жидкость, в которую добавили антибиотик ристомицин (150 ЕД/мл) для подавления грамположительных кокков.
Культуры инкубируют в течение 18-24 ч при 370С в сосуде со свечой или в специальном термостате с повышенным содержанием СО2 (8-10%).
Идентификацию выделенной культуры проводят на основании биохимических свойств.
Принадлежность к серогруппам определяют в реакции агглютинации.
Для эпидемиологического анализа проводят фаготипирование выделенных культур менингококков.
Методы диагностики
2. Бактериоскопическое исследование:
 2.1. Ликвор центрифугируют, из осадка готовят мазки, которые окрашивают по Граму, метиленовым синим и другими методами.
2.1. Ликвор центрифугируют, из осадка готовят мазки, которые окрашивают по Граму, метиленовым синим и другими методами.
 В положительных случаях наблюдают:
В положительных случаях наблюдают:
 полинуклеарные лейкоциты,
полинуклеарные лейкоциты,
 эритроциты,
эритроциты,
 нити фибрина,
нити фибрина,
 грамотрицательные диплококки бобовидной формы, окруженные капсулой в виде плохо окрашиваемого ореола.
грамотрицательные диплококки бобовидной формы, окруженные капсулой в виде плохо окрашиваемого ореола.
2.2. Для микроскопического исследования крови готовят препарат «толстой капли», который высушивают и окрашивают метиленовой синью без фиксации.
 В положительном случае обнаруживают на голубом фоне менингококки, имеющие типичную морфологию, окруженные капсулой в виде бесцветного ореола.
В положительном случае обнаруживают на голубом фоне менингококки, имеющие типичную морфологию, окруженные капсулой в виде бесцветного ореола.
 2.3.Трупный материал исследуют только бактериоскопически из-за низкой жизнеспособности менингококка.
2.3.Трупный материал исследуют только бактериоскопически из-за низкой жизнеспособности менингококка.
 2.4. Носоглоточная слизь не микроскопируется из-за наличия в ней условно-патогенных нейссерий, морфологически сходных с менингококком.
2.4. Носоглоточная слизь не микроскопируется из-за наличия в ней условно-патогенных нейссерий, морфологически сходных с менингококком.
3.Серологический метод
используют для обнаружения растворимых антигенов менингококка в ликворе и других видах материала или антител в сыворотке крови.
 3.1. Для обнаружения антигена применяют ИФА, РИА и метод встречного иммуноэлектрофореза:
3.1. Для обнаружения антигена применяют ИФА, РИА и метод встречного иммуноэлектрофореза:
- в агаровых пластинах на стекле размером 9 х 12 см вырезают два параллельных ряда лунок диаметром около 3 мм.
- В лунки одного ряда вносят исследуемую жидкость, в лунки другого ряда – преципитирующие антименингококковые сыворотки разных серогрупп. Для реакции используется веронал-мединаловый буфер.
- Пластины помещают в аппарат для иммуноэлектрофореза на 40-45 мин при комнатной температуре и силе тока около 30 А.
- При положительном результате между лунками со спинномозговой жидкостью и соответствующей антисывороткой образуются 1-2 полосы преципитации.
3.2. Для обнаружения антител при серологическом обследовании больных или для подтверждения диагноза используют РПГА (реакцию пассивной гемагглютинации) с парными сыворотками.
У больных менингококковой инфекцией антитела обнаруживаются с конца первой недели болезни, достигая максимума на 2-3 неделе, а затем их титр снижается.
ГОНОКОКК
Neisseria gonorrhoeae
морфологические свойства
- бобовидные грамотрицательные кокки,
- располагающиеся в мазке попарно,
- спор и макрокапсул не образуют,
- неподвижны.
культуральные свойства
- растут на сложных (содержащих большое количество белка, например сывороточных) питательных средах при 370С (лучше – при повышенном СО2),
- образуют через 2-3 суток мелкие (вирулентные варианты – с пилями) или крупные (невирулентные варианты – без пилей) S-колонии.
 биохимические:
биохимические:
- оксидазаположительны (родовой признак),
- ферментируют до кислоты глюкозу (видовой признак).
 серологические:
серологические:
антигенами являются:
- белки наружной мембраны (однако серологическая классификация гонококков применяется редко из-за быстрой смены этих антигенов),
- ЛПС.
 факторы патогенности:
факторы патогенности:
n пили (обеспечивают адгезию и колонизацию),
n ЛПС (эндотоксин).
Гонокковая инфекция
 Эпидемиология
Эпидемиология
n источник инфекции: человек
n механизм передачи: – контактный:
n половой,
n реже – бытовой.
 Клинические проявления
Клинические проявления
n Острая гонорея – гнойный уретрит, цервицит;
n Хроническая гонорея – хронический воспалительный процесс во внутренних половых органах;
n Бленнорея – гнойный конъюнктивит, угрожающий слепотой.
n
 Иммунитет
Иммунитет
n гуморальный,
n  постинфекционный – практически отсутствует.
постинфекционный – практически отсутствует.
Профилактика гонокковой инфекции:
неспецифическая –
 бленнореи – 1-2 капли нитрата серебра или другого антисептика сразу после родов в глаза новорожденному (девочкам – еще и в половую щель),
бленнореи – 1-2 капли нитрата серебра или другого антисептика сразу после родов в глаза новорожденному (девочкам – еще и в половую щель),
 острой гонореи – презерватив, хлоргексидина биглюконат,
острой гонореи – презерватив, хлоргексидина биглюконат,
 хронической гонореи – полное вылечивание острой гонореи.
хронической гонореи – полное вылечивание острой гонореи.
n специфическая – не разработана.
этиотропная терапия
 При острой гонорее:
При острой гонорее:
- сульфаниламиды,
- антибиотики (пенициллин),
- если выделена культура, то по результатам антибиотикограммы,
 При хронической:
При хронической:
 – иммунотерапия: гонококковая вакцина или пирогенал, которые способствуют быстрому рассасыванию воспалительных инфильтратов,
– иммунотерапия: гонококковая вакцина или пирогенал, которые способствуют быстрому рассасыванию воспалительных инфильтратов,
 - затем антибиотики.
- затем антибиотики.
Микробиологическая диагностика гонококковой инфекции
 Материал: гной из уретры, влагалища, мазки со слизистой оболочки мочеполовых органов.
Материал: гной из уретры, влагалища, мазки со слизистой оболочки мочеполовых органов.
 Методы:
Методы:
1.Бактериоскопический метод- окраска двух мазков:
1) по Граму;
2) 1% водным раствором метиленового синего и 1% спиртовым раствором эозина.
 2.Бактериологический метод:
2.Бактериологический метод:
 посев на питательные среды, содержащие нативные белки крови, сыворотки или асцитической жидкости;
посев на питательные среды, содержащие нативные белки крови, сыворотки или асцитической жидкости;
 оптимум роста в атмосфере 10-20% углекислого газа,
оптимум роста в атмосфере 10-20% углекислого газа,
 при рН 7,2-7,4
при рН 7,2-7,4
 температуре 37°С.
температуре 37°С.
 2.Бактериологический метод - результат:
2.Бактериологический метод - результат:
 Гонококки образуют круглые прозрачные колонии, напоминающие капли росы.
Гонококки образуют круглые прозрачные колонии, напоминающие капли росы.
 Выделенную чистую культуру идентифицируют по биохимическим признакам (ферментация глюкозы с образованием кислоты).
Выделенную чистую культуру идентифицируют по биохимическим признакам (ферментация глюкозы с образованием кислоты).
 При хронической гонорее для обострения процесса за 12 час до взятия материала вводят гонококковую вакцину.
При хронической гонорее для обострения процесса за 12 час до взятия материала вводят гонококковую вакцину.
 3. Серологический метод:
3. Серологический метод:
 РСК (реакция Борде-Жангу) или РПГА с сывороткой крови больного – используется при хронической гонорее при отсутствии у больного выделений.
РСК (реакция Борде-Жангу) или РПГА с сывороткой крови больного – используется при хронической гонорее при отсутствии у больного выделений.
 В качестве антигена применяют гонококковую вакцину или антиген из убитых гонококков.
В качестве антигена применяют гонококковую вакцину или антиген из убитых гонококков.
 Реакция бывает положительна на 3-4 неделе болезни.
Реакция бывает положительна на 3-4 неделе болезни.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|