
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Исходы некроза.
Патологическая анатомия клетки.
Некроз. Приспособительные и компенсаторные процессы.
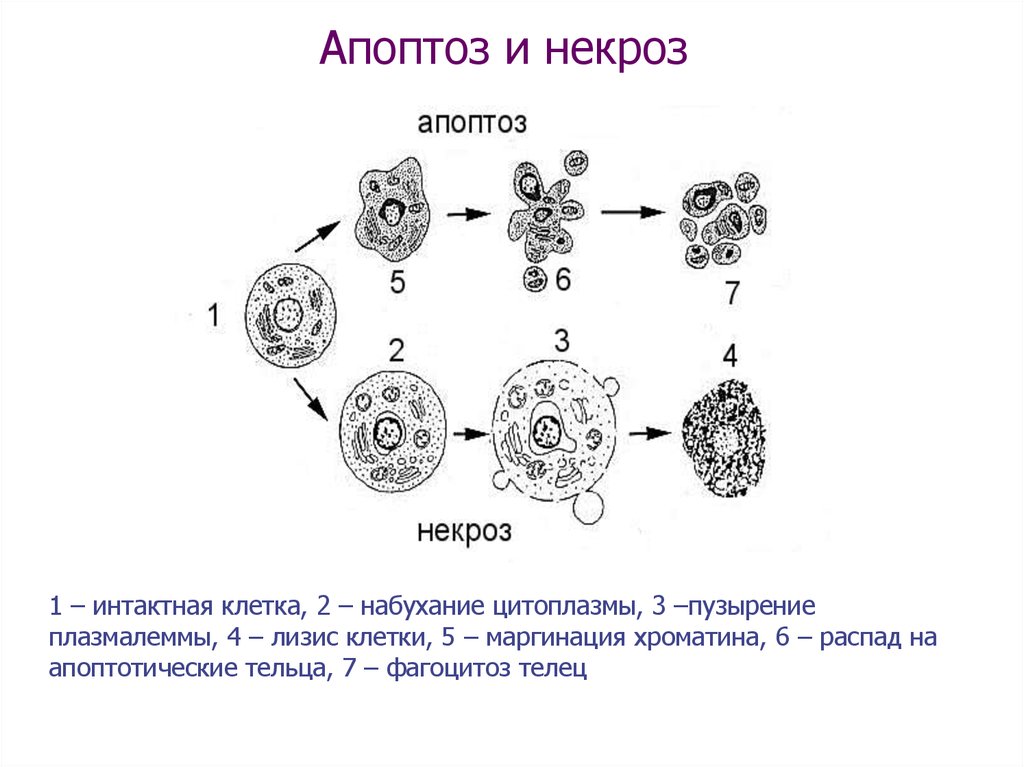
Апоптоз и некроз являются двумя наиболее распространенными видами гибели клеток в живом организме.
Некроз – омертвение, гибель клеток и тканей в живом организме в ответ на повреждение, механизмы которого связаны с денатурацией белка и активацией гидролитических ферментов, ведущей к посмертному расплавлению тканей – аутолизу.
Апоптоз – вид генетически запрограммированной клеточной гибели, реализующийся вследствие последовательной активации «генов смерти» и ферментов суицидального биохимического пути.
| НЕКРОЗ | АПОПТОЗ |
| Патологический | Физиологический, редко патологический |
| Нерегулир./слабо регулируемый | Регулируемый |
| Разрушение плазматической мембраны на начальной стадии | Плазматическая мембрана интактна до поздней стадии |
| Всегда наличие лейкоцитарного инфильтрата | Отсутствует |
| Набухание цитоплазмы и митохондрий | Кариопикноз, кариорексис и кариолизис |
| Разрушение и дезинтеграция клеток | Образование апоптозных телец с их последующим фагоцитированием |
Клиникоанатомические формы некроза:
1) Коагуляционный некроз:
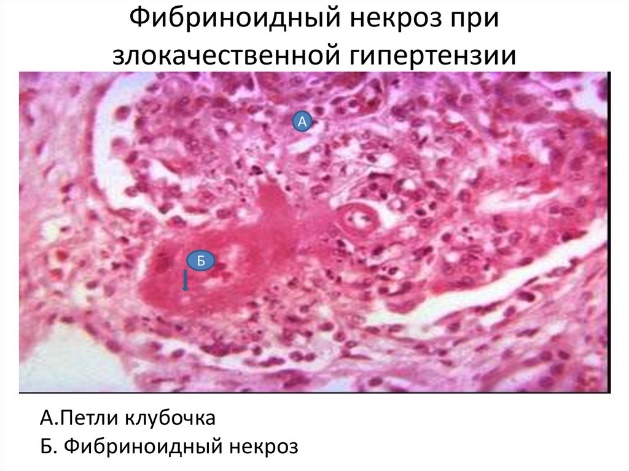
- фибриноидный некроз (структурный компонент некроза – коллагеновые волокна и основное вещество соединительной ткани
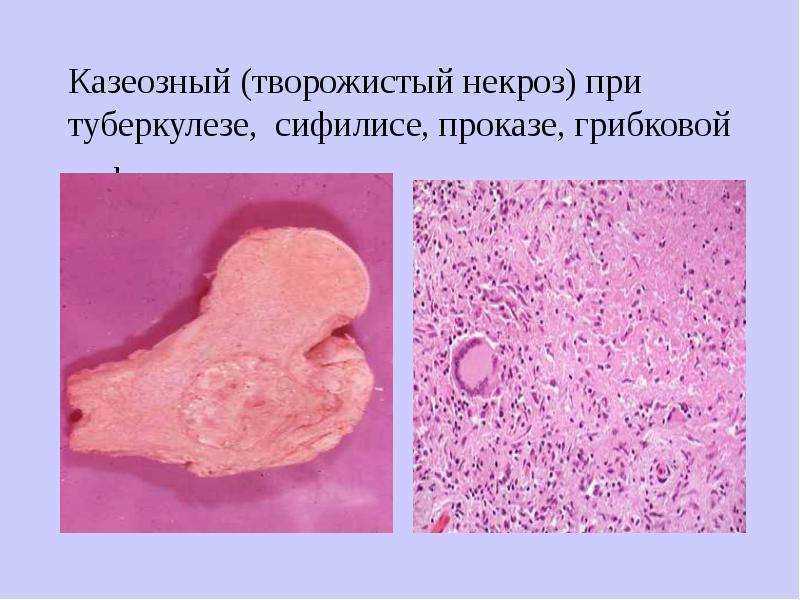
- казеозный (сухая, серая, чуть крошащаяся ткань)
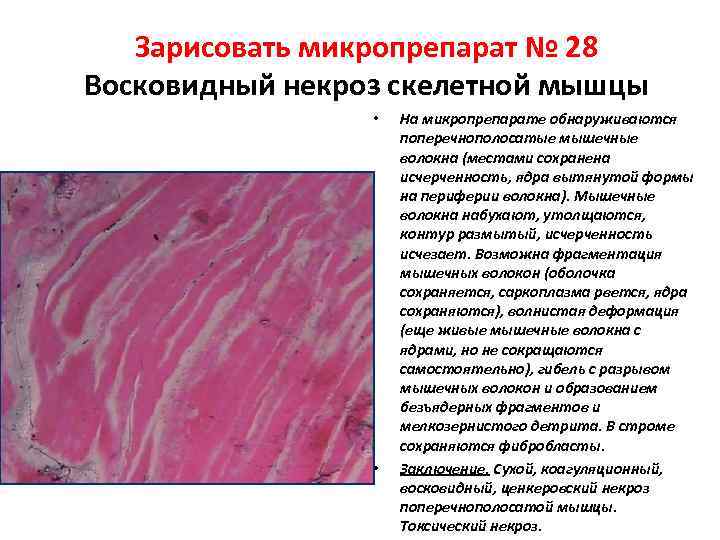
- восковидный (серо-желтый, твердый, гомогенный, плотный)
2) Колликвационный некроз – некроз ткани, изначально богатой жидкостью
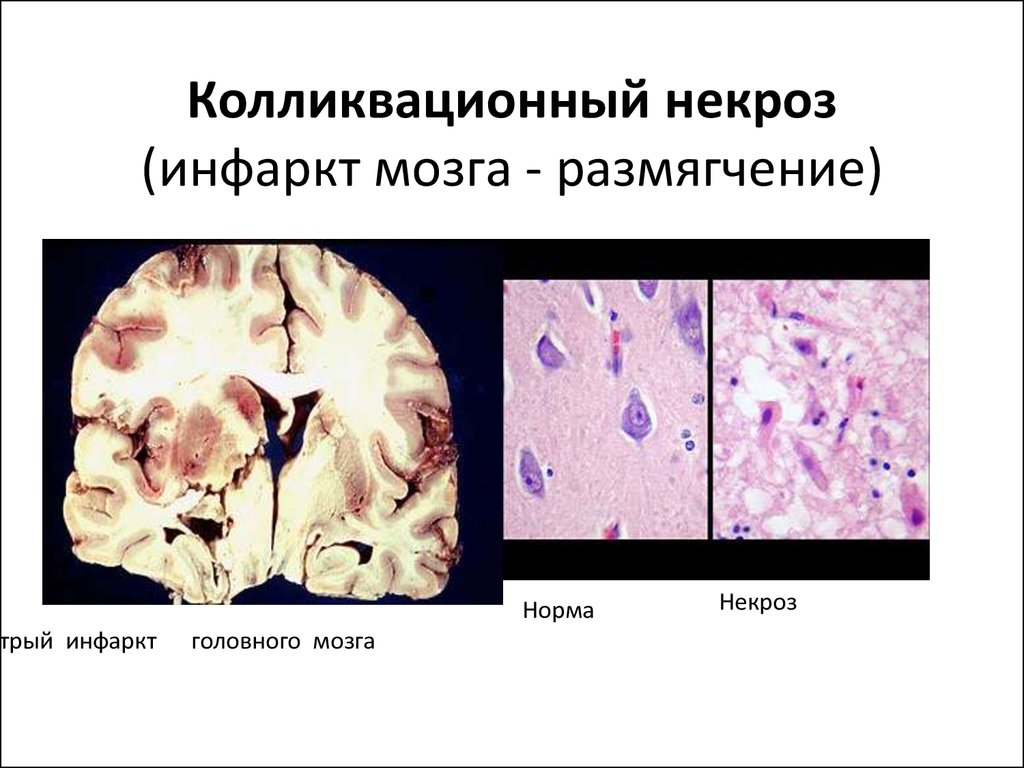
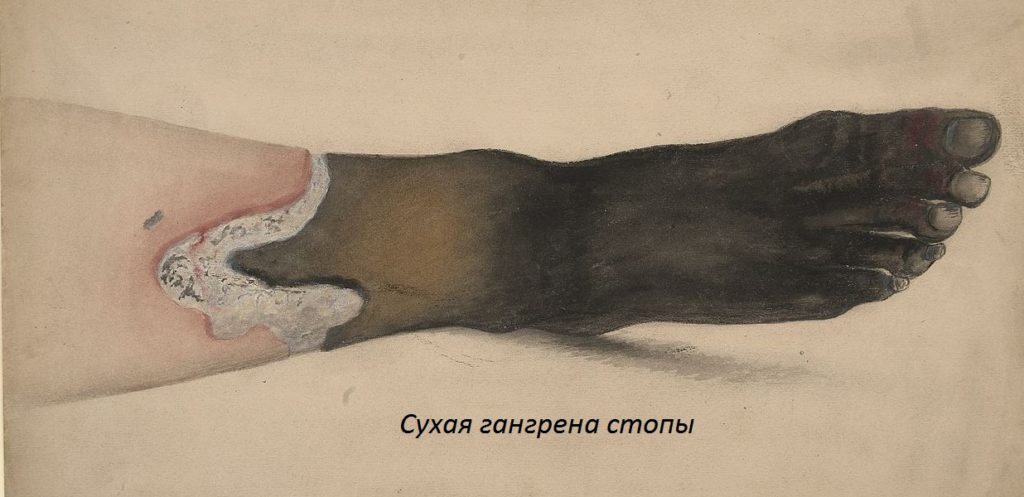
3) Гангрена – некроз ткани связанной с внешней средой. Зона тканевого детрита – питательная среда для бактерий:
- сухая (по механизму коагуляционного некроза)
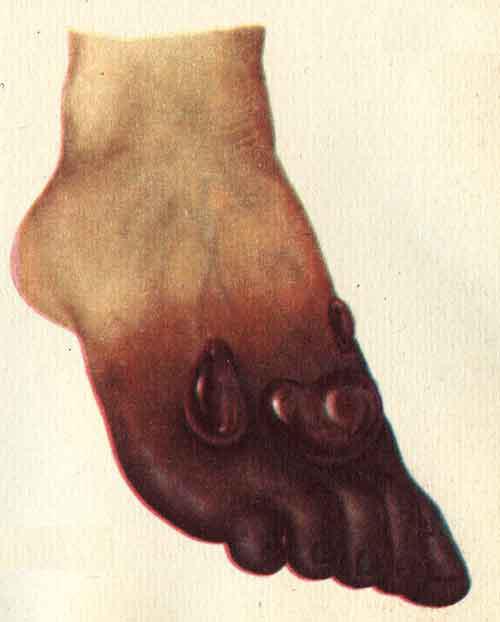
- влажная (механизм колликвационного некроза)
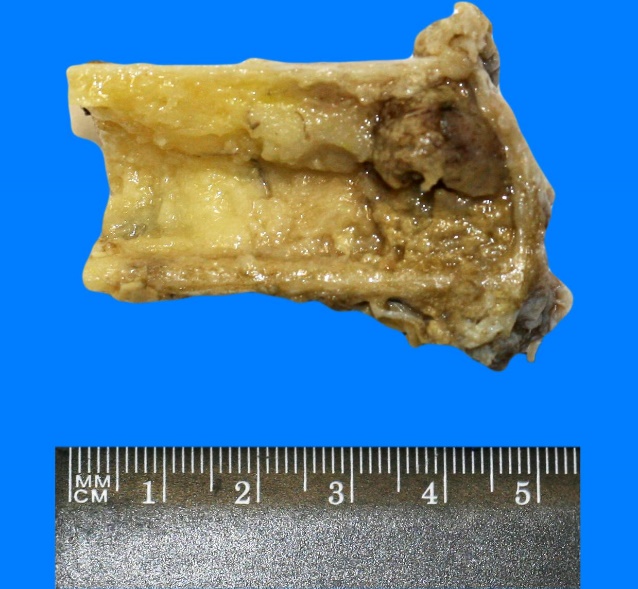
4) Секвестр – не подвергающийся аутолизу фрагмент ткани (например, кость)
5) Инфаркт (infarcire англ. – нафаршировывать, набивать = пестрота рисунка при инфаркте) – нарушение арт/вен кровообращения, крайнее выражение ишемии.
Причины инфаркта:
- изменение стенки сосуда, ее сужение
- эмбол, тромбоэмбол
- тромбоз
- стойкий спазм
Зона инфаркта всегда бледнее окружающих тканей. Выделяют следующие формы инфаркта: чаще всего клиновидные – когда основание клина обращено к капсуле органа, а верхушка к воротам. Они образуются в селезенке, почках, легких, что определяется характером ангиоархитектоники – магистральным типом ветвления их артерий. Реже инфаркты имеют неправильную форму, такие встречаются в сердце, мозге, кишечнике, т.е. там, где преобладает рассыпной или смешанный тип ветвления артерий.
В зависимости от внешнего вида различают 3 инфаркта:
Белый (ишемический) инфаркт представляет собой участок бело-желтого цвета, хорошо отграниченный от окружающей ткани. Обычно возникает в участках с недостаточным коллатеральным кровообращением. Особенно часто встречает в селезенке и почках 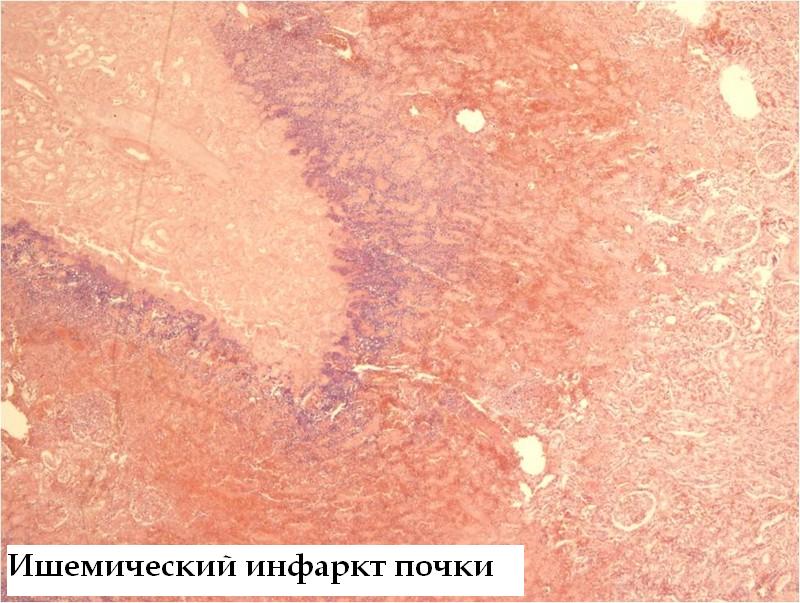
1- зона некроза: бесструктурные эозинофильные массы, в клетках отсутствуют ядра. 2- зона демаркационного воспаления
Ишемический инфаркт селезенки
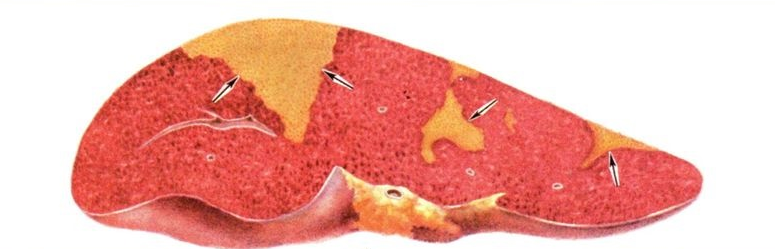
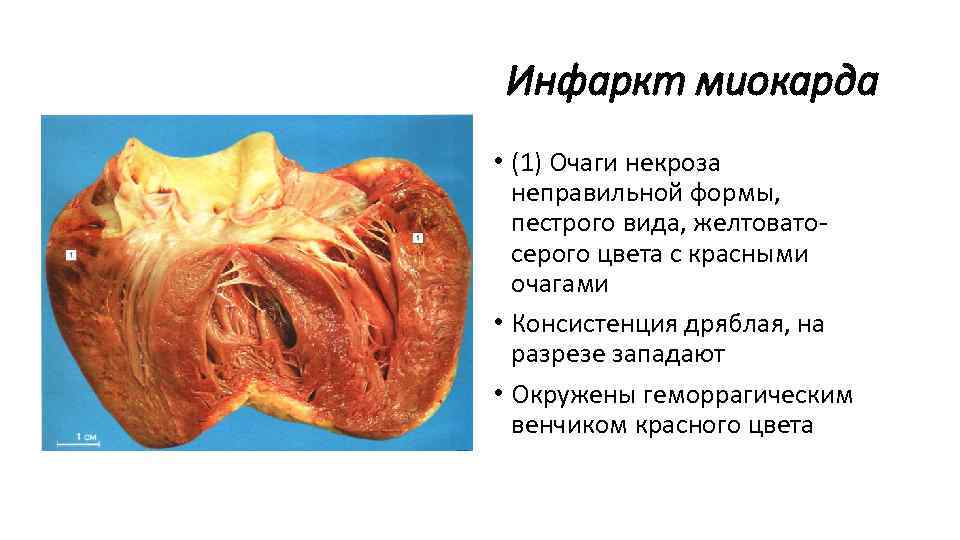
Белый инфаркт с геморрагическим венчиком представлен участком бело-желтого цвета, окруженный зоной кровоизлияний, которая образуется в результате спазм сосудов по периферии инфаркта, который сменяется их расширением и развитием кровоизлияния. Такой инфаркт находят в почках и миокарде.
Красный (геморрагический) инфаркт – пропитывание зоны инфаркта кровью, он темно-красный и хорошо отграничен. Благоприятным условиям для его формирования является венозный застой. Такой инфаркт формируется как правило в легких, реже в кишечнике, селезенке, почках.
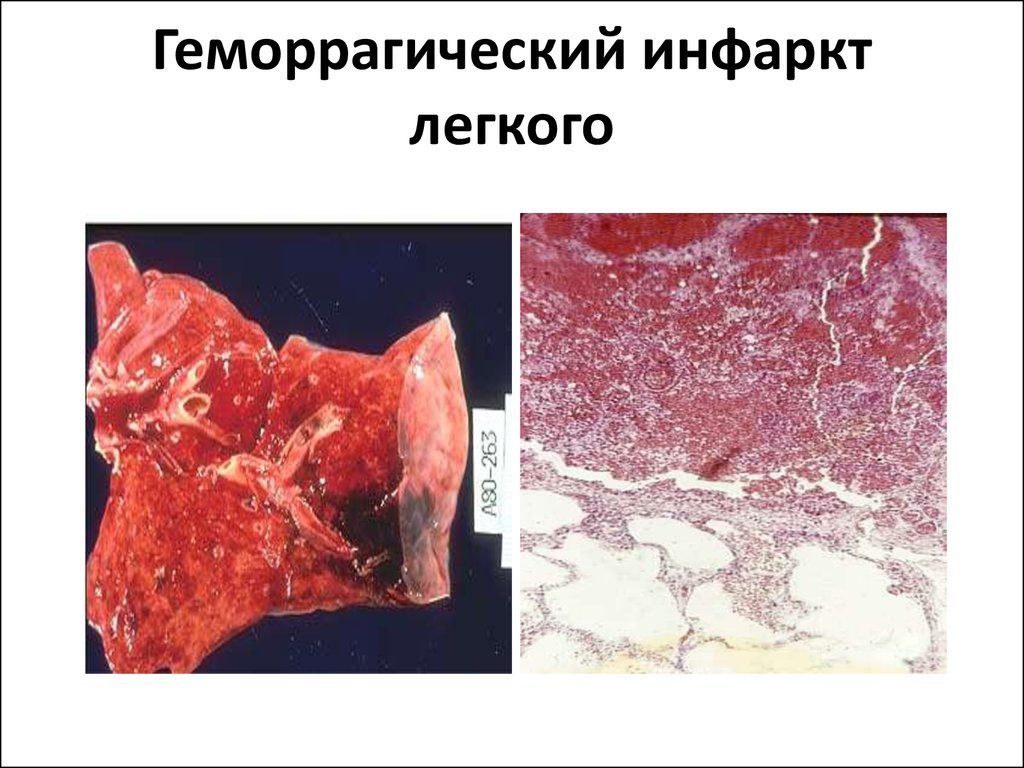
*В головном мозге чаще возникает белый инфаркт, который быстро размягчается. Если инфаркт образуется на фоне значительных расстройств кровообращения, венозного застоя, то очаг омертвления мозга пропитывается кровью и становится красным.
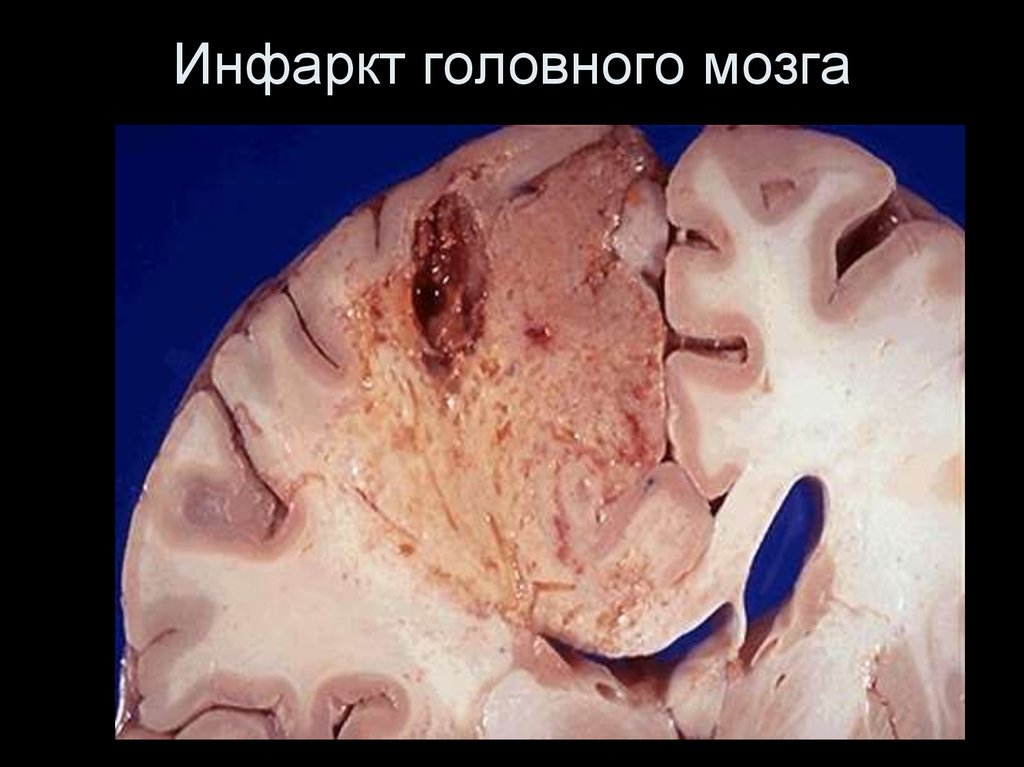
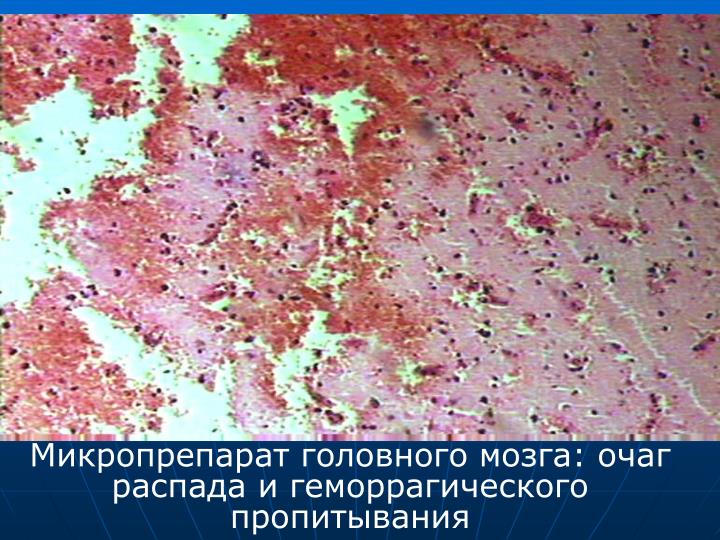
Исходы некроза.
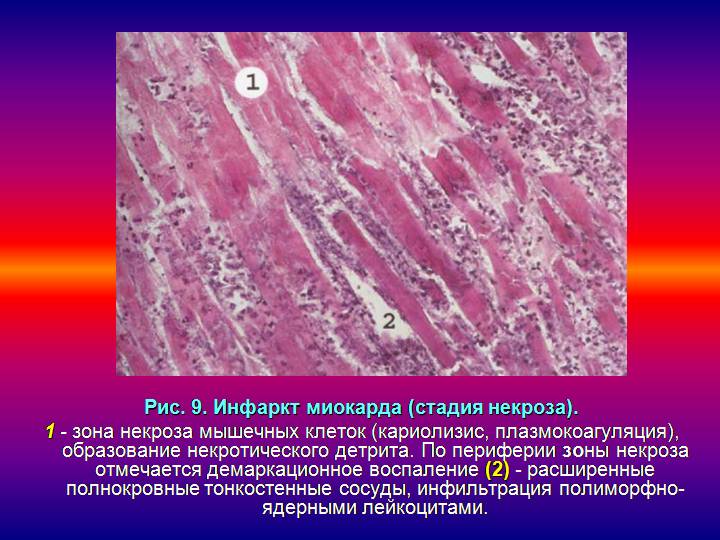
1) При благоприятном исходе вокруг некроза возникает реактивное воспаление, оно называется демаркационным, а зона отграничения – демаркационной зоной. (В этой зоне кровеносные сосуды расширяются, возникают полнокровие, отек, большое кол-во лейкоцитов, которые высвобождают гидролитические ферменты и расплавляют некротические массы). => неблагоприятный исход – гнойное расплавление очага омертвления.
2) При замещении мертвых масс соединительной тканью говорят об их организации. На месте некроза образуется рубец организации
3) Обрастание участка некроза ведет к его инкапсуляции
4) В мертвые массы могут откладываться соли кальция, в этом случае развивается обызвествление (петрификация)
5) В редких случаях в участке некроза отмечается образование кости – оссификация.
Приспособление, или адаптация, - широкое биологическое понятие, включающее все формы регуляции функций организма в нормальных условиях и при патологии. Приспособление необходимо в тех ситуациях, когда возникает физиологическое либо патологическое напряжение функций органа или системы, а также когда происходит снижение или извращение этих функций.
Например, у человека, который длительно занимается тяжелым физическим трудом или спортом, высокая физнагрузка приводит к увеличению массы мышц, в том числе и миокарда, соответственно повышается сила сердечных сокращений, увеличивается объем легких и т.д.
Компенсация же – это совокупность реакций организма, возникающих при повреждениях или болезнях и направленных на восстановление нарушенных функций. Следовательно, компенсация – это одна из форм приспособления, развивающаяся в условиях патологии, поэтому она носит индивидуальный характер.
Всё многообразие приспособительных и компенсаторных изменений органов и тканей организма в норме и при болезнях сводится к 4 основным реакциям – атрофии, гипертрофии, регенерации и перестройке тканей.
Атрофия
Атрофия – это уменьшение объема морфологических структур органа и ткани, сопровождающееся снижением или полной утратой функций. При атрофии клеток строма органа обычно сохраняет свой объем и часто склерозируется.
Физиологическая атрофия протекает постоянно, с возрастом уменьшаются количество и объем функциональных клеток, в них становится меньше внутриклеточных органелл и при этом выпадает функция
Пример: Бурая атрофия печени, инволюция тимуса, атрофия яичников.
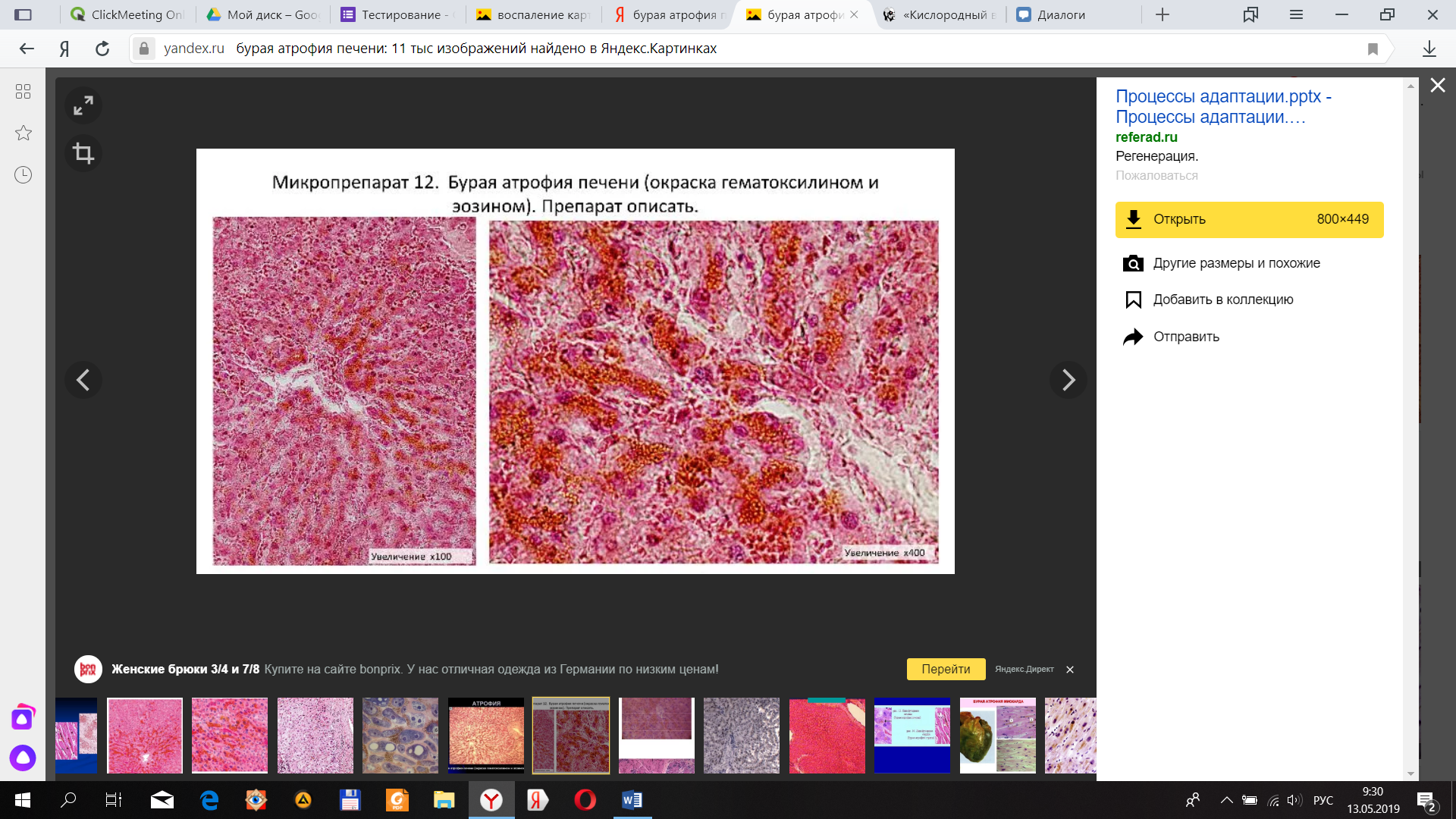
Гепатоциты уменьшены в размерах, в них видны скопления бурых гранул липофусцина.
Патологическая дистрофия развивает при болезнях и сама является звеном патогенеза. Например: дисфункциональная (от бездеятельности), вследствии недостаточного кровоснабжения, нейтротрофическая атрофия (результат разрушения нейронов), атрофия от давления.
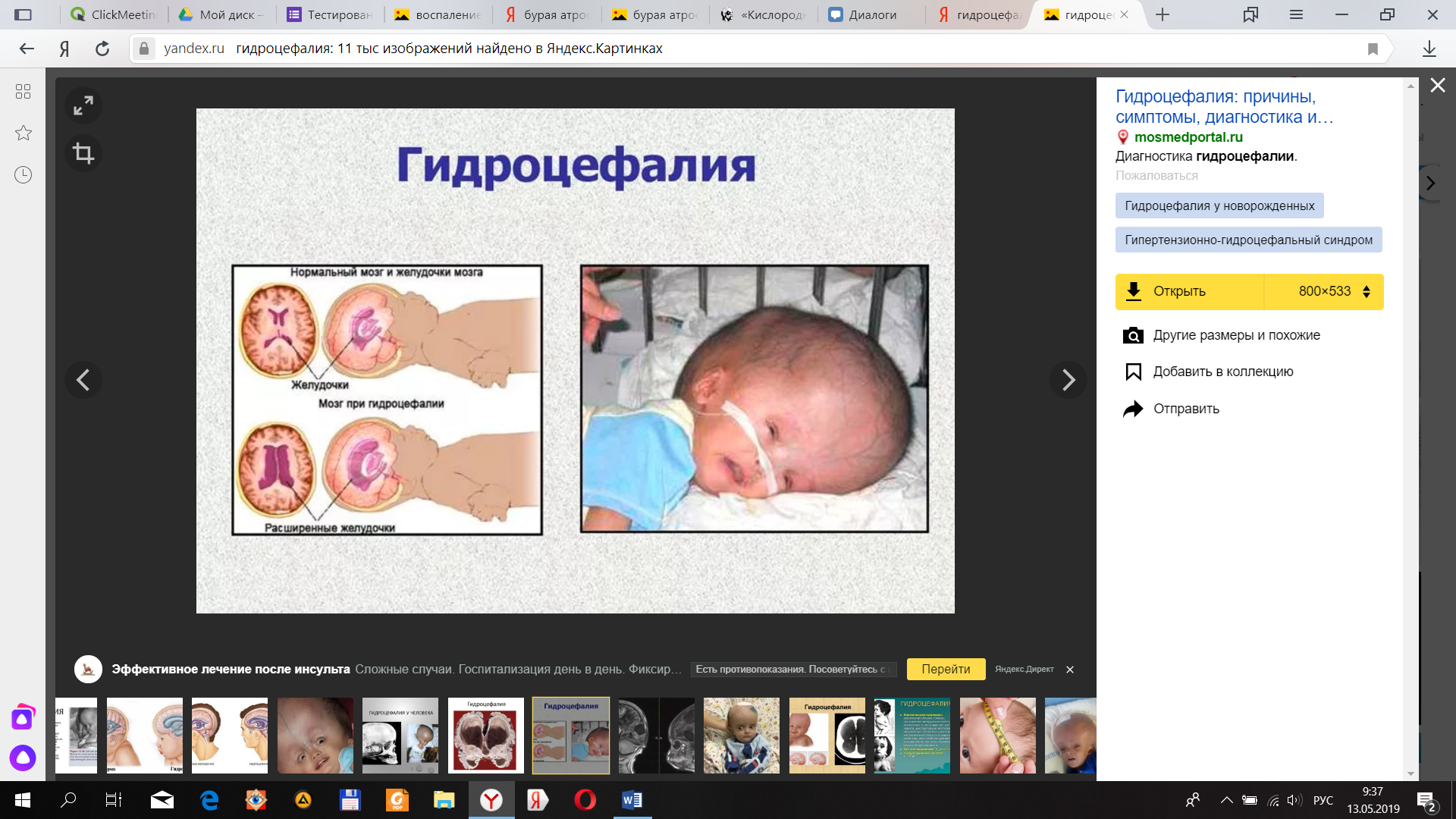
Головной мозг увеличен в размере за счет растяжения полостей желудочков.
Гипертрофия
Гипертрофия – увеличение объема функционирующей ткани, которая обеспечивает функцию органа. В основе гипертрофии лежит гиперплазия – увеличение количество внутриклеточных структур, клеток, компонентов стромы, количества сосудов.
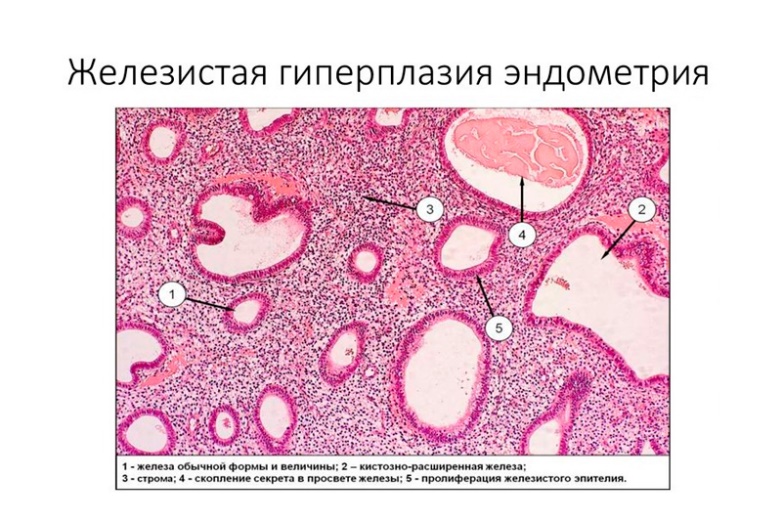
Если гипертрофия возникает в полостном органе, например, в сердце, полость его может оказаться суженной (концентрическая гипертрофия) или, наоборот, расширенной (эксцентрическая гипертрофия)
Физиологическая (рабочая) гипертрофия возникает у здоровых людей как приспособительная реакция на повышенную функцию органов. Пример: увеличение скелетных мышц и миокарда при занятии спортом.
Гипертрофия при болезнях является механизмом компенсации функций патологически измененных органов. В зависимости от причины, характера и особенностей повреждения выделяют:
- Компенсаторную гипертрофию – развивается при длительной гиперфункции органа. При этом увеличивается вся масса функционирующей ткани, но сама ткань не поражена патологическим процессом (например, гипертрофия миокарда при АГ)
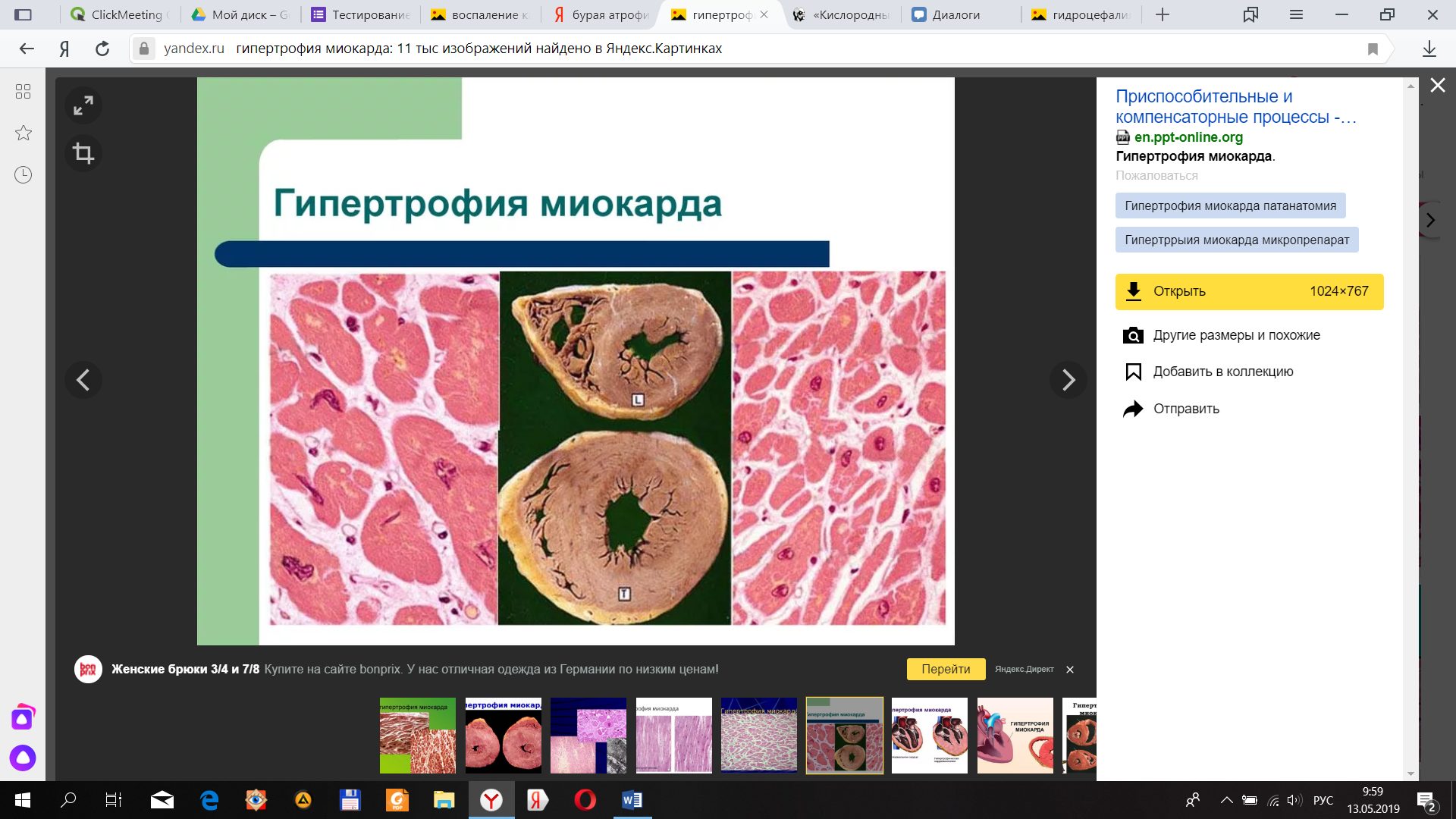
Размеры и масса сердца увеличены. Стенка ЛЖ значительно утолщена, полость сужена, миокард тусклый. Мышечные клетки миокарда увеличены, ядра крупные, гиперхромные.
- Регенерационная – возникает в сохранившихся тканях поврежденного органа и компенсирует утрату его части (например, развивается в сохранившейся ткани почки при нефросклерозе)
- Викарная (заместительная) формируется в сохранившемся парном органе при гибели или удалении второго.
- Идиопатическая – причина которого не ясна.
Регенерация
Регенерация – восстановление тканей, клеток, внутриклеточных структур, утраченных или поврежденных в результате их физиологической функции или вследствие патологического воздействия
Формы регенерации:
1) Внутриклеточная – универсальная
2) Клеточная
Морфогенез регенерации состоит из пролиферации и дифференцировки структур, которые наиболее отчетливы при клеточной форме восстановления. Пролиферация начинается с размножения специфических для каждой ткани недифференцированных камбиальных и стволовых клеток, а также клеток – предшественников.
Физиологическая регенерация – восстановление всех элементов живой матери, гибнущих в процессе повседневной жизнедеятельности.
Репаративная (восстановительная) регенерация – воссоздание утраченного в результате патологических процессов:
- реституция – полное восстановление поврежденной ткани идентичной утраченной
- субституция – на месте повреждения образуется грануляционная ткань, созревающая в соединительнотканный рубец.

Грануляционная ткань. Много вновь образованных сосудов, в инфильтрате лимфоциты, плазмоциты, фибробласты, лейкоциты. Происходит формирование внеклеточного матрикса. Окр Г-Э
Патологическая регенерация (дисрегенерация) – отражает процессы перестройки тканей и проявляется в том, что образуется ткань, не полностью соответствующая утраченной, и при этом функция регенерирующей ткани не восстанавливается или извращается.
- Гипорегенерация. Имеет место, когда восстановление утраченных тканей идет очень медленно или совсем останавливается (например, при пролежнях)
- Гиперрегенерация. Проявляется в том, что ткань регенерирует избыточно и прпи этом функция органа страдает (например, при образовании келлоидного рубца)
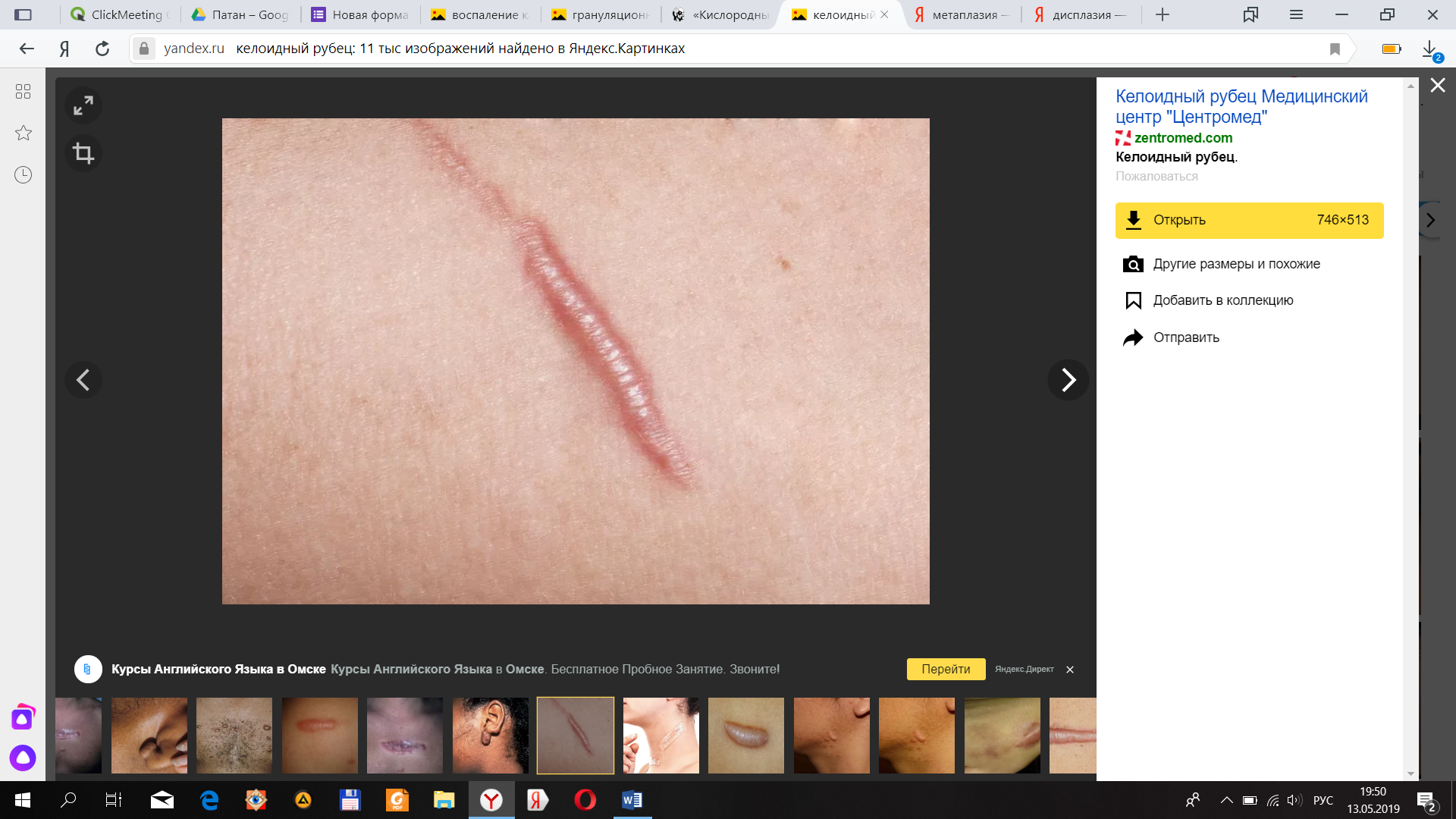 Келлоид
Келлоид
- Метаплазия – переход одного вида ткани в другой, но родственный ей гистогенетически. При этом функция утраченной ткани не восстанавливается.
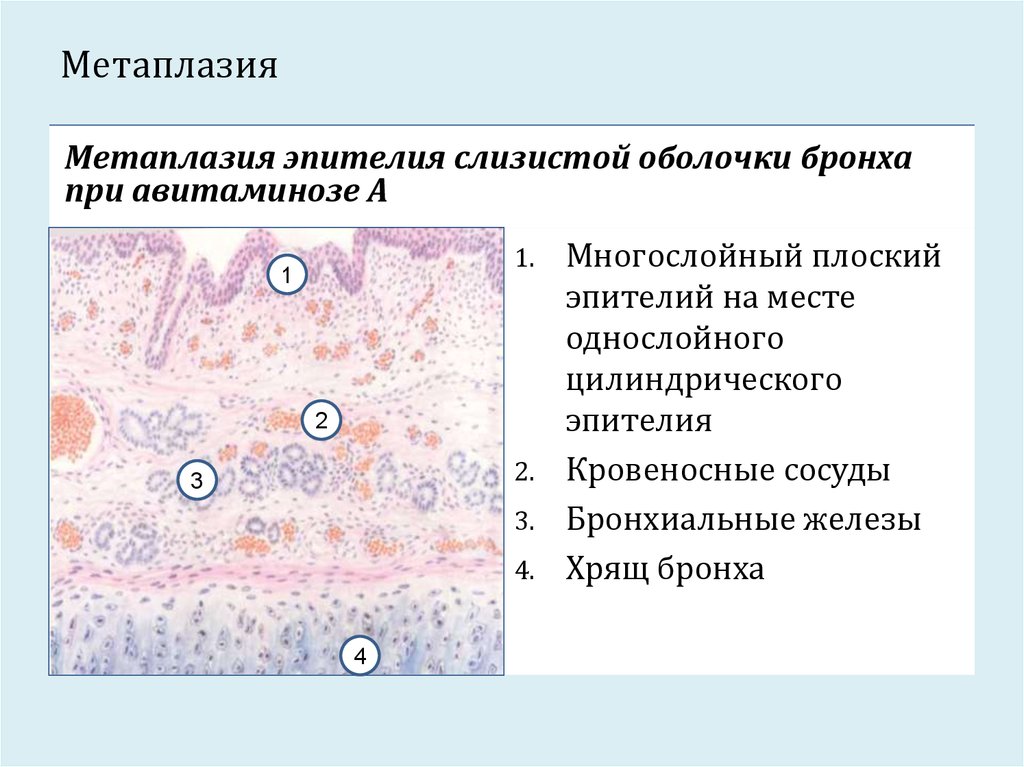
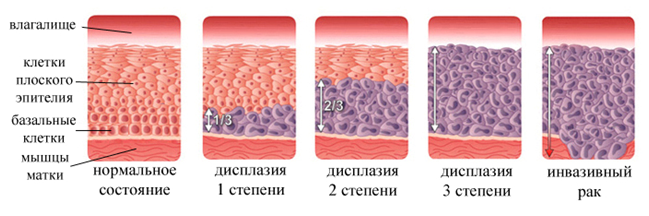
- Дисплазия – нарушения регенерации с развитием ограниченной клеточной и тканевой атипии, характеризующих предопухолевые изменения тканей.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|