
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Лимфатические сосуды
Лимфатические сосуды
Лимфатические сосуды (лат. vasa lymphatica) – важный элемент лимфосистемы человека, с помощью которого обеспечивается транспорт лимфы по всему организму. Они тесно взаимодействуют с кровеносной системой, осуществляя выведение очищенной лимфы в венозную систему. При патологиях этих сосудов нарушается отток лимфы, что негативно сказывается на работе лимфатической системы.
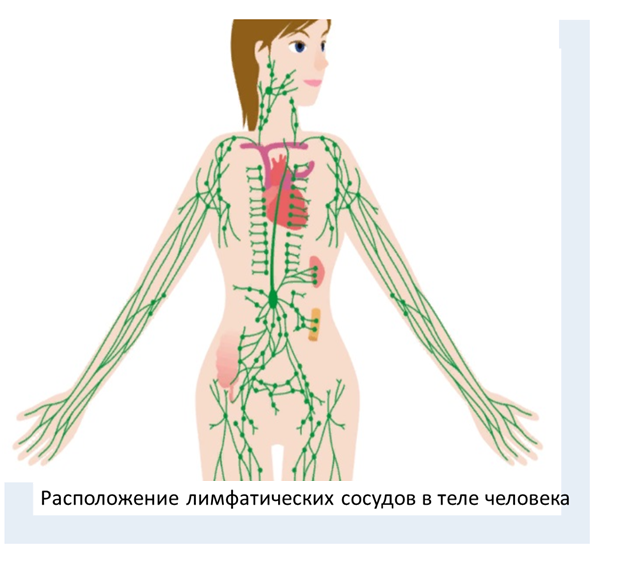
Лимфатические сосуды пронизывают практически все тело человека. Они обеспечивают транспорт лимфы, которая очищает организм от токсических соединений и способствует их выведению через венозную систему. Лимфатические сосуды, которые впадают в кровеносную систему, постоянно переносят тканевую жидкость, тем самым обеспечивая нормальную работу всего организма.
От работы сосудов зависит работа всей лимфосистемы. Повреждения и патологии этих важнейших структур приводят к нарушению транспорта лимфы в определенной зоне, что может быть чревато развитием отеков и нарушения трофики тканей.
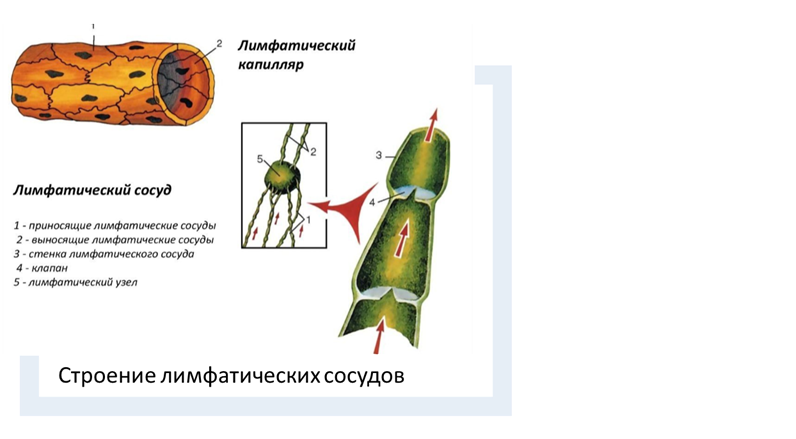
Движение лимфы по лимфатическим сосудам – это основная функция этих структур. Как уже упоминалось, эта жидкость поступает из тканей в капилляры лимфосистемы, затем проникает в лимфососуды, которые несут ее в лимфатические узлы. По ходу движения лимфа освобождается от токсинов и инфекционных агентов, а в лимфатических узлах она обогащается иммунными клетками и антителами. Далее ее движение продолжается до места соединения лимфатических протоков с венозным руслом, откуда очищенная тканевая жидкость проникает в кровь. Стоит отметить, что лимфа не циркулирует в организме постоянно. Она каждый раз формируется из тканевой жидкости, которая поступает в лимфоузлы посредством капилляров и сосудов.
Разобравшись, что такое лимфатические сосуды и зачем они нужны, следует знать, куда поступает лимфа и как осуществляется лимфоотток. Структура и строение лимфатических сосудов напоминает строение кровеносных сосудов, при этом лимфосистема так же развита, как и кровеносная. Отличие заключается в отсутствии “насоса”, обеспечивающего постоянную циркуляцию лимфы, как в кровеносной системе.
Сосуды лимфосистемы расположены во всех органах и системах за редким исключением. При этом их расположение идет параллельно всем крупным венам и сосудам кровеносной системы.
Отличия лимфатических капилляров от кровеносных:
1) имеют больший диаметр;
2) их эндотелиоциты в 3-4 раза больше;
3) не имеют базальной мембраны и перицитов, лежат на выростах коллагеновых волокон;
4) заканчиваются слепо.
Лимфатические капилляры образуют сеть, впадают в мелкие интраорганные или экстраорганные лимфатические сосуды.
Функции лимфатических капилляров:
1. из межтканевой жидкости в лимфокапилляры поступают ее компоненты, которые, оказавшись в просвете капилляра, в совокупности составляют лимфу;
2. дренируются продукты метаболизма;
3. оступают раковые клетки, которые затем транспортируются в кровь и разносятся по всему организму.
Внутриорганные выносящие лимфатические сосуды являются волокнистыми (безмышечными), их диаметр — около 40 мкм. Эндотелиоциты этих сосудов лежат на слабо выраженной мембране, под которой располагаются коллагеновые и эластические волокна, переходящие в наружную оболочку. Эти сосуды еще называют лимфатическими посткапиллярами, в них есть клапаны. Посткапилляры выполняют дренажную функцию.
Экстраорганные выносящие лимфатические сосуды более крупные, относятся к сосудам мышечного типа. Если эти сосуды располагаются в области лица, шеи и в верхней части туловища, то мышечные элементы в их стенке содержатся в малом количестве; если в нижней части тела и нижних конечностях — миоцитов больше.
Лимфатические сосуды среднего калибра также относятся к сосудам мышечного типа. В их стенке лучше выражены все 3 оболочки: внутренняя, средняя и наружная. Внутренняя оболочка состоит из эндотелия, лежащего на слабо выраженной мембране; субэндотелия, в котором содержатся разнонаправленные коллагеновые и эластические волокна; сплетения эластических волокон.
Репаративная регенерация кровеносных сосудов.
При повреждении стенки кровеносных сосудов через 24 часа быстро делящиеся эндотелиоциты закрывают дефект. Регенерация гладких миоцитов стенки сосудов протекает медленно, так как они реже делятся. Образование гладких миоцитов происходит за счет их деления, дифференцировки миофибробластов и перицитов в гладкие мышечные клетки.
При полном разрыве крупных и средних кровеносных сосудов их восстановление без оперативного вмешательства хирурга невозможно. Однако кровоснабжение тканей дистальнее разрыва частично восстанавливается за счет коллатералей и появления мелких кровеносных сосудов. В частности, из стенки артериол и венул происходит выпячивание делящихся эндотелиоцитов (эндотелиальные почки). Затем эти выпячивания (почки) приближаются друг к другу и соединяются. После этого тонкая перепонка между почками разрывается, и образуется новый капилляр.
Влияние гемодинамических условий.
Гемодинамические условия – это кровяное давление, скорость кровотока. В местах с сильным кровяным давлением преобладают артерии и вены эластического типа, т.к. они наиболее растяжимы. В местах, где нужна регуляция кровенаполнения (в органах, мышцах), преобладают артерии и вены мышечного типа
Сердце
Развитие
Сердце начинает развиваться на 17-е сутки из двух зачатков:
1) мезенхимы
2) миоэпикардиальных пластинок висцерального листка спланхнотома в краниальном конце эмбриона.
Из мезенхимы справа и слева образуются трубочки, которые впячиваются в висцеральные листки спланхнотомов. Та часть висцеральных листков, которая прилежит к мезенхимным трубочкам, превращается в миоэпикардиальную пластинку. В дальнейшем с участием туловищной складки происходит сближение правого и левого зачатков сердца и затем соединение этих зачатков впереди передней кишки. Из слившихся мезенхимных трубочек формируется эндокард сердца. Клетки миоэпикардиальных пластинок дифференцируются в 2 направлениях: из наружной части образуется мезотелий, выстилающий эпикард, а клетки внутренней части дифференцируются в трех направлениях. Из них образуются:
1) сократительные кардиомиоциты;
2) проводящие кардиомиоциты;
3) эндокринные кардиомиоциты.
В процессе дифференцировки сократительных кардиомиоцитов клетки приобретают цилиндрическую форму, соединяются своими концами при помощи десмосом, где в дальнейшем формируются вставочные диски (discus intercalates). В формирующихся кардиомиоцитах появляются миофибриллы, расположенные продольно, канальцы гладкой ЭПС, за счет впячивания сарколеммы образуются Т-каналы, формируются митохондрии.
Проводящая система сердца начинает развиваться на 2-м месяце эмбриогенеза и заканчивается на 4-м месяце.
Клапаны сердца развиваются из эндокарда. Левый атриовентрикулярный клапан закладывается на 2-м месяце эмбриогенеза в виде складки, которая называется эндокардиалъным валиком. В валик врастает соединительная ткань из эпикарда, из которой образуется соединительнотканная основа створок клапана, прикрепляющаяся к фиброзному кольцу.
Правый клапан закладывается в виде миоэндокардиального валика, в состав которого входит гладкая мышечная ткань. В створки клапана врастает соединительная ткань миокарда и эпикарда, при этом количество гладких миоцитов уменьшается, они сохраняются лишь у основания створок клапана.
На 7-й неделе эмбриогенеза формируются интрамуральные ганглии, включающие мультиполярные нейроны, между которыми устанавливаются синапсы.
Кровеносные и лимфатические сосуды - Развивается из мезенхимы в стенке желточного мешка и ворсин хориона (вне тела зародыша) на 2-3 неделе эмбрионального развития. Мезенхимные клетки объединяются с образованием кровяных островков. Центральные клетки дифференцируются в первичные клетки крови (эритроциты 1 генерации), а периферические дают начало стенке сосуда. Через неделю после образования первых сосудов они появляются в теле зародыша в виде щелевидных полостей или трубочек. На 2 месяце происходит объединение зародышевых и незародышевых сосудов с образованием единой системы.
Строение оболочек сердца
Стенка сердца состоит из 3 оболочек:
1) эндокарда (endocardium)
2) миокарда (myocardium)
3) эпикарда (epicardium).
Эндокард
v эндотелий (на толстой базальной мембране)
v подэнтотелиальный слой (РСТ с малодифференцированными клетками)
v мышечно-эластический слой
v наружный соединительно-тканный слой (РСТ с толстыми эластическими волокнами, имеются коллагеновые и ретикулярные волокна)
Эпикард
v мезотелий на базальной мембране
v поверхностный слой коллагеновых волокон
v слой эластических волокон
v глубокий слой коллегеновых волокон
v глубокий коллагеново-эластический слой
Пэрикард
v мезотелий на базальной мембране + тонкая прослойка РСТ, с большим содержанием эластических волокон
Миокард
v сократительные кардиомиоциты, проводящие (атипичные) кардиомиоциты + межмышечная рыхлая соединительная ткань
Эндокард выстилает предсердия и желудочки, в разных местах имеет различную толщину, состоит из 4 слоев:
1) эндотелия;
2) субэндотелия;
3) мышечно-эластического слоя;
4) наружного соединительнотканного слоя. (соответствует строению вены мышечного типа)
Левый атриовентрикулярный клапан включает 2 створки. Основой створки клапана является соединительнотканная пластинка, состоящая из коллагеновых и эластических волокон, незначительного количества клеток и основного межклеточного вещества. Пластинка прикрепляется к фиброзному кольцу, окружающему клапан, и покрыта эндотелиоцитами, под которыми находится субэндотелий.
Правый атриовентрикулярный клапан состоит из 3 створок. Поверхность клапанов, обращенных к предсердию, гладкая, к желудочку — неровная, так как к этой поверхности прикрепляются сухожилия сосочковых мышц.
Клапаны аорты и легочной артерии называются полулунными. Они состоят из 3 слоев:
1) внутреннего;
2) среднего
3) наружного.
Внутренний слой сформирован за счет эндокарда, включает эндотелий, субэндотелий, содержащий фибробласты с консолями, поддерживающими эндотелиальные клетки. Глубже располагаются слои коллагеновых и эластических волокон.
Средний слой представлен рыхлой соединительной тканью.
Наружный слой состоит из эндотелия, сформированного за счет эндотелия сосуда, и коллагеновых волокон, проникающих в субэндотелий клапана из фиброзного кольца.
Миокард состоит из функциональных волокон, которые образуются при соединении концов кардиомиоцитов. Кардиомиоциты имеют цилиндрическую форму, их длина — до 120 мкм, диаметр 15-20 мкм. Места соединения концов кардиомиоцитов называются вставочными дисками (discus intercalates). В состав дисков входят десмосомы, места прикрепления актиновых филаментов, интердигитации и нексусы. В центре кардиомиоцита располагается 1-2 овальных, обычно полиплоидных, ядра.
В кардиомиоцитах хорошо развиты митохондрии, гладкая ЭПС, миофибриллы, слабо развиты гранулярная ЭПС, комплекс Гольджи, лизосомы. В оксифильной цитоплазме имеются включения гликогена, липидов и миоглобина.
Миофибриллы состоят из актиновых и миозиновых филаментов. За счет актиновых филаментов образуются светлые (изотропные) диски, разделенные телофрагмами. За счет миозиновых филаментов и заходящих между ними концов актиновых филаментов образуются анизотропные диски (диски А), разделенные мезофрагмой. Между двумя телофрагмами располагается саркомер, являющийся структурной и функциональной единицей миофибриллы.
Напротив каждого диска имеется система L-канальцев, включающих 2 латеральные цистерны (канальца), соединенные продольными канальцами. Система L-канальцев окружает миофибриллы. На границе между дисками со стороны сарколеммы отходит впячивание — Т-канал, который располагается между латеральными цистернами двух соседних L-систем. Структура, состоящая из Т-канала и двух латеральных цистерн, между которыми проходит этот канал, называется триадой.
От боковой поверхности кардиомиоцитов отходят отростки — мышечные анастомозы, которые соединяются с боковыми поверхностями кардиомиоцитов соседнего функционального волокна. Благодаря мышечным анастомозам сердечная мышца представляет собой единое целое. Сердечная мышца прикрепляется к скелету сердца. Скелетом сердца являются фиброзные кольца вокруг атриовентрикулярных клапанов и клапанов легочной артерии и аорты.
Секреторные кардиомиоциты (эндокриноциты) находятся в предсердии, содержат много отростков. В этих клетках слабо развиты миофибриллы, гладкая ЭПС, Т-каналы, вставочные диски; хорошо развиты комплекс Гольджи, гранулярная ЭПС и митохондрии, в цитоплазме содержатся секреторные гранулы. Функция: вырабатывают гормон — ПНФ. ПНФ воздействует на те клетки, которые имеют специальные рецепторы к нему. Такие рецепторы имеются на поверхности сократительных кардиомиоцитов, миоцитов кровеносных сосудов, эндокриноцитах клубочковой зоны коры надпочечников, клетках эндокринной системы почек. Таким образом, ПНФ стимулирует сокращение сердечной мышцы, регулирует артериальное давление, водносолевой обмен, мочевыделение.
Проводящая система сердца (systema conducens cardiacum) – мышечные клетки, формирующие и проводящие импульсы к сократительным клеткам сердца.
Проводящая система сердца представлена синусно-предсердным узлом, атриовентрикулярным узлом, предсердно-желудочковым пучком (пучком Гиса) и ножками пучка Гиса.
Синусно-предсердный узел представлен пейсмекерными клетками (Р-клетками), расположенными в центре узла, диаметр которых 8-10 мкм. Форма Р-клеток овальная, их миофибриллы развиты слабо, имеют различное направление. Гладкая ЭПС Р-клеток развита слабо, в цитоплазме имеется включение гликогена, митохондрии, отсутствуют вставочные диски и Т-каналы. В цитоплазме Р-клеток много свободного кальция, благодаря чему они способны ритмично вырабатывать сократительные импульсы.
Снаружи от пейсмекерных клеток располагаются проводящие кардиомиоциты II типа. Это узкие, удлиненные клетки, малочисленные миофибриллы которых расположены чаще всего параллельно. В клетках слабо развиты вставочные диски и Т-каналы. Функция — проведение импульса к проводящим кардиомиоцитам III типа или к сократительным кардиомиоцитам. Проводящие кардиомиоциты II типа иначе называются переходными.
Атриовентрикулярный узел состоит из небольшого количества пейсмекерных клеток, расположенных в центре узла, и многочисленных проводящих кардиомиоцитов II типа. Функции атриовентрикулярного узла: 1) вырабатывает импульс с частотой 30-40 в минуту; 2) кратковременно задерживает прохождение импульса, идущего от синусно-предсердного узла на желудочки, благодаря чему сначала сокращаются предсердия, потом — желудочки.
В том случае, если прекращается поступление импульсов от синусно-предсердного узла к атриовентрикулярному (поперечная блокада сердца), то предсердия сокращаются в обычном ритме (60-80 сокращений в минуту), а желудочки — в 2 раза реже. Это опасное для жизни состояние.
Проводящие кардиомиоциты III типа расположены в пучке Гиса и его ножках. Их длина 50-120 мкм, ширина — около 50 мкм. Цитоплазма этих кардиомиоцитов светлая, разнонаправленные миофибриллы, вставочные диски и Т-каналы развиты слабо. Их функция — передача импульса от кардиомиоцитов II типа на сократительные кардиомиоциты. Кардиомиоциты III типа образуют пучки (волокна Пуркинье), которые чаще всего располагаются между эндокардом и миокардом, встречаются в миокарде. Волокна Пуркинье подходят и к сосочковым мышцам, благодаря чему к моменту сокращения желудочков напрягаются сосочковые мышцы, что препятствует выворачиванию клапанов в предсердия.
Иннервация сердца. Сердце иннервируется и чувствительными, и эфферентными нервными волокнами. Чувствительные (сенсорные) нервные волокна поступают из 3 источников: 1) дендриты нейронов спинномозговых (спинальных) ганглиев верхнегрудного отдела спинного мозга; 2) дендриты чувствительных нейронов узла блуждающего нерва; 3) дендриты чувствительных нейронов интрамуральных ганглиев. Эти волокна заканчиваются рецепторами.
Эфферентными волокнами являются симпатические и парасимпатические нервные волокна, относящиеся к вегетативной (автономной) нервной системе.
Симпатическая рефлекторная дуга сердца включает цепь, состоящую из 3 нейронов. 1 -й нейрон заложен в спинальном ганглии, 2-й — в латерально-промежуточном ядре спинного мозга, 3-й — в периферическом симпатическом ганглии (верхнем шейном или зйездчатом).
Ход импульса по симпатической рефлекторной дуге: рецептор, дендрит 1-го нейрона, аксон 1-го нейрона, дендрит 2-го нейрона, аксон 2-го нейрона образует преганглионарное, миелиновое, холинергическое волокно, контактирующее с дендритом 3-го нейрона, аксон 3-го нейрона в виде постганглионарного, безмиелинового адренергического нервного волокна направляется в сердце и заканчивается эффектором, который непосредственно на сократительные кардиомиоциты не воздействует. При возбуждении симпатических волокон частота сокращений увеличивается.
Парасимпатическая рефлекторная дуга состоит из цепи 3 нейронов. 1-й нейрон заложен в чувствительном ганглии блуждающего нерва, 2-й — в ядре блуждающего нерва, 3-й — в интрамуральном ганглии.
Ход импульса по парасимпатической рефлекторной дуге: рецептор 1-го нейрона, дендрит 1-го нейрона, аксон 1-го нейрона, дендрит 2-го нейрона, аксон 2-го нейрона образует преганглионарное, миелиновое, холинергическое нервное волокно, которое передает импульс на дендрит 3-го нейрона, аксон 3-го нейрона в виде постганглионарного безмиелинового, холинергического нервного волокна направляется к проводящей системе сердца. При возбуждении парасимпатических нервных волокон частота и сила сердечных сокращений уменьшаются (брадикардия).
Эпикард представлен соединительнотканной основой, покрытой мезотелием (однослойный плоский эпителий целомического типа) — это висцеральный листок, который переходит в париетальный листок — перикард. Перикард тоже выстлан мезотелием. Между эпикардом и перикардом имеется щелевидная полость, заполненная небольшим количеством жидкости, выполняющей смазывающую функцию. Перикард развивается из париетального листка спланхнотома. В соединительной ткани эпикарда и перикарда имеются жировые клетки (адипоциты).
Возрастные изменения сердца. В процессе развития сердца имеют место 3 этапа: 1) дифференцировка; 2) стадия стабилизации; 3) стадия инволюции (обратного развития).
Дифференцировка начинается уже в эмбриогенезе и продолжается сразу после рождения, так как изменяется характер кровообращения. Сразу после рождения закрывается овальное окно между левым и правым предсердием, закрывается проток между аортой и легочной артерией. Это приводит к снижению нагрузки на правый желудочек, который подвергается физиологической атрофии, и к повышению нагрузки на левый желудочек, что сопровождается его физиологической гипертрофией. В это время происходит дифференцировка сократительных кардиомиоцитов, сопровождаемая гипертрофией их саркоплазмы за счет увеличения количества и толщины миофибрилл. Вокруг функциональных волокон сердечной мышцы есть тонкие прослойки рыхлой соединительной ткани.
Период стабилизации начинается примерно в 20-летнем возрасте и заканчивается в 40 лет. После этого начинается стадия инволюции, сопровождаемая уменьшением толщины кардиомиоцитов вследствие уменьшения толщины миофибрилл. Прослойки соединительной ткани утолщаются. Уменьшается количество симпатических нервных волокон, в то время как число парасимпатических практически не изменяется. Это приводит к снижению частоты и силы сокращений сердечной мышцы. К старости (70 лет) уменьшается и количество парасимпатических нервных волокон. Кровеносные сосуды сердца подвергаются склеротическим изменениям, что затрудняет кровоснабжение миокарда (мускулатуры сердца). Это называется ишемической болезнью. Ишемическая болезнь может привести к омертвению (некрозу) сердечной мышцы, что называется инфарктом миокарда.
Кровоснабжение сердца обеспечивается венечными артериями, которые отходят от аорты. Венечные артерии — это типичные артерии мышечного типа. Особенность этих артерий заключается в том, что в субэндотелии и в наружной оболочке имеются пучки гладких миоцитов, расположенных продольно. Артерии разветвляются на более мелкие сосуды и капилляры, которые затем собираются в венулы и коронарные вены. Коронарные вены впадают в правое предсердие или венозный синус. Следует отметить, что в эндокарде капилляры отсутствуют, так как его трофика осуществляется за счет крови камер сердца.
Репаративаня регенерация возможна только в грудном или в раннем детском возрасте, когда кардиомиоциты способны к митотическому делению. При гибели мышечных волокон они не восстанавливаются, а замещаются соединительной тканью.
Морфофункциональная характеристика.
В кровеносной системе различают артерии, артериолы, гемокапилляры, венулы, вены и артериовенулярные анастомозы. Взаимосвязь между артериями и венами осуществляется системой микроциркуляторного русла.
По артериям кровь течет от сердца к органам. Как правило, эта кровь насыщена кислородом, за исключением легочной артерии, несущей венозную кровь. По венам кровь течет к сердцу и содержит в отличие от крови легочных вен мало кислорода. Гемокапилляры соединяют артериальное звено кровеносной системы с венозным, кроме так называемых чудесных сетей, в которых капилляры находятся между двумя одноименными сосудами (между артериями в клубочках почки). Стенка всех артерий, так же, как и вен, состоит из трех оболочек: наружной, средней (медии) и внутренней. Их толщина, тканевый состав и функциональные особенности неодинаковы в сосудах разных типов.
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|