
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Таблица 8. Дифференциальный диагноз при анафилактическом шоке
Клиника
Ленд косметика holy landдоставка в регионы.
В зависимости от скорости развития реакции на аллерген выделяют следующие формы анафилактического шока:
молниеносная — шок развивается в течение 10 мин; -
немедленная — дошоковый период длится до 30–40 мин; -
замедленная — шок проявляется через несколько часов. -
Тяжесть анафилактического шока определяется промежутком времени от момента поступления аллергена до развития шоковой реакции.
Молниеносная форма развивается через 1–2 мин после поступления аллергена. Иногда больной не успевает даже предъявить жалобы. Молниеносный шок может возникать без предвестников или с их наличием (чувство жара, пульсация в голове, потеря сознания). При осмотре отмечается бледность или резкий цианоз кожи, судорожные подергивания, расширение зрачков, отсутствие реакции их на свет. Пульс на периферических сосудах не определяется. Тоны сердца резко ослаблены или не выслушиваются. Дыхание затруднено. При отеке слизистых оболочек верхних дыхательных путей дыхание отсутствует. І.
Тяжелая форма анафилактического шока развивается через 5–7 мин после введения аллергена. Больн ІІ.ой жалуется на ощущение жара, нехватку воздуха, головную боль, боль в области сердца. Затем появляются цианоз или бледность кожи и слизистых оболочек, затрудненное дыхание, артериальное давление не определяется, пульс — только на магистральных сосудах. Тоны сердца ослаблены или не выслушиваются. Зрачки расширены, реакция их на свет резко снижена или отсутствует.
Анафилактический шок средней тяжести наблюдается через 30 мин после поступления аллергена. На коже появляются аллергические высыпания. В зависимости от характера предъявляемых жалоб и симптоматики различают 4 варианта анафилактического шока средней тяжести. ІІІ.
Кардиогенный вариант — наиболее распространенный. На первый план выступают симптомы сердечно-сосудистой недостаточности (тахикардия, нитевидный пульс, снижение артериального давления, ослабленные тоны сердца). Иногда — выраженная резкая бледность кожи (причина — спазм периферических сосудов), в других случаях отмечается мраморность кожи (причина — нарушение микроциркуляции). На электрокардиограмме — признаки ишемии сердца. Нарушение дыхательной функции не наблюдается.
Астмоидный, или асфиктический вариант. Дыхательная недостаточность проявляется бронхоспазмом. Может развиться отек альвеолокапиллярной мембраны, блокируется газообмен. Иногда удушье обусловлено отеком гортани, трахеи с частичным или полным закрытием их просвета.
Церебральный вариант. Наблюдаются: психомоторное возбуждение, чувство страха, сильная головная боль, потеря сознания, тонико-клонические судороги, сопровождающиеся непроизвольным мочеиспусканием и дефекацией. В момент судорог может наступить остановка дыхания и сердца.
Абдоминальный вариант. Появляются резкая боль в верхней части брюшной полости, симптомы раздражения брюшины. Картина напоминает перфоративную язву или кишечную непроходимость.
Медленная форма — может развиваться в течение нескольких часов. ІV.
Лечение
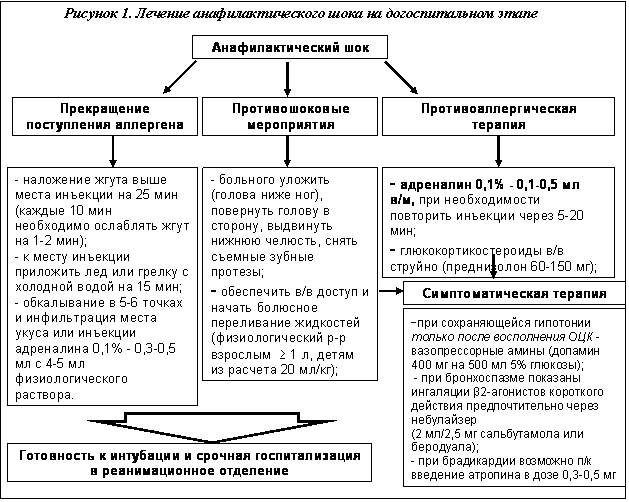
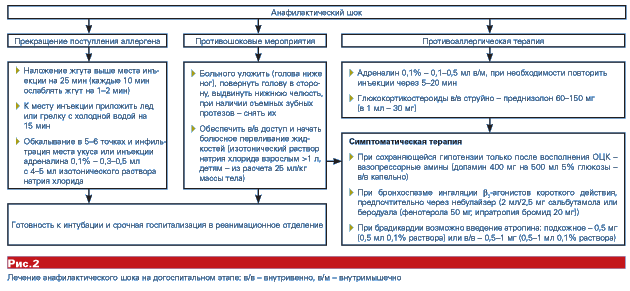 Схема лечения анафилактического шока на догоспитальном этапе представлена на рисунке 2.
Схема лечения анафилактического шока на догоспитальном этапе представлена на рисунке 2.
Неотложные мероприятия.
Прекратить введение препарата или воздействие фактора, который вызвал анафилактический шок. 1.
Уложить пациента горизонтально с приподнятыми нижними конечностями. 2.
Если больной без сознания, выдвинуть его нижнюю челюсть для предупреждения западения языка и асфиксии. При наличии съемных зубных протезов их необходимо убрать. 3.
Обеспечить интравенозный доступ (лучше 2 периферические вены одновременно). 4.
Контролировать диуреза. 5.
При необходимости провести реанимационные мероприятия, включающие закрытый массаж сердца, искусственное дыхание, интубацию трахеи; при отеке гортани рекомендуется трахеостомия. 6.
Показания к искусственной вентиляции легких (ИВЛ) при анафилактическом шоке:
отек гортани и трахеи с нарушением проходимости дыхательных путей; -
некупируемая артериальная гипотензия; -
нарушения сознания; -
стойкий бронхоспазм; -
отек легких; -
развитие коагулопатического кровотечения. -
NB! Немедленная интубация трахеи и ИВЛ выполняется при потере сознания, снижении систолического АД ниже 70 мм рт. ст., в случае возникновения стридора
Появление стридора указывает на обструкцию просвета верхних дыхательных путей более чем на 70–80%, в связи с чем следует интубировать трахею больного трубкой максимально возможного диаметра.
Начать инфузионную терапию полиглюкином (стабизолом), изотоническим раствором натрия хлорида, во флакон с которым ввести адреналин 0,1% 2–3 мл (или 20 мл 0,5% раствора дофамина). 7.
При анафилактическом шоке средней степени тяжести рекомендуют дробное (болюсное) введение 0,1% адреналина 0,1–0,2 мл, разведенного в изотоническом растворе натрия хлорида (1 мл 0,1% раствора адреналина разводят в 10 мл раствора), т.е. по 1–2 мл смеси через каждые 5–10 мин до стабилизации гемодинамики.
Интратрахеально адреналин вводят при наличии интубационной трубки в трахее — как альтернатива внутривенному или внутрисердечному путям введения (одномоментно 2–3 мл в разведении по 6–10 мл в изотоническом растворе натрия хлорида).
Ингаляция yвлажненного кислорода. 8.
Глюкокортикостероиды внутривенно (в/в): преднизолон от 75–100 мг до 600 мг (1 мл = 30 мг преднизолона), дексаметазон — 4–20 мг (1 мл = 4 мг), гидрокортизон — 150–300 мг. При невозможности введения в вену, глюкокортикостероиды применяют внутримышечно (в/м). 9.
Мембраностабилизаторы в/в: аскорбиновая кислота 500 мг/сут (8–10 мл 5% раствора или 4–5 мл 10% раствора), троксевазин 0,5 г/сут (5 мл 10% раствора), этамзилат натрия 750 мг/сут (1 мл = 125 мг), начальная доза — 500 мг, затем каждые 8 часов по 250 мг. 10.
Бронхолитики: в/в эуфиллин 2,4% 10–20 мл, но-шпа 2 мл, алупент (бриканил) 0,05% 1–2 мл (капельно); изадрин 0,5% 2 мл подкожно (п/к). 11.
Антигистаминные препараты: димедрол 1% 5 мл или супрастин 2% 2–4 мл или тавегил 6 мл в/м, циметидин 200–400 мг (10% 2–4 мл) в/в, фамотидин 20 мг каждые 12 часов (0,02 г сухого порошка разводят в 5 мл растворителя) в/в, пипольфен 2,5% 2–4 мл п/к. 12.
NB! Антигистаминные препараты (димедрол, пипольфен или супрастин) целесообразно вводить больному только после стабилизации артериального давления, так как их действие может усугубить гипотензию
Ингибиторы протеаз: трасилол (апротинин) 500 тыс.ЕД/50 мл (вводить в/в медленно или капельно в 200–400 мл изотонического раствора натрия хлорида с максимальной скоростью 5–10 мл/мин), контрикал 100 тыс.ЕД — в/в струйно медленно или капельно в 300–500 мл изотонического раствора, предварительно подготовив раствор (сухое вещество растворяют в изотоническом растворе натрия хлорида в соотношении 1 ампула контрикала на 1 ампулу растворителя (2 мл)). 13.
При появлении признаков сердечной недостаточности ввести коргликон 0,06% 1 мл в изотоническом растворе хлорида натрия, фуросемид 40–80 мг в/в струйно в изотоническом растворе натрия хлорида (1 мл = 10 мг). 14.
Если аллергическая реакция развилась на введение пенициллина, ввести 1 000 000 ЕД пенициллиназы в 2 мл изотонического раствора натрия хлорида в/м. 15.
NB! Обкалывание места инъекции раствором адреналина можно проводить только после выведения больного из критического состояния.
Критерии эффективности лечения:
систолическое АД не менее 100 мм рт.ст.; -
отсутствует цианоз; -
время свертывания крови не более 10 мин; -
количество тромбоцитов не менее 70×109/л; -
фибриноген не менее 1,5 г/л; -
на тромбоэластограмме — нормо- или гиперкоагуляция; -
диурез не менее 30 мл/ч; -
отсутствует клиника бронхоспазма и нарушения проходимости дыхательных путей вследствие отека. -
После выведения больного из анафилактического шока следует продолжать введение антигистаминных препаратов, глюкокортикостероидов, дезинтоксикационную терапию в течение 7–10 дней.
Октябрь благоухает хризантемой,
Дождем, туманом воздух напоён.
И кажется, что каждый из прохожих,
В тебя, как в именинницу, влюблен.
Тебя мы поздравляем с Днем рожденья,
Тебе сегодня песни похвалы!
Пусть отзовется вечною весной
В душе октябрь, не знающий зимы!
Все можно взвесить на весах -
И пух, и прах - им все едино:
Есть золотая середина,
Весы с которою в ладах.
И в чередующихся днях,
Всходя на кручи, где положе,
Ступая ощупью впотьмах,
Мудры Весы!.. И дай-то, Боже,
Чтоб, не забыв в щедротах тоже,
Судьба отвешивала Вам
За килограммом килограмм
Удач - ценою подороже!
Вопросник для пациента с лекарственной аллергией.
1. какие необычные проявления сопутствовали назначению препарата?
2. как сильно они были выражены?
3. появлялись ли изменения в месте введения лекарственного вещества?
4. должно ли лекарство вызывать подобные проявления? Для ответа на этот вопрос внимательно прочтите инструкцию по применению лекарства.
5. зависел ли характер проявлений от дозы лекарства? от способа введения лекарства (внутримышечно, через рот и др.)?
6. необычные проявления сопутствовали только первому или и повторным употреблениям лекарства?
7. есть ли у ребенка другие аллергические заболевания?
8. есть ли аллергические заболевания у других членов семьи?
Анафилактический шок
Настоящее пособие рассчитано на аллергологов-иммунологов, пульмонологов,
анестезиологов-реаниматологов, терапевтов, педиатров и врачей других специальностей.
Автор:
Емельянов Александр Викторович, доктор медицинских наук, профессор кафедры
госпитальной хирургии Санкт-Петербургского государственного медицинского
университета им. акад. И.П. Павлова.
Анафилактический шок – это генерализованная аллергическая реакция немедленного
типа, сопровождающаяся снижением артериального давления и нарушением
кровоснабжения жизненно важных органов.
Термин «анафилаксия» (в переводе с греческого «беззащитность») впервые введен
французскими учеными Шарлем Рише (S. Richet) и Полем Портье (P. Portier) в 1902 г для
обозначения необычной, иногда смертельной реакции у собак, возникающей при
повторном введении токсической сыворотки угря и экстракта щупалец актиний. Вначале
анафилаксия считалась экспериментальным феноменом, однако в последующем она была
описана и у людей.
Эпидемиология
Анафилактический шок встречается у людей любого возраста, одинаково часто у
мужчин и женщин. По зарубежным данным, его распространенность следующая: 0,7–10%
среди больных, получавших инъекции пенициллина; у 0,5–5% укушенных или ужаленных
насекомыми; 0,22–1% среди пациентов, получавших инъекции рентгеноконтрастных
препаратов; у 0,004% больных пищевой аллергией; 1 на 3 500–20 000 инъекций общих
анестетиков; 1 на 10 000 000 инъекций аллергенов в процессе аллерген-специфической
иммунотерапии (АСИТ). Он наблюдается у 1 из 2 700–3 000 госпитализированных
пациентов. Предполагают, что распространенность анафилаксии в популяции составляет
от 1,21 до 15,04%, заболеваемость – 10–20 на 100 000 жителей в год. Тяжелый шок
развивается в 1–3 случаев на 10 000 населения [1–6].
Этиология
Наиболее часто анафилактический шок вызывают лекарственные препараты, ужаления
перепончатокрылыми насекомыми (осами, пчелами, шершнями и др.) и пищевые
продукты. Реже он возникает при контакте с латексом, выполнении физической нагрузки,
а также в процессе АСИТ. В ряде случаев выявить этиологический фактор не удается
(табл. 1).
Таблица 1. Наиболее частые причины анафилактического шока [7]
Этиологические факторы Число больных %
Лекарственные препараты 40 34
Яд насекомых 28 24
Пищевые продукты 22 18
Физическая нагрузка 10 8
Латекс 9 8
АСИТ 1 1
Причина неизвестна 8 7
Всего 118 100
При анализе обращений больных за неотложной помощью в Казани в 1995 и 1999 гг
установлено, что лекарственные препараты явились причиной анафилактического шока в
50–62%, ужаления перепончато-крылыми – в 50 и 33,2% соответственно в указанные годы
[8].
Анафилактический шок могут вызвать любые лекарства при различных путях введения
(парентеральном, ингаляционном, пероральном, накожном, ректальном и др.). Чаще всего
его причиной являются антибиотики (пенициллины, цефалоспорины, тетрациклины,
левомицетин, ванкомицин и др.), нестероидные противовоспалительные средства
(преимущественно производные пиразолона), общие анестетики, рентгеноконтрастные
средства, миорелаксанты, плазмозаменители (полиглюкин, реополиглюкин и др.).
Известны случаи развития анафилаксии при введении гормонов (инсулина, АКТГ,
прогестерона и др.), ферментов (стрептокиназы, пенициллиназы, химотрипсина, трипсина,
аспарагиназы), сывороток (противостолбнячной, противодифтерийной,
антилимфоцитарного g-глобулина и др.), вакцин (противостолбнячной,
противогриппозной, противокоревой, противококлюшной и др.), химиотерапевтических
средств (винкристина, циклоспорина, метотрексата и др.), местных анестетиков,
тиосульфата натрия [1,3,7,8]. Анафилактический шок может развиться в результате
ужаления перепончатокрылыми (пчелами, шмелями, шершнями, осами). Установлено, что
аллергенная активность их яда обусловлена входящими в его слстав ферментами
(фосфолипазой А1, А2, гиалуронидазой, кислой фосфатазой и др.). Кроме них, в состав
яда входят пептиды (мелиттин, апамин, пептид, вызывающий дегрануляцию тучных
клеток) и биогенные амины (гистамин, брадикинин и др.), которые, вероятно,
обусловливают его токсическое действие и псевдоаллергические реакции.
Из пищевых продуктов наиболее частыми причинами анафилактического шока у детей
являются орехи, арахис, ракообразные, рыба, молоАнафилактический шок могут вызвать
любые лекарства при различных путях введения (парентеральном, ингаляционном,
пероральном, накожном, ректальном и др.). Чаще всего его причиной являются
антибиотики (пенициллины, цефалоспорины, тетрациклины, левомицетин, ванкомицин и
др.), нестероидные противовоспалительные средства (преимущественно производные
пиразолона), общие анестетики, рентгеноконтрастные средства, миорелаксанты,
плазмозаменители (полиглюкин, реополиглюкин и др.). Известны случаи развития
анафилаксии при введении гормонов (инсулина, АКТГ, прогестерона и др.), ферментов
(стрептокиназы, пенициллиназы, химотрипсина, трипсина, аспарагиназы), сывороток
(противостолбнячной, противодифтерийной, антилимфоцитарного g-глобулина и др.),
вакцин (противостолбнячной, противогриппозной, противокоревой, противококлюшной и
др.), химиотерапевтических средств (винкристина, циклоспорина, метотрексата и др.),
местных анестетиков, тиосульфата натрия [1,3,7,8].
Анафилактический шок может развиться в результате ужаления перепончатокрылыми
(пчелами, шмелями, шершнями, осами). Установлено, что аллергенная активность их яда
обусловлена входящими в его слстав ферментами (фосфолипазой А1, А2, гиалуронидазой,
кислой фосфатазой и др.). Кроме них, в состав яда входят пептиды (мелиттин, апамин,
пептид, вызывающий дегрануляцию тучных клеток) и биогенные амины (гистамин,
брадикинин и др.), которые, вероятно, обусловливают его токсическое действие и
псевдоаллергические реакции.
Из пищевых продуктов наиболее частыми причинами анафилактического шока у детей
являются орехи, арахис, ракообразные, рыба, молоко и яйца, у взрослых – ракообразные
[7,9]. Описаны случаи анафилаксии при употреблении соевого белка у больных, имеющих
повышенную чувствительность к арахису [10]. Следует помнить о возможности развития
шока при введении вирусных вакцин, культивируемых на куриных эмбрионах, людям,
сенсибилизированным к куриному белку [6].
В последние годы установлено, что в ряде случаев причиной анафилактического шока
может быть латекс, входящий в состав перчаток, катетеров, дренажей, пломб, бандажей и
других медицинских и бытовых изделий. Системные реакции развиваются при
ингаляционном или контактном (при повреждении кожи) пути поступления антигенов
[11,12]. Важно помнить, что последние имеют общие антигенные детерминанты с
некоторыми пищевыми продуктами (орехами, киви, авокадо, бананами, манго,
сельдереем, папайа и др.), которые могут вызывать развитие анафилаксии у больных,
сенсибилизированных латексом [5]. Группами риска развития латексной аллергии
являются медицин-ские работники, дети с аномалиями развития (spina bifida, нарушения
развития мочевыделительной системы и др.), имеющие в анамнезе многочисленные
операции, работающие на производстве резиновых изделий и имеющие
профессиональный контакт с латексом [9].
Описаны случаи анафилактического шока, возникающего при физической нагрузке
(беге, быстрой ходьбе, катании на велосипеде, на лыжах и др.). Причины и механизмы его
развития изучены недостаточно. Замечено, что примерно у 50% таких больных
анафилаксия развилась после употребления некоторых продуктов (креветки, сельдерей и
др.) и лекарств (нестероидные противовоспалительные препараты). По-видимому, в ряде
случаев она обусловлена пищевой аллергией и лекарственной непереносимостью,
разрешающим фактором при которых являются физические упражнения. Исследование
изменений структуры тучных клеток в процессе провокационных тестов с дозированной
физической нагрузкой показало возможную роль этих клеток в развитии такого вида
анафилаксии [13]. Известно, что он чаще развивается у больных, страдающих
атопическими заболеваниями и/или имеющих отягощенную наследственность по этим
болезням [9].
Анафилактический шок может развиться в ходе проведения АСИТ (табл. 1). Как
правило, это осложнение возникает в результате ошибок в дозировании аллергенов,
высокой степени сенсибилизации больных, при проведении лечения в фазу обострения
аллергического заболевания, при плохо контролируемой бронхиальной астме,
использовании системных и местных b-блокаторов, которые потенцируют реакции
гиперчувствительности [14].
В некоторых случаях причину анафилактического шока установить не удается.
Показано, что примерно 50% таких больных страдают атопическими заболеваниями.
Идиопатическая анафилаксия нередко рецидивирует и характеризуется рефрактерностью
к проводимой терапии [5].
Факторы, влияющие на особенности развития анафилактического шока, приведены в
таблице 2.Таблица 2. Факторы, влияющие на развитие анафилактического шока [15,16]
Факторы Эффект
Возраст
Взрослые Причины анафилаксии чаще лекарства (антибиотики и
рентгеноконтрастные средства, коллоиды, анестетики), яд
насекомых
Дети Пищевые продукты
Пол
Женщины Частота анафилаксии выше, чем у мужчин. Причинами чаще
всего являются латекс, аспирин, миорелаксанты
Мужчины Анафилаксия чяще при укусах и ужалениях насекомыми
Больные атопическими
болезнями
Чаще тяжелый и летальный шок, вызываемый
рентгеноконтрастными препаратами, пищей, латексом,
физической нагрузкой. Часто идиопатическая анафилаксия
Пути поступления
аллергена
Анафилаксия чяще и тяжелее при парентеральном (особенно
внутривенном), чем при пероральном пути введения. Возможен
ингаляционный путь введения (латекс, орехи)
Экспозиция аллергена
При периодическом введении аллергена реакции чаще, чем при
непрерывном введении. Анафилаксия развивается чаще при
введении аллергена и его одновременном поступлении другим
путем (например АСИТ пыльцевыми аллергенами в период
паланации растений). Анафилаксия чаще при
неконтроллируемом течении астмы
Наличие
анафилактического
шока в анамнезе
Выше риск повторного анафилактического шока
Анафилактический шок
во время операции
Причинами развития чаще являются лекарства (миорелаксанты,
β-лактамные антибиотики, барбитураты), латекс
Патогенез
Наиболее частым механизмом развития анафилактического шока является I (реагиновый)
тип аллергических реакций (по P. Gell, R. Co-ombs, 1975). Известно, что вв его течении
условно выделяют три стадии: иммунологическую, патохимическую и
патофизиологическую.
Иммунологическая стадия характеризуется образованием в ответ на введение аллергена
в организм больного реагинов (IgE, реже IgG), которые фиксируются на тучных клетках и
базофилах. Они имеют высокоафинные рецепторы для Fc-фрагмента антител. Это лежит в
основе сенсибилизации, т.е. формирования повышенной чувствительности к антигену.
При повторном поступлении он связывается с двумя молекулами реагинов, что приводит
к выделению первичных (гистамин, хемоаттрактанты, химаза, триптаза, гепарин и др.) и
вторичных (цистеиновые лейкотриены, проста-гландины, тромбоксан, фактор активации
тромбоцитов и др.) медиаторов из тучных клеток и базофилов (патохимическая стадия).
Медиаторы вызывают падение сосудистого тонуса, сокращение гладких мышц бронхов,
кишечника, матки, повышение проницаемости сосудов, перераспределение крови и
нарушение ее свертывания (патофизиологическая стадия). Гистамин, действующий черезH1 и H2-рецепторы, уменьшает коронарный кровоток и повышает частоту сердечных
сокращений (табл. 3).
Таблица 3. Основные медиаторы анафилактической реакции и их действие
Медиаторы Действие
Гистамин
Расширение сосудов, повышение проницаемости капилляров, отек
тканей (H1, H2), сокращение мышц бронхов, кишечника, матки
(H1), уменьшение коронарного кровооттока, тахикадрия (H1,H2)
Хемотаксические
факторы
Привлечение эозинофилов и нейтрофилов
Гепарин
Уменьшение свертывания крови, торможение активации
комплемента
Химаза Повышение сосудистой проницаемости
Триптаза
Генерация анафилотоксина (C3a), деградация кининогена,
активация протеолиза
Лейкотриены
(C4,D4,E4)
Расширение сосудов, повышение проницаемости капилляров, отек
тканей, сужение коронарных артерий, бронхоспазм, легочная
гипертония
Простогландины
Расширение сосудов, повышение проницаемости капилляров, отек
тканей, бронхоспазм, легочная гипертензия
Тромбоксан А2 Сокращение гладких мышц, стимуляция агрегации тромбоцитов
Фактор активации
тромбоцитов
Агрегация тромбоцитов и лейкоцитов, бронхоспазм, повышение
сосудистой проницаемости, отек
Кинины Расширение сосудов, повышение проницаемости капилляров
Реже встречается иммунокомплексный тип реакций гиперчувствительности,
характеризующийся образованием циркулирующих комплексов «антиген-антитело» и
активацией системы комплемента по классическому пути [7]. Предполагают, что такой
тип реакции развивается при переливании крови и ее препаратов (плазмы,
иммуноглобулинов и др.). У реципиентов, которые имеют селективный дифецит IgA,
образуются антитела, принадлежащие к классу IgG, против вводимых IgA, выступающих
в роли антигенов. Значительно реже у пациентов с селективным дефицитом IgA
отмечается образование IgE к этим антителам, содержащимся во вводимых препаратах
крови. В этом случае наблюдаются аллергические реакции I типа (P. Gell, R.Coombs,
1975).
Следует отметить, что реакции гиперчувствительности развиваются в
сенсибилизированном организме, т.е. при повторном введении аллергенов (лекарственных
средств, яда насекомых, пищевых продуктов и др.). Лекарственный анафилактический
шок не зависит от дозы препарата. Замечено, что наиболее часто и быстро он развивается
при парентеральном введении лекарств.
В развитии шока могут принимать участие неиммунные механизмы. В этом случае его
правильнее называть анафилактоидным. Виды псевдоаллергических реакций,
вызывающих шок [1,5,13]:
1. Либерация гистамина из тучных клеток без участия антител: лекарственные препараты(гиперосмолярные рентгеноконтрастные средства: урографин, верографин, гипак, изопак,
ангиографин и др, общие анестетики, миорелаксанты, наркотические аналгетики,
плазмозаменители, цефалоспорины, ванкомицин и др.), пищевые продукты, яд насекомых.
2. Активация комплемента по альтернативному пути (рентгеноконтрастые средства,
кровезаменители, контакт крови с мембранами диализатора при гемодиализе).
3. Нарушение метаболизма арахидоновой кислоты (нестероидные
противовоспалительные препараты). Эти вещества блокируют циклооксигеназу I и II
типов, в результате чего уменьшается образование простагландинов и увеличивается
синтез цистеиновых лейкотриенов. Следует отметить, что анафилактоидный шок, в
отличие от анафилактического, может развиться уже при первом введении антигенов. Его
развитие зависит от их дозы, скорости и пути введения.
Морфология
К числу патологоанатомических признаков шока относятся [16,18]:
1. Жидкое состояние крови в сосудах трупа вследствие прижизненного или посмертного
фибринолиза.
2. Синдром диссеминированного внутрисосудистого свертывания крови.
Микроскопически он проявляется наличием микротромбов в мелких венах и капиллярах,
а также распространенных периваскулярных кровоизлияний в коже, слизистых оболочках
и внутренних органах.
3. Депонирование крови в системе микроциркуляции, которое проявляется
неравномерным кровенаполнением внутренних органов и признаками гиповолемии
(«пустое сердце», малое количество крови в крупных венозных стволах и т.д.).
4. Шунтирование крови: уменьшение количества капилляров, их кровенаполнения и
заполнение кровью преимущественно венулярных отделов органов. Это характерно для
почек, печени, легких.
5. Гипоксические повреждения органов и тканевой отек (сердце, легкие, желудок и
кишечник, головной мозг, почки). В миокарде появляются очаги повреждения, возможно
развитие инфаркта миокарда. Характерны отек слизистой дыхательных путей (глотка,
гортань, бронхи), бронхоспазм и гиперсекреция слизи. Интерстициальная ткань легких и
альвеолы отечны, могут появляться ателектазы («шоковое легкое»).
В слизистой оболочке пищеварительной системы отмечаются острые эрозии и язвы,
возможно развитие некрозов и кровотечений. Наблюдается отек и набухание тканей
головного мозга. В почках в тяжелых случаях отмечается развитие кортикальных
некрозов.
Следует отметить, что описанные выше морфологические изменения могут быть
представлены в разной степени, что определяет клиническую картину анафилактического
шока (табл. 4).
Таблица 4. Клинические формы и тяжесть течения анафилактического шока
Клинически формы Тяжесть решения
Генерализованная Гемодинамическая Легкая
Асфиктическая Средняя
Абдоминальная Тяжелая
Церебральная
Клиническая картина
Наиболее часто встречается генерализованная (типичная) форма анафилактического
шока, в течении которой условно выделяют три периода: период предвестников, период
разгара и период выхода из шока [19].
Период предвестников, как правило, развивается в течение 3–30 мин после действия
аллергена (приема лекарства, пищи, ужаления или укуса насекомыми и др.). В некоторых
сслучаях (например, при инъекциях депонированных препаратов или поступлении
аллергенов через рот) он развивается в течение 2 ч после введения антигена. Этот период
характеризуется возникновением у больных внутреннего дискомфорта, тревоги, озноба,
слабости, головокружения, шума в ушах, ухудшения зрения, онемения пальцев рук, языка,
губ, болей в пояснице и животе.
У больных часто появляется кожный зуд, затруднение дыхания, крапивница и отек
Квинке. При высокой степени сенсибилизации больных этот период может отсутствовать
(молниеносный шок).
Период разгара характеризуется потерей сознания, падением артериального давления
(менее 90/60 мм рт. ст.), тахикардией, бледностью кожных покровов, цианозом губ,
холодным потом, одышкой, непроизвольным мочеиспусканием и дефекацией,
уменьшением выделения мочи
Таблица 5. Частота различных симптомов при анафилактическом шоке (по [9])
Симптомы Частота встречаемости
Кожные
Крапивница и отек Квинке
Гипермия кожи
Зуд без высыпаний
90%
85-90%
45-90%
2-5%
Респираторные
Одышка, свистящее дыхание
Отек верхних дыхательных путей
Ринит
40-60%
45-50%
50-60%
15-20%
Гемодинамические
(снижение артериального давления, слабость, головокружение)
100%
Абдоминальные
(тошнота, рвота, диарея, схваткообразные боли)
25-30%
Другие симптомы
Головная боль
Загрудинная боль
Судороги
5-8%
4-6%
1-2% Особенности периода предвестников и разгара определяют тяжесть анафилактического
шока (табл. 6).
Важно помнить, что у 5–20% больных симптомы анафилаксии могут рецидивировать
через 1–8 ч (двухфазная анафилаксия) или сохраняться в течение 24–48 ч (затяжная
анафилаксия) после появления ее первых признаков [15].
Период выхода из шока продолжается, как правило, 3–4 нед. У больных сохраняются
слабость, головная боль, ухудшение памяти. В этот период могут развиваться острый
инфаркт миокарда, нарушение мозгового кровообращения, аллергический миокардит,
гломерулонефрит, гепатит, поражение нервной системы (менингоэнцефалит, арахноидит,
полиневриты), сывороточная болезнь, крапивница и отек Квинке, гемолитическая анемия
и тромбоцитопения.
Таблица 6. Критерии тяжести течения анафилактического шока
Критерии Легкое течение
Тячение средней
тяжести
Тяжелое течение
Снижение
артериального давления
90/60-50/0 мм. рт. ст. Не определяется Не определяется
Период предвестников 5-10 мин Секунды и минуты
Секунды или
отсутствует
Потеря сознания
Кротковременная
(минуты)
Десятки минут Час и более
Эффект лечения Хороший Замедленный Отсутствует
В зависимости от выраженности клинических симптомов условно выделяют
гемодинамическую, асфиктическую, абдоминальную и церебральную формы (варианты
течения) анафилактического шока. Их симптоматика в определенной степени всегда
присутствует при генерализованной форме шока.
При гемодинамической форме шока у больных в клинической картине наряду с
гипотонией доминируют боли в области сердца, аритмии. Возможно развитие острого
инфаркта миокарда (в 25%) и острой левожелудочковой недостаточности [5]. Наиболее
часто у больных отмечаются суправентрикулярная тахикардия, реже – синусовая
брадикардия, фибрилляция желудочков и асистолия [1]. Эта форма чаще встречается при
лекарственном анафилактическом шоке [20].
Асфиктическая форма характеризуется появлением одышки (бронхоспазм, отек легких)
или осиплости голоса и стридорозного дыхания (отек гортани). Эти симптомы чаще
встречаются у больных бронхиальной астмой. Тяжесть состояния пациентов и прогноз
обусловлены степенью острой дыхательной недостаточности.
При абдоминальной форме у больных в результате спазма гладких мышц кишечника и
образования эрозий в клинической картине доминируют боли в эпигастрии, симптомы
раздражения брюшины, непроизвольная дефекация, мелена. Эта форма чаще встречается
при пищевой аллергии.
Церебральная форма характеризуется возникновением психомоторного возбуждения,
оглушенности, судорог и менингеальных симптомов, которые обусловлены отеком
головного мозга и мозговых оболочек. Анафилактический шок может развиваться у больных во время интубации при
оперативных вмешательствах. Он проявляется гипотонией, тахикардией, одышкой,
цианозом. Заметить появление изменений кожи (крапивница, отек Квинке, гиперемия и
др.) при интубации трудно, так как больной закрыт операционным бельем [21].
Лабораторная и инструментальная диагностика
Дополнительные исследования имеют значение для дифференциального диагноза
перенесенного анафилактического шока и установления его причины в сложных случаях
(табл. 7), а также ранней диагностики осложнений, наблюдающихся в период выхода из
анафилактического шока. В клиническом анализе крови у больных отмечается лейкоцитоз
с эозинофилией, реже – анемия и тромбоцитопения. При биохимическом исследовании
крови при развитии соответствующих осложнений может наблюдаться повышение
концентрации креатинина, калия, билирубина, трансаминаз (АЛТ, АСТ),
креатинфосфокиназы, щелочной фосфатазы, снижение протромбинового индекса. На
рентгенограммах грудной клетки могут отмечаться признаки интерстициального отека
легких. На электрокардиограмме выявляются суправентрикулярные аритмии, инверсия
зубца Т. Примерно у четверти больных может развиться острый инфаркт миокарда
(глубокий зубец Q, подъем сегмента S-T в соответствующих отведениях). По показаниям
проводят консультации узкими специалистами (офтальмологом, невропатологом и др.).
Для установления причины шока в сложных случаях определяют аллерген-специфический
IgE к подозреваемым аллергенам с помощью радиоаллергосорбентного,
иммуноферментного или хемилюминисцент-ного анализа.
Таблица 7. Лабораторные показатели, используемые для дифференциальной
диагностики анафилактического шока [9]
Показатели Комментарии
Триптаза в сыворотке крови
Пик концентрации наблюдается через 60-90
мин после начала шока и сохраняется 6ч.
Оптимальное время для забора крови через 1-
2ч после появления симптомов
Гистамин в плазме крови
Концентрация начинает повышаться через 5-
10 мин и сохраняется повышенной 30-60 мин
Метилгистамин (метоболит гистамина) в
суточной моче
Сохраняется в моче в течение 24 часов
Серотин сыворотки крови 5-
гидрооксиндолуксусная кислота в моче
Используется для дифференциального
диагноза при карциноидном синдроме
Вазоинтекстинальные полипептиды
сыворотки (панкреастин, гормоны
поджелудочной железы,
вазоинтестинальный полипетид),
субстанция Р
Для исключения гастроинтестинальных
опухолей или медулярной карциномы
щитовидной железы, которые продуцируют
вазоактивные пептиды
Диагноз
Диагностика анафилактического шока основывается на характерной клинической
картине, главными в которой являются гипотония, потеря сознания и периферические симптомы шока, развивающиеся после введения лекарственных препаратов, употребления
пищевых продуктов, ужалений и укусов насекомыми и др.
Примеры формулировки диагноза:
1. Анафилактический шок в результате ужаления пчелой, генерализованная форма,
средней тяжести течения.
2. Анафилактический шок на инъекцию пенициллина, асфиктическая форма, легкое
течение.
Дифференциальный диагноз
Как правило, диагноз анафилактического шока не вызывает сомнений. В некоторых
случаях дифференциальную диагностику необходимо проводить с вазовагальными
обмороками, другими причинами коллапса (острым инфарктом миокарда,
тромбоэмболией легочной артерии, аритмиями, карциноидным синдромом и т.д.),
истерией и другими заболеваниями (табл. 8) [5,16,21].
Таблица 8. Дифференциальный диагноз при анафилактическом шоке
Вазовагальные реакции (обморок
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|