
- Автоматизация
- Антропология
- Археология
- Архитектура
- Биология
- Ботаника
- Бухгалтерия
- Военная наука
- Генетика
- География
- Геология
- Демография
- Деревообработка
- Журналистика
- Зоология
- Изобретательство
- Информатика
- Искусство
- История
- Кинематография
- Компьютеризация
- Косметика
- Кулинария
- Культура
- Лексикология
- Лингвистика
- Литература
- Логика
- Маркетинг
- Математика
- Материаловедение
- Медицина
- Менеджмент
- Металлургия
- Метрология
- Механика
- Музыка
- Науковедение
- Образование
- Охрана Труда
- Педагогика
- Полиграфия
- Политология
- Право
- Предпринимательство
- Приборостроение
- Программирование
- Производство
- Промышленность
- Психология
- Радиосвязь
- Религия
- Риторика
- Социология
- Спорт
- Стандартизация
- Статистика
- Строительство
- Технологии
- Торговля
- Транспорт
- Фармакология
- Физика
- Физиология
- Философия
- Финансы
- Химия
- Хозяйство
- Черчение
- Экология
- Экономика
- Электроника
- Электротехника
- Энергетика
Необоснованный отказ от приема лекарственных средств.
Необоснованный отказ от приема лекарственных средств.
2. Составьте схему"Пути введения лекарственных веществ".
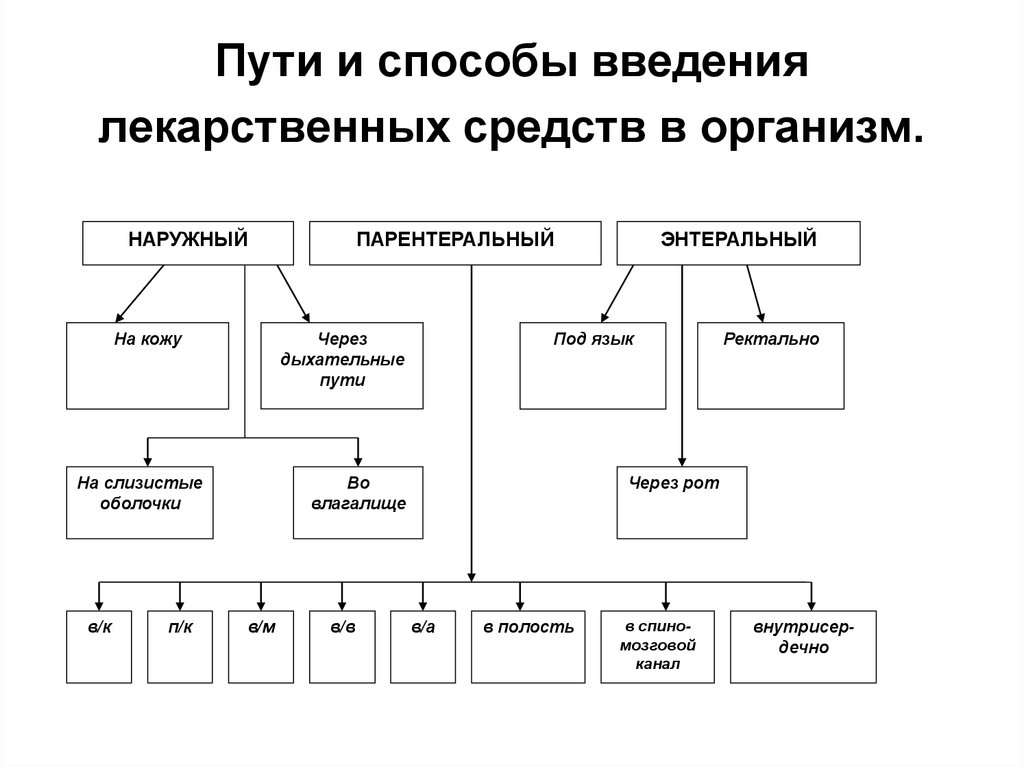
3. Введение лекарственных веществ энтерально
Энтеральные пути введения лекарственных средств
Энтеральный путь включает в себя: введение препарата внутрь через рот (per os) или перорально; под язык (sub lingua) или сублингвально, в прямую кишку (per rectum) или ректально.
Пероральный путь
Пероральный путь (его ещё называют приёмом препарата внутрь) самый удобный и простой, поэтому его наиболее часто используют для введения лекарственных препаратов. Всасывание лекарств, принятых через рот, происходит преимущественно путем простой диффузии неионизированных молекул в тонкой кишке, реже - в желудке. Эффект препарата при его приёме внутрь развивается через 20–40 мин, поэтому для экстренной терапии этот путь введения не годится.
При этом до поступления в общий кровоток лекарства проходят два биохимически активных барьера - кишечник и печень, где на них воздействуют соляная кислота, пищеварительные (гидролитические) и печеночные (микросомальные) ферменты, и где большинство лекарств разрушаются (биотрансформируются). Характеристикой интенсивности этого процесса является биодоступность, которая равна процентному отношению количества лекарства, достигшего кровеносного русла, к общему количеству лекарства, введённого в организм. Чем больше биодоступность лекарства, тем более полно оно попадает в кровь и тем больший эффект оно оказывает. Низкая биодоступность является причиной того, что некоторые лекарства неэффективны при приёме внутрь.
Скорость и полнота всасывания лекарств из желудочно-кишечного тракта зависит от времени приема пищи, ее состава и количества. Так,
натощак кислотность меньше, и это улучшает всасывание алкалоидов и слабых оснований, в то время как слабые кислоты усваиваются лучше после еды. Лекарства, принятые после еды, могут взаимодействовать с компонентами пищи, что влияет на их всасывание. Например, кальция хлорид, принятый после еды, может образовывать с жирными кислотами нерастворимые кальциевые соли, ограничивающие возможность всасывания его в кровь.
Сублингвальный путь
Быстрое всасывание лекарств из подъязычной области (при сублингвальном введении) обеспечивается богатой васкуляризацией слизистой оболочки полости рта. Действие препаратов наступает быстро (через 2-3 мин). Сублингвально наиболее часто применяют нитроглицерин при приступе стенокардии, а клофелин и нифедипин для купирования гипертонического криза. При сублингвальном введении лекарства попадают в бoльшoй круг кровообращения, минуя желудочно-кишечный тракт и печень, чтo позволяет избежать его биотрансформации. Препарат следует держать во рту до полного его рассасывания. Часто сублингвальное применение лекарственных средств может вызывать раздражение слизистой оболочки полости рта.
Иногда для быстрого всасывания препараты применяют за щеку (буккально) или на десну в виде пленок.
4. Объясните пациенту "Правила приема лекарственных веществ".
Время дня Отношение к еде Название лекарства и его опознавательные признаки Способы применения Особенности приема Симптомы, на которые следует обратить внимание
Утро До завтрака Во время завтрака После завтрака 1. 2. 1. 2. 1. 2.
День До обеда Во время обеда После обеда 1. 2. 1. 2. 1. 2.
Вечер До ужина Во время ужина После ужина 1. 2. 1. 2. 1. 2.
С врачами можно связаться по телефону______________________________
В экстренной ситуации звонить_____________________________________
Алгоритм по выполнению практического навыка:
«Обучение пациента правилам поведения при приеме лекарственных
Средств»
1. Мотивировать пациента к правильному проведению медикаментозного лечения, используя правила биоэтики, деонтологии.
2. Выяснить возможную реакцию организма на некоторые препараты.
3. Составить список всех лекарственных препаратом, назначенных врачом.
4. Добавить в список растительные средства: витамин и минеральные добавки, отвары, травяные чаи.
5. Отметить в списке препараты для приема, например, утром — буквой «У», днем — «Д», вечером — «В»,
а также сгруппировать лекарства в зависимости от приема пищи:
до еды;
во время еды;
после еды;
перед сном.
6. Написать особые признаки для каждого препарата (напер, форму таблетки, размер, цвет, надписи на ней).
7. Отметить особенности введения медикаментов (сублингвально, интраназально, ректально).
8. Определить правила приема по каждому препарату, например, чем запивать лекарство, каким количеством жидкости, с какими продуктами сочетать.
9. Обратить внимание на возможные реакции организма в процессе лечения: головокружение, слабость, понос или запор, сыпь, аритмия, затруднение дыхания.
10. Записать телефон лечащего врача и служб экстренной помощи.
Приложение:
Возможные проблемы пациента при приёме лекарственных препаратов:
- Отказ от приема препарата в данной форме.
- Чувство дискомфорта после приёма препарата.
- Негативное отношение пациента к приёму лекарственных средств.
- Чувство страха.
- Стеснительность.
- Необоснованный отказ от приема лекарственных средств.
Сестра информирует пациента:
- обо всех особенностях применяемых лекарственных средств, например, о горечи препарата или, когда препарат нельзя разжевывать (например, капсула);
- о времени наступления ожидаемого результата (снижения АД при гипертензии, снижения температуры тела при лихорадке, обезболивании, засыпании).
Медсестра отвечает на все вопросы пациента и родственников, консультирует по возникающим проблемам.
5. Правила разведения сухого в-ва антибиотика, напр.,: на флаконе написано 1 г стрептомицина. Сколько необходимо ввести растворителя и какого? ЕСли 300000ЕД действия, 0,5 гр сухого в-ва. 1000000ЕД?
Наиболее часто применяемым антибиотиком является бензилпенициллина натриевая или калиевая соль. Она выпускается во флаконах по 100 000 ЕД, 250 000 ЕД, 500 000 ЕД, 1 000 000 ЕД (единиц действия)
Внимание! Для разведения антибиотиков -в соотношении 1:1 (стандартное разведение) применяется 1 мл растворителя для разведения 100 000 ЕД а/б - в соотношении 1: 2 – 1 мл растворителя для разведения 200 000 ЕД а/б
Например, необходимо развести 1 000 000 ЕД а/б.
Составляется пропорция:
Для разведения100 000 ЕД – необходим 1 мл. растворителя
Для разведения 1 000 000 ЕД – х мл. растворителя
х =1 000 000 : 100 000 = 10 (мл)
Таким образом, для разведения 1 000 000 ЕД а/б , необходимо 10 мл. растворителя.
В практике часто применяется разведение лекарственных препаратов 1:2, т.е. 1 мл растворителя на 200 000 ЕД лек. препарата.
Разведение антибиотиков в соотношении 1:1
Для разведения:
- 100 000 ЕД – 0,1 г – 100 мг лек. вещества необходимо 1 мл растворителя
- 250 000 ЕД – 0,25 г – 250 мг лек. вещества необходимо 2,5 мл растворителя
- 500 000 ЕД – 0,5 г – 500 мг лек. вещества необходимо 5 мл растворителя
- 1 000 000 ЕД – 1,0 г – 1000 мг лек. вещества необходимо 10 мл растворителя
Разведение антибиотиков в соотношении 1:2
Для разведения:
- 100 000 ЕД – 0,1 г – 100 мг лек. в-ва необходимо 0,5 мл растворителя
- 250 000 ЕД – 0,25 г – 250 мг лек. в-ва необходимо 1,25 мл растворителя
- 500 000 ЕД – 0,5 г – 500 мг лек. в-ва необходимо 2,5 мл растворителя
- 1 000 000 ЕД – 1,0 г – 1000 мг лек. в-ва необходимо 5,0 мл растворителя
Срок годности лекарственных препаратов для инъекций
Для лекарственных препаратов, предназначенных для парентерального введения очень важен срок годности. Иначе могут возникнуть различные осложнения в виде аллергических проявлений, гипертермии, сепсиса и т.д. Поэтому, начиная инъекцию необходимо прочитать название препарата, уточнить срок годности, дозировку, концентрацию и проверить все его физические свойства.
Изменение цвета, прозрачности, наличие хлопьев в лекарственных препаратах, нарушение целостности флаконов (ампул), «вздутие» или «втяжение» пластиковых упаковок, нечёткие надписи названия лекарственных препаратов, предназначенных для инъекций, говорит о невозможности их исполь-зования.
На лекарственных препаратах, изготовленных фармацевтическими предприятиями, дата выпуска и срок годности ставится и на упаковках и на флаконах (ампулах).
На флаконах со стерильными лекарственными препаратами, изготовленных в аптеках, чаще всего ставится только дата изготовления. Поэтому необходимо знать, что срок хранения (срок годности) стерильных растворов во флаконах под металлической обкаткой (колпачком), изготовленных в аптеке - 30 суток.
8 Анатомические области: внутривенное введение лекарственных препаратов выполняется в периферические вены (вены локтевого сгиба, тыла кисти, запястий, стопы), а также в центральные вены. Внутривенное введение лекарственных препаратов детям до одного года выполняется в височные вены головы.

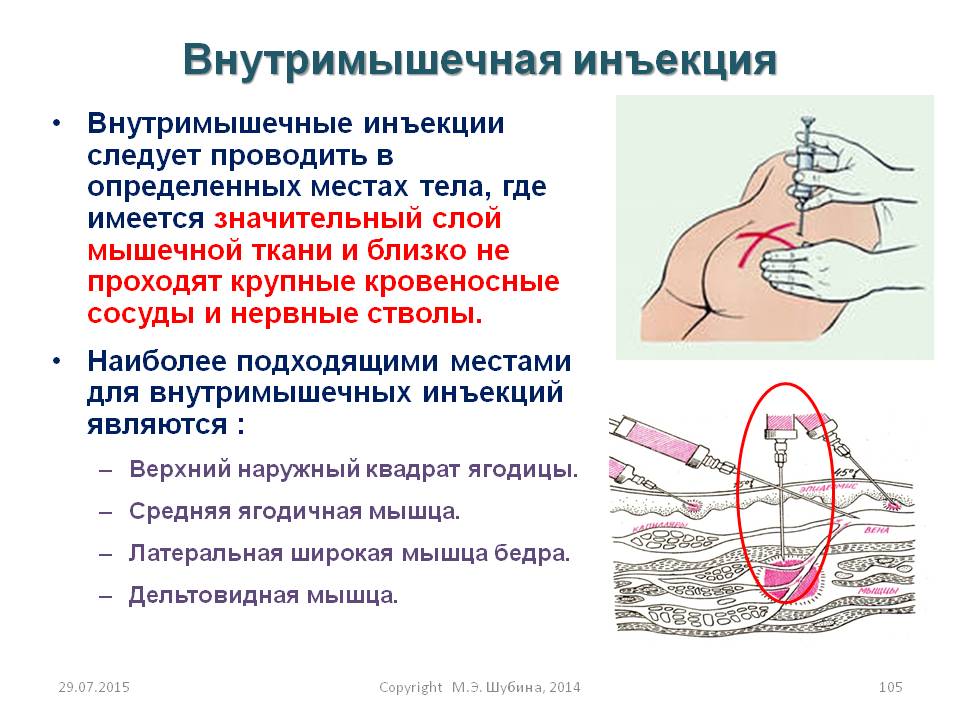
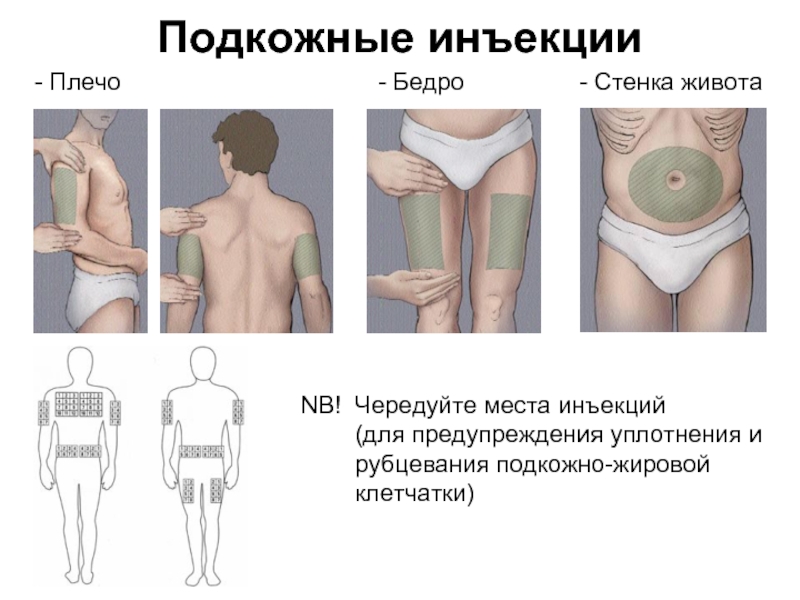
9 Цель:
ü Снижение уровня глюкозы в крови, введение точной дозы в определенное время.
Показания:
Внимание!Строго по назначению врача
+ сахарный диабет 1-й тип;
+ гипергликемическая кома.
Противопоказания:
- гипогликемическая кома,
- аллергическая реакция на данный инсулин.
Отечественный инсулин выпускается во флаконах, герметически упакованных резиновой пробкой с металлической обкаткой по 5 и 10 мл с активностью 40ЕИ, и 100 ЕИ (реже 80 Единиц Инсулина) в 1 мл.
Для введения инсулина пользуются инсулиновым шприцем, вместимостью 0,5-1,0 мл, на цилиндре которого деления указывают не доли миллилитра, а "единицы действия". Есть и комбинированные шприцы объемом 1,5 и 2,0 мл, на цилиндре которых указаны и миллилитры и единицы действия. Важно правильно рассчитать «цену деления» шприца.
Флакон с инсулином должен храниться в холодильнике при температуре +20С - +80С (при комнатной температуре не более 1-го месяца)[15].
Перед введением инсулина флакончик с инсулином необходимо согреть до температуры тела (36 – 37 0 С) на водяной бане, теплой водой из крана или, осторожно покатав его между ладонями.
Обратить внимание на срок годности инсулина, его прозрачность (простой инсулин должен быть прозрачным, а инсулин пролонгированного действия может быть равномерно мутным).
Вскрыв диск металлической крышки флакона, протереть резиновую пробку ватным спиртовым шариком и дать спирту высохнуть, затем набрать инсулин в шприц.
противопоказания. Посоветуйтесь с врачом
Помимо заданной дозы инсулина, в шприц необходимо набрать дополнительно 1-2 ЕИ, которые при подготовке к инъекции удаляются вместе с пузырьками воздуха. Передозировка не допустима!
Обработав место инъекции ватным спиртовым шариком, необходимо дать коже высохнуть (попадание спирта в раствор инсулина приводит к его инактивации).
Инсулин вводится подкожно. Во избежание вероятности попадания инсулина внутримышечно, следует использовать короткие инсулиновые иглы – длиной 8 мм, диаметром 0,3 или 0,25мм. Это особенно актуально для детей, поскольку такая игла практически не вызывает болезненных ощущений.
Для введения инсулина необходимо:
- большим и указательным пальцами левой руки образовать кожную складку в месте инъекции
-взять шприц как для подкожной инъекции и ввести иглу срезом вверх под углом 30-450 (или 90о, держа, как ручку).
-освободить левую руку, отпустив складку
-медленно ввести инсулин
-прижать сухой ватный шарик к месту инъекции и извлечь иглу. Место инъекции не массируется, т.к. это способствует ускорению всасывания инсулина в кровь.
Если одновременно используется простой и пролонгированный инсулин, то вначале вводится простой, а затем, не вынимая иглы, а только меняя ее направление, другим шприцем вводится пролонгированный инсулин. Но есть виды инсулина, которые можно смешивать в одном шприце. При наборе в один шприц двух инсулинов необходимо вначале набрать инсулин короткого действия (прозрачный), затем – инсулин пролонгированного действия (мутный). Делать это следует осторожно, чтобы часть уже набранного «короткого» инсулина не попала во флакон с препаратом пролонгированного действия [15].
Нельзя часто делать инъекции инсулина в одно и то же место. При выборе места новой инъекции необходимо отступить от места предыдущей инъекции на расстояние, примерно равное ширине трех пальцев (не менее 2 см.). Это обеспечит равномерное всасывание инсулина и профилактику такого осложнения, как липодистрофия.
МЕСТА ВВЕДЕНИЯ ИНСУЛИНА
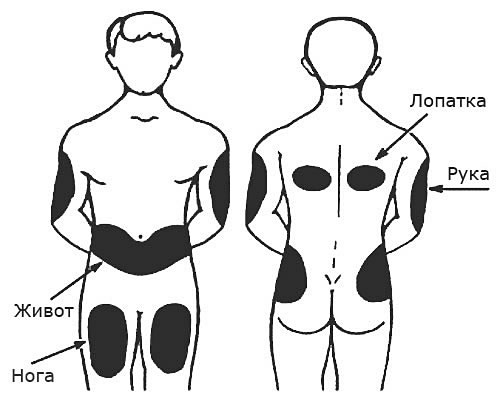
-верхняя наружная поверхность плеча;
-верхняя наружная и передняя поверхность бедра;
-передняя поверхность живота;
-подлопаточная область
-верхний наружный квадрант ягодицы (редко).
Применение инсулина должно производится очень осторожно, при его передозировке или несвоевременном введении может возникнуть гипо- или гипергликемическая кома. Чтобы не наступила гипогликемия, медсестре важно проследить, чтобы спустя 30 мин. после инъекции инсулина пациент принял пищу.
Клинически гипогликемическое состояние проявляется слабостью, потливостью, чувством голода, головокружением, сердцебиением, дрожанием конечностей, иногда - психическим возбуждением и потерей ориентации. Медсестре необходимо знать эти симптомы, и не дать развиться коме.
Помощь при развитии гипогликемии:
1. Дать пациенту сладкий чай, белый хлеб, сахар, конфету.
2. При потере сознания - срочно вызвать врача и приготовить для в/в введения раствор глюкозы 40%-ой концентрации. 10 . Масляные растворы вводятся чаще - подкожно, реже - внутримышечно.
2. НЕЛЬЗЯ ДОПУСКАТЬ введение масляных растворов в кровеносный сосуд. Иначе возникнет осложнение - масляная эмболия.
3. Перед введением масляного раствора для уменьшения его вязкости, ампулу/флакон необходимо подогреть до температуры 38°С (на водяной бане, под проточной теплой водой).
4. Игла для введения масляных растворов берется с широким просветом: многоразового использования - длиной 40,0мм, сечением 0,8-1,0 мм, одноразового использования – длиной 38,0-40,0, сечением 1,1мм-1,5мм.
5. Перед введением масляного лекарственного препарата, необходимо поршень потянуть на себя, для того, чтобы убедиться, не попала ли игла в кровеносный сосуд. Обязательным условием для продолжения инъекции является отсутствие в шприце крови. Если в шприц поступает кровь, необходимо ввести иглу глубже на 0,1 – 0,2 см и вновь потянуть поршень на себя для повторной проверки.
6. Масляный раствор вводится медленно.
7. После введения провести легкий массаж места инъекции, не отнимая тампон от кожи.
8. К месту инъекции приложить грелку или согревающий компресс для улучшения рассасывания лекарственного препарат
|
|
|
© helpiks.su При использовании или копировании материалов прямая ссылка на сайт обязательна.
|